常见肌肉骨骼疾病识别与照护优先事项
要点
- 常见疾病包括脊柱对线异常、炎症性/退行性关节病、肌腱疾病与足部畸形。
- 早期模式识别有助于保留功能并预防可避免残障。
- 严重神经功能缺损、急性缺血征象或快速功能下降需要紧急升级处理。
病理生理
肌肉骨骼疾病可源于先天变异、反复机械应力、炎症或自身免疫过程、创伤、代谢失衡及年龄相关退变。这些机制会改变对线、负荷传递与关节功能。
持续炎症与结构性破坏可由疼痛和僵硬进展为畸形、活动能力丧失及 ADL 独立性下降。
脊柱疾病会改变支持直立姿势与冲击缓冲的正常曲度力学。随着对线恶化,代偿性肌肉/姿势模式可增加疲劳、疼痛、神经症状(如感觉异常/无力)及日常活动依赖。
分类
- 脊柱疾病:平背综合征、腰椎前凸过度、后凸、侧弯与强直性脊柱炎模式。
- 平背模式情境:正常腰椎前凸丧失可导致髋/颈部代偿性后伸与膝屈,出现进行性日末疲劳与疼痛;病因包括既往脊柱手术、先天变异、退变、创伤、骨质疏松及压缩性骨折史。
- 骨对线疾病:骨折/脱位错位、内八字、部分生长板疾病(如 Blount 病)及可改变步态/负荷分布的副骨变异。
- 关节与骨疾病:骨关节炎(退行性关节病)、类风湿关节炎(自身免疫性关节病) 与 骨质疏松(骨密度下降与脆性骨折风险)。
- 创伤性骨疾病:需复位、固定与神经血管监测的骨折模式。
- 骨形态/结构疾病:退行性骨赘、囊性改变、术后结构变异及肿瘤/转移性重塑。
- 骨长差异疾病:先天、感染、创伤或肿瘤相关生长影响导致具有临床意义的肢长差。
- 肿瘤性骨疾病:原发骨恶性肿瘤(骨肉瘤、尤文肉瘤、软骨肉瘤)与骨转移受累。
- 神经发育运动障碍:脑瘫模式(痉挛、运动障碍或共济失调)改变长期活动需求。
- 腕手疾病:腱鞘囊肿、腱鞘炎与 腕管综合征。
- 足趾疾病:痛风、扁平足、拇外翻与锤状趾。
其他疾病速览
- 强直性脊柱炎:炎症性中轴脊柱疾病,常在 40 岁前以慢性、缓起背痛起病,活动后改善且夜间可加重;若出现脊髓压迫或马尾综合征模式(新发肢体麻木/无力、协调丧失、足下垂或新发肠/膀胱功能障碍)需紧急监测。
- 骨癌:持续骨痛/肿胀、病理性骨折倾向、疲劳与非意愿体重下降时应怀疑;检查可包括 X 线、计算机断层扫描(CT)/磁共振成像(MRI)、PET、骨扫描与活检,治疗依据分期/类型。
- 脑瘫:非进行性脑损伤/发育障碍导致持续运动/姿势受损(痉挛、运动障碍或共济失调),需个体化长期多学科支持。
- 马蹄足(先天性内翻足):先天足部内收下垂畸形,早期以序贯石膏治疗;重症可需手术,术后长期支具支持。
- 脱位/半脱位:完全或部分关节移位,表现为剧痛、肿胀、畸形与活动丧失;需及时复位及复位后稳定/康复,复发风险升高。
- 纤维肌痛:中枢疼痛加工敏化障碍,表现为广泛疼痛、疲劳、睡眠/认知症状与情绪共病;管理为多模式(运动、教育、压力/睡眠优化及选择性药物/CBT)。
- 足下垂:因神经肌肉无力/瘫痪导致足背屈不能;常出现代偿步态,治疗常用 AFO 类支具 + 步态强化训练。
- 腱鞘囊肿:多见于腕背部腱鞘或关节上方的液性囊肿;常见于女性、约 15-40 岁人群及反复腕负荷群体(如体操活动)。部分可随休息/夹板缓解;穿刺可减痛但复发常见,持续症状者可需手术切除。
- 痛风:由高尿酸血症(尿酸盐结晶沉积)引起的炎症性晶体关节病,常在拇趾/下肢反复发作;治疗常包括急性发作期 NSAIDs/秋水仙碱及复发性高尿酸控制用别嘌醇。
- 骨髓炎:经血行播散、邻近组织扩散或直接接种导致的 骨感染;糖尿病/足溃疡与吸烟共病会增风险,治疗常需长期静脉抗生素并可能手术。
- 骨关节炎(DJD):由反复炎症-软骨丢失循环导致的年龄相关 退行性关节病,多累及负重关节(脊柱/髋/膝)及手指;肥胖、家族史、既往过用/损伤可增风险,约 50 岁后女性患病率更高。
- 骨质疏松:进行性骨密度下降导致脆性骨折风险(尤髋、脊柱与腕部);预防与照护强调钙/维生素 D 摄入、负重活动、戒烟及在高骨折风险时药物治疗(如双膦酸盐/降钙素情境)。
- 肌营养不良(含 DMD):罕见遗传性进行性肌病,超过 30 个亚型且起病/严重度差异大;长期轨迹常见活动能力丧失、挛缩风险、脊柱侧弯相关肺功能下降及行走/ADL 依赖,需多学科照护。
- 瘫痪综合征:按分布模式分为偏瘫、截瘫与四肢瘫,肌张力表现可为迟缓或痉挛;长期照护强调康复服务与适应/辅助技术以促进独立。
- 扁平足:足内侧纵弓降低;幼儿期在足弓发育前常见,晚年可与肥胖、胫后肌腱功能障碍或跟腱/小腿结构紧张相关。常见表现为负重时足弓塌陷、步态改变及背/腿/踝/足痛。管理可包括 NSAIDs、矫形器、控动鞋、体重管理支持及顽固重度畸形手术。
- 拇外翻(拇囊炎):第一跖趾关节内侧骨性隆起,伴拇趾向邻趾进行性偏斜;与遗传模式、自身免疫/炎症性关节病情境(如 RA)及长期紧窄鞋相关。常见表现包括畸形伴红斑/水肿、胼胝负担、疼痛或麻木与步行困难;管理包括 NSAIDs、冰敷、矫形器、鞋类调整、PT、选择性类固醇注射及重度病例拇囊炎切除术。
- 锤状趾:近端指间关节屈曲畸形(常见于第二趾),呈锤样外形;与创伤、拇外翻、关节炎、先天变异及鞋不合脚相关,女性更常见。胼胝形成与疼痛性步态是常见线索。早期 PT 指导练习配合贴扎/夹板可减缓向固定畸形进展;症状缓解可用间歇冰敷、NSAIDs 或选择性糖皮质激素注射,顽固畸形可手术。
- 横纹肌溶解(肌肉分解与 AKI 风险):急性肌肉分解综合征,伴肌红蛋白介导的肾损伤风险,需快速补液复苏与肾功能监测。
- 软组织损伤:扭伤/拉伤/挫伤/腱炎/滑囊炎模式常以早期 RICE、活动调整及恢复延迟时随访为主。
- 腱鞘炎(含 De Quervain 与扳机指):腱鞘炎可由过用、自身免疫病(如 RA)或感染(包括 S. aureus 与 MRSA 等皮肤菌群)引起。De Quervain 模式表现为拇侧腕痛,抓握/握拳/旋转动作加重,常采用夹板、NSAIDs、活动调整、类固醇注射或鞘膜松解术。狭窄性腱鞘炎(扳机指)表现为屈曲位锁定/弹响,在糖尿病与高龄者更常见。
- 脊柱曲度疾病:后凸、前凸与侧弯会改变脊柱对线及疼痛/功能风险;管理依据严重度、进展风险与神经影响,从监测到支具或手术不等。
- 学龄/青春期侧弯:脊柱侧向弯曲可表现为肩/髋高度不对称、肩胛突出及前屈位肋高差;评估含脊柱影像,管理依生长状态与弯曲严重度从观察到支具、PT 或手术。
- 腰椎前凸过度(摇摆背)模式:腰曲过大伴腹前突和骨盆后凸可致颈/下背痛;病因包括肥胖、妊娠、长期姿势负担、高跟鞋使用、核心无力及部分神经肌肉或结构性疾病。
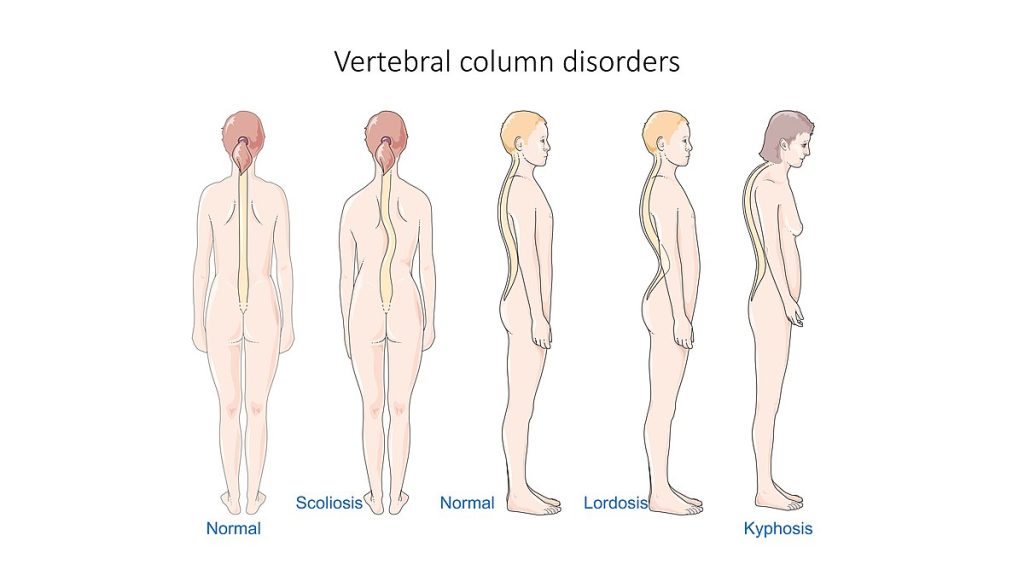 Illustration reference: OpenRN Health Alterations Ch.10.10.
Illustration reference: OpenRN Health Alterations Ch.10.10.
护理评估
NCLEX 重点
优先识别提示神经功能受威胁、重度炎症或活动能力快速下降的症状。
- 评估疼痛模式、僵硬、肿胀、畸形进展与活动相关限制。
- 在慢性背痛模式中,评估炎症特征(年轻起病、渐进慢性化、夜间加重、活动改善而非休息改善)。
- 评估脊柱姿势与对线改变及其对步态和平衡的影响。
- 评估手/腕感觉缺损、无力与反复使用相关性。
- 评估足部疼痛、关节红热、鞋压影响与负重耐受。
- 对新发脊髓或马尾线索(进行性肢体麻木/无力、足下垂、协调丧失或肠/膀胱功能障碍)立即升级处理。
护理干预
- 对新发神经缺损、肠/膀胱改变、重度炎症发作征象或突发功能丧失进行升级处理。
- 强化疾病特异自我管理(活动调整、鞋类支持与用药依从)。
- 强化 DJD 与骨质疏松自我管理:低冲击活动、体重优化、跌倒预防及骨/关节药物方案依从。
- 对进行性疾病协调物理治疗、辅助器具规划与随访。
不可逆功能丧失风险
对神经受损、重度炎症或进行性畸形反应延迟,可能导致永久性功能损害。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [nsaids] | 布洛芬、萘普生情境 | 常用于炎性疼痛;需监测疗效与不良反应。 |
| [disease-modifying-antirheumatic-drugs] | 甲氨蝶呤类情境 | 用于类风湿关节炎路径;监测毒性与感染风险。 |
临床判断应用
临床情景
一名慢性背部僵硬患者出现新发下肢麻木及步态不稳加重。
- 识别线索:进行性神经缺损并伴功能恶化。
- 分析线索:该模式可能提示显著脊柱受累,需要紧急评估。
- 确定优先假设:即时优先项是预防神经损伤并保留活动能力。
- 提出解决方案:启动紧急升级与安全导向活动支持。
- 采取行动:记录客观缺损并启动适当转介路径。
- 评估结局:早期干预限制进展并支持后续康复规划。
相关概念
- 肌肉骨骼系统 - 疾病解读所需的结构与功能基线。
- 骨髓炎 - 骨感染识别、诊断与长期治疗优先项。
- 骨关节炎(退行性关节病) - 退行性关节病进展、诊断与治疗路径。
- 肌肉骨骼体格评估与功能活动 - 评估顺序与红旗识别。
- 骨折 - 按类型识别骨折、并发症与治疗路径。
- 骨质疏松:骨密度下降与脆性骨折风险 - 骨密度下降模式与脆性骨折预防优先项。
- 软组织损伤 - 扭伤/拉伤/挫伤/腱炎/滑囊炎评估与 RICE 导向照护。
- 腕管综合征 - 腕手疾病中的正中神经压迫模式。
- 促进关节活动与活动能力 - 保留功能的活动策略。
- 不活动并发症 - 活动下降时残障进展风险。
自我检查
- 哪些肌骨发现应作为紧急神经风险进行升级?
- 退行性与自身免疫性关节病在进展模式上有何不同?
- 为什么在常见肌骨疾病中,早期功能支持规划至关重要?