심부전
핵심 포인트
- 심부전(Heart Failure, HF)은 비효율적 펌프 기능으로 인한 심박출량 감소 상태로, 호흡곤란, 피로, 부종, 울혈을 흔히 유발합니다.
- 흔한 원인에는 관상동맥질환, 심근경색, 고혈압, 판막질환, 심근병증이 포함됩니다.
- 심박출량은 심박수와 1회 박출량에 모두 의존하며, 1회 박출량은 preload, afterload, contractility에 의해 결정됩니다.
- HFrEF는 가장 흔한 HF 표현형이며, CAD/MI 손상 및 조절되지 않은 고혈압의 장기 afterload 스트레스와 흔히 연관됩니다.
- EF 기반 표현형 분류는 흔히 다음 임계값을 사용합니다: HFrEF ⇐40%, HFmrEF 41-49% with symptoms, HFpEF >=50% with symptoms.
- NYHA 기능 등급(I-IV)은 예상 기저 소견, 진행 위험, 간호 강도를 안내합니다.
- 급성 비보상성 심부전(ADHF)은 갑작스러운 악화로 나타나며 신속한 상급 대응이 필요합니다.
- 주산기 심근병증은 임신 관련 수축기 심부전 원인으로, 모체-태아 안전 적응이 필요합니다.
- 핵심 관리는 약물 치료, 나트륨 및 수분 전략, 증상 추적, 조정된 추적관리를 결합합니다.
- 2차 예방 영양은 저알부민혈증 관련 부종 악화 위험을 줄이기 위해 충분한 단백질 섭취와 나트륨 조절을 함께 적용해야 합니다.
- HF에서는 약물 부담과 낮은 식단 다양성으로 미량영양소 결핍(예: calcium, folate, magnesium, zinc, vitamins C, D, E, K)이 생길 수 있으므로 영양 감시와 영양사 추적은 안전과 관련됩니다.
- 영아와 소아에서는 선천성 심장결손이 주요 HF 유발 요인이며 수유 불내성, 발한, 성장 지연, 울혈 징후로 나타나는 경우가 많습니다.
병태생리
HF는 심근 펌프 기능이 조직 산소화 및 관류 요구를 충족하지 못할 때 발생합니다. 전방 혈류 감소와 보상적 체액 저류 경로는 피로, 폐울혈, 말초부종을 유발합니다. 질환이 진행되면 대상자는 무증상 위험 상태에서 말기 질환까지 연속선상으로 이동합니다.
심박출량은 심박수와 1회 박출량의 곱(CO = HR x SV)이며, 안정 시 성인 정상치는 대략 4-5 L/min입니다. 1회 박출량은 preload(심실 충만), afterload(박출 저항), contractility(심근 수축력)에 의해 좌우됩니다. 이 관계가 더 이상 적절한 전신 관류를 유지하지 못하면 HF가 발생합니다.
원인에는 관상동맥질환 및 MI에 의한 허혈성 손상, 만성 고혈압 사정 및 관리에 따른 압력 과부하, 구조적 판막 기능장애, 유전성/후천성 심근병증이 포함됩니다. 이러한 기전은 심실 충만 및/또는 박출을 손상시켜 유효 관류 예비력을 감소시킵니다.
HF 인구 위험 양상에는 고혈압, 허혈성 심질환, 심방세동, 당뇨의 높은 부담이 포함되며 일부 Black 및 Hispanic 집단에서 더 높은 발생이 관찰됩니다. 이는 정기 심혈관 사정 중 조기 위험 추세 선별의 필요성을 뒷받침합니다.
HFrEF 경로에서는 수축력 감소가 박출 성능과 전방 혈류를 저하시킵니다. CAD/MI는 심근세포로의 산소 전달을 감소시킬 수 있고, 조절되지 않은 고혈압이 장기간 지속되면 보상적 좌심실 비대를 유발한 뒤 탈보상되어 수축기 부전 양상으로 진행할 수 있습니다.
HFpEF 경로는 심실 경직과 충만 장애에 의해 유발됩니다. 이 양상에서는 심실 충만 혈액량과 박출량이 비례적으로 함께 감소할 수 있어, 심박출량이 감소해도 측정 EF는 보존 범위에 남을 수 있습니다.
임신 후기와 산후 초기에는 주산기 심근병증이 새로운 수축기 기능장애로 나타날 수 있으며, 임신의 예상 불편감과 겹치는 징후를 보일 수 있습니다. 따라서 호흡곤란, 기좌호흡, 폐울혈, 혈역학 추세를 주의 깊게 사정하지 않으면 진단이 지연될 수 있습니다.
보상적 신장은 일시적으로 1회 박출량을 증가시킬 수 있습니다(Frank-Starling 반응). 그러나 만성 압력·용적 과부하는 결국 비적응적으로 전환됩니다. 시간이 지나면 심실은 비대 또는 확장되고 반발력과 수축력이 저하되어 지속적인 HF 증상 부담을 유발합니다.
소아 집단에서는 선천성 구조 결손이 초기 압력 또는 용적 과부하를 유발해 폐울혈, 전신 정맥 울혈, 심박출 예비력 저하로 진행할 수 있습니다. 영아에서는 에너지 요구가 빠르게 증가하므로 임상 악화가 수유와 울음 시 먼저 나타날 수 있습니다.
분류
- 좌심부전: 주로 폐울혈 양상(호흡곤란, 기좌호흡, crackles, 박출률 저하 추세).
- 우심부전: 주로 전신 정맥 울혈 양상(말초부종, 복수, 간비대, JVD).
- 박출률 맥락별 HF: HFrEF는 흔히 ⇐40%, HFmrEF는 흔히 41-49% with symptoms, HFpEF는 흔히 >=50% with symptoms.
- ACC/AHA/HFSA Stage A-D 프레임워크: Stage A = 구조 손상/증상 없이 위험만 존재; Stage B = 증상 없는 구조 손상; Stage C = 증상을 동반한 구조 손상; Stage D = 중증 기능 제한/입원 위험을 동반한 진행성 증상성 질환.
- NYHA Class I-IV: 무제한에서 안정 시 증상까지 증상 제한 정도에 따른 기능 상태 분류.
- 급성 비보상성 HF (ADHF): 긴급 외래 상향 또는 입원을 필요로 하는 급격 또는 점진 악화.
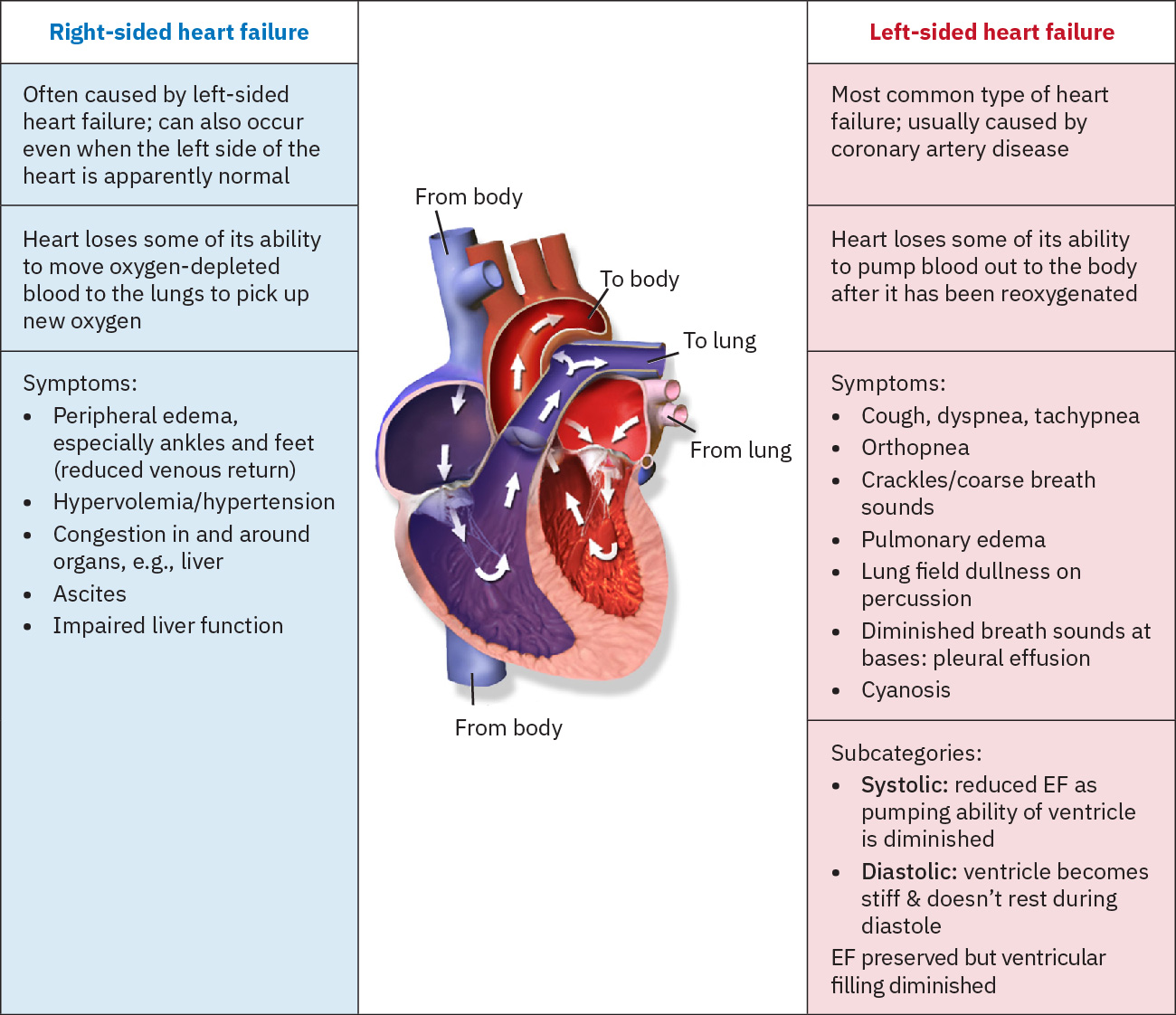 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
간호 사정
NCLEX 포커스
문항은 예상 가능한 기저 소견과 즉시 의료진 보고가 필요한 급성 비보상을 구분하는 능력을 우선 평가합니다.
- 부종 부담, 폐음, 의식 상태, 신기능에서 기저 상태와 현재 상태를 비교 사정합니다.
- 환자가 초기 HF 증상을 과소 인식할 수 있음을 인지하고, 집중 병력과 표적 신체진찰로 이 간극을 보완합니다.
- 전반적 관찰 단서로 시작합니다: 환자 자세, 호흡 양상, 피부색/창백, 기저 의식 상태.
- 기좌호흡/PND, 부종 분포, 복수, JVD를 포함한 좌심/우심 증상 양상을 사정합니다.
- 부위와 질로 호흡기·심혈관 소견을 특성화합니다: 비정상 폐음, 기침/가래 색-점도-양, S1/S2 변화, 심잡음, 리듬 불규칙성, 말초 맥박 질.
- 말초부종이 있으면 등급 추세를 평가합니다(예: 0 to 4+ 함요 깊이 척도) 및 기저 사지 소견과 비교합니다.
- 특히 우심부전 양상에서 복부 울혈 소견(복수, 간비대, 간비장비대)을 사정합니다.
- NYHA 기능 등급을 사정해 예상 내성과 의미 있는 기능 저하를 맥락화합니다.
- ADHF 단서(악화되는 호흡곤란, 부종 증가, 새로운/악화된 crackles, 혼돈, 핍뇨)를 사정합니다.
- 일관된 조건(이상적으로 아침 배뇨 후, 동일 복장)에서 체중을 측정하고, 급격한 증가를 탈보상 단서로 간주합니다(흔히 around 3 lb/day 또는 5 lb/week).
- 기좌호흡 진행(예: 베개 2개 초과 필요, 리클라이너에서 수면)을 폐울혈 악화 근거로 간주합니다.
- 거품성 분홍 가래 또는 crackles 동반 산소포화도 about 92% 미만은 급성 폐부종 우려로 즉시 상급 보고합니다.
- 소아 선천성 HF 맥락에서 수유 피로, 수유/울음 시 발한, 성장 부진, 말초 맥박 감소, 간비대/복부 팽만, 부종, 추가 S3 gallop 양상을 사정합니다.
- 창백, 기면, 서맥, 무호흡, 자발적 움직임 최소화는 임박한 심폐 허탈 소견으로 상급 보고합니다.
- HF 악화에서 허혈성 기여가 의심되면 구조화된 흉통 사정(예: PQRST)을 사용합니다.
- HF 진단 및 모니터링 검사 추세를 추적합니다: BNP(정상은 흔히 <100 pg/mL), 흉부 X-ray 폐울혈/심비대, 심장초음파 박출률(정상은 흔히 around 55-60%, 이완기 기능장애 우려가 있는 hyperdynamic >70% 맥락, 중증 부정맥 위험이 더 높은 <40%), ECG 리듬 소견.
- BNP는 연속 추세와 임상 맥락으로 해석합니다. 과혈량에 따른 심실 신장은 일반적으로 BNP를 상승시켜 울혈 악화 위험을 시사합니다.
- 중증도 및 동반질환 영향을 위해 보조 검사 추세를 추적합니다: potassium, BUN/creatinine, hemoglobin A1C, liver enzymes, TSH.
- 반복되는 저다양 식이가 HF에서 미량영양소 결핍 위험을 높일 수 있으므로 식욕, 조기 포만감, 식품 다양성 양상을 사정합니다.
- 수축 성능의 시간 경과 해석을 위해 가능하면 심실 용적 추세와 EF 맥락을 함께 사용합니다(
SV = EDV - ESV,EF = SV/EDV).
간호 중재
- 급성 악화 시 산소화를 우선합니다: High Fowler 자세를 취하고 처방된 보충 산소를 적용해 포화도 92% 이상을 유지합니다.
- HF 약물 계열을 안전하게 투여·모니터링하고, 특히 이뇨제 치료의 전해질 불균형 이상반응을 관찰합니다.
- beta-blockers, ACE inhibitors/ARBs, diuretics, nitrates 투여 시 빈번한 혈역학 확인을 시행하고, 처방 안전 기준 미충족(예: pulse <60 bpm) 시 보류 후 상급 보고합니다.
- 중증 저박출 탈보상(예: post-MI 또는 post-cardiac-surgery 맥락)에서는 일시적 intra-aortic-balloon-pump 보조를 준비하고 대퇴 접근부 출혈 및 원위 맥박 변화를 모니터링합니다.
- RAAS 조절 요법은 신중히 조정합니다. 전문의 전환 프로토콜이 시기와 대체를 명시하지 않는 한 ACE inhibitor + ARB + ARNI 병용을 피합니다.
- 예방 가능한 ADHF 입원을 줄이기 위해 증상 자가관리와 즉시 보고 기준을 교육합니다.
- 저나트륨 식이 전략(흔히 목표 <2 g/day), 일일 체중, 혈압 기록, 추적진료 순응을 강화합니다.
- 실용적 나트륨 조절 기술을 교육합니다: 영양성분표 읽기, 일일 섭취 추적, 가공식품/패스트푸드/통조림 고나트륨 식품 줄이기.
- RAAS 조절 및 칼륨보존 경로 환자에서 potassium 위험이 높을 때 고칼륨 식이/소금 대체제 회피를 교육합니다.
- 처방 시 수분 제한 계획을 교육합니다(진행성 HF 또는 폐부종 맥락에서 흔히 less than about 1.5-2 L/day).
- 피로 또는 호흡곤란으로 섭취가 제한된 대상자에게는 영양밀도 높은 소량 식사와 저노력 식사 준비 전략을 영양사와 협력해 적용합니다.
- 지속적 저섭취 또는 저다양 섭취 양상에서는 미량영양소 중심 영양 검토를 조정하고 의료진 지시에 따른 보충 계획을 고려합니다.
- 처방에 따라 일일 또는 주간 체중 측정을 수행/지원하고, 섭취량/배설량을 모니터링하며, 처방 시 압박스타킹을 적용합니다.
- 갑작스러운 흉통, 심한 호흡곤란, 새롭게 발생한 흰색/분홍색 거품 가래는 즉시 상급 보고합니다.
- 퇴원 위험 수정 우선순위를 교육합니다: 금연, 음주 감소 또는 금주, 점진적 유산소 활동 증가, 추적계획 순응.
- 감염 유발 HF 재발 위험 감소를 위해 권장 백신(influenza, COVID-19, pneumococcal)을 강화합니다.
- 활동-휴식 균형, 기좌호흡을 위한 침상 상부 상승/수면 자세, 금연, 치료 전환 전반의 심장재활 참여를 권장합니다.
- 피로와 심장 작업부하를 줄이기 위해 묶음 간호와 계획된 휴식 시간을 적용합니다.
- 질병 부담이 순응도와 삶의 질에 영향을 미치면 심리사회적 대처를 지지하고 정신건강 및 지지집단 자원을 의뢰합니다.
- 소아 선천성 HF 경로에서는 계열 기반 약물 계획(loop/티아지드계 이뇨제, ACE inhibitor therapy, aldosterone antagonist, beta-blocker, inotrope, antiarrhythmic)을 준비하고 리듬/전해질을 면밀히 감시합니다.
- 소아 digoxin 경로에서는 투여 전 심첨맥박을 1분간 측정하고, 영아 심첨심박수가 100 bpm 미만(또는 처방된 연령별 기준 미만)이면 보류 후 의료진에 보고하며, 오심, 구토, 서맥, 부정맥 독성 단서를 모니터링합니다.
- digoxin과 이뇨제를 병용하는 소아에서는 전해질 고갈이 독성 위험을 높이므로 potassium과 magnesium을 면밀히 추적합니다.
- 말기 악화에서 선천성 결손 교정 또는 이식 수준 평가가 필요하면 빈번한 추적과 상급 보고를 조정합니다.
- SMART 지향 평가 목표를 사용합니다: 산소포화도 >=92%, 호흡곤란 감소 상태에서 묶음 ADL 수행 가능, edema ⇐2+, 안정된 체중/체액 상태, 활성 처방과 일치한 약물 조정.
ADHF 상급 보고 위험
악화되는 호흡곤란, 부종 진행, 혼돈, 소변량 감소는 급성 비보상을 시사하며 긴급한 상급 대응이 필요할 수 있습니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| Diuretic therapy | class-based HF use | 울혈을 감소시킵니다. 일일 체중, 소변량, potassium, BUN/creatinine, 혈역학 내성을 모니터링합니다. 이독성 위험 감소를 위해 IV furosemide를 천천히 투여합니다. |
| ACE inhibitor, ARB, and ARNI therapy | class-based HF use | 압력 부담과 불리한 재형성을 줄이기 위해 RAAS 경로를 조절합니다. 혈압, 신기능, potassium 추세를 모니터링합니다. |
| Beta-blocker therapy | metoprolol (beta-1 selective), carvedilol (nonselective) | 심박수를 늦추고 심실 충만을 개선할 수 있습니다. 내약성, 반응성 기도질환에서 기관지경련 위험, 상태 악화를 모니터링합니다. |
| Aldosterone-antagonist therapy | class-based HF use | 체액 감소를 지원합니다. 전해질과 신기능 추세를 모니터링합니다. |
| 나트륨-포도당 공동수송체-2 억제제 (SGLT2 inhibitor therapy) | class-based HFrEF use | 원래 당뇨 중심 계열이었으나 현재 HF 경로에 사용됩니다. 용적 상태와 내약성을 모니터링합니다. |
| 이바브라딘 and hydralazine/isosorbide adjunct pathways | selected symptomatic HFrEF use after first-line optimization | 증상 지속 시 심박수 또는 afterload 감소를 목표로 사용합니다. 서맥과 저혈압을 모니터링합니다. |
| Inotrope therapy | 디곡신 and class-based acute/advanced use | 선택된 사례에서 수축력을 지지합니다. 면밀한 혈역학 모니터링이 필요합니다. |
임상 판단 적용
임상 시나리오
만성 HF 기저 NYHA Class II 환자가 하룻밤 사이 3-lb 체중 증가, 악화되는 호흡곤란, 소변량 감소를 동반한 새로운 발목 부종을 보고합니다.
- Recognize Cues: 급격한 체중 증가, 호흡 악화, 부종 진행, 핍뇨는 체액 저류 가속을 시사합니다.
- Analyze Cues: 소견은 만성 기저 상태에서 ADHF로의 전환을 시사합니다.
- Prioritize Hypotheses: 즉각적 우선순위는 호흡 및 관류 악화 예방입니다.
- Generate Solutions: 신속 상급 보고, 모니터링 강화, 처방된 산소/이뇨 중재 시행.
- Take Action: 추세 데이터와 재사정 소견을 지체 없이 의료진에 전달합니다.
- Evaluate Outcomes: 산소포화도 >=92%와 함께 호흡곤란이 호전되고, 부종이 ⇐2+로 개선 추세를 보이며, 소변량이 향상되고, 체중이 안정화됩니다.
관련 개념
- 관상동맥질환 - 허혈성 심근 손상은 HF의 흔한 원인이자 진행 요인입니다.
- 심혈관계 - 핵심 심혈관 생리는 전방 혈류 실패와 울혈 양상을 설명합니다.
- 심혈관 및 말초혈관 간호 사정 - 구조화된 진찰 소견은 초기 탈보상 인지에 도움을 줍니다.
- 체액 과다(고혈량증) - 체액 저류 경로는 부종 및 폐울혈 관리와 겹칩니다.
- 안지오텐신 수용체-네프릴리신 억제제 - ARNI 경로는 전용 안전 모니터링이 필요한 가이드라인 기반 HFrEF 치료 옵션입니다.
- 나트륨-포도당 공동수송체-2 억제제 - SGLT2 억제제는 삼투성 이뇨 및 심실 작업부하 감소를 통해 HF 결과를 지원합니다.
- 이바브라딘 - If-current 억제는 선택된 안정 HFrEF 경로에서 보조 심박수 전략으로 사용할 수 있습니다.
- 청색증 양상 - 소아 구조 병변은 영아 HF의 흔한 상위 원인입니다.
- 선천성 심장질환 및 PPHN에서의 폐고혈압 - 폐혈관 압력 과부하는 HF 경과와 공존하며 악화시킬 수 있습니다.
- 디곡신 - 선택된 소아 심부전 계획에서 고위험 강심제 경로입니다.
- 주산기 심근병증 - 임신 관련 수축기 기능장애는 급성 또는 진행성 HF로 나타날 수 있습니다.
- 재입원 감소 프로그램(HRRP) 및 가치 기반 구매 - 퇴원 및 추적관리 신뢰성은 HF 30일 결과에 강하게 영향을 미칩니다.
자가 점검
- 어떤 소견이 예상 가능한 만성 HF와 급성 비보상성 HF를 구분합니까?
- NYHA 분류는 간호 사정 기대와 상급 보고 기준을 어떻게 바꿉니까?
- HF 자가관리에서 당일 의료진 연락을 유발해야 하는 가정 모니터링 단서는 무엇입니까?