생리 기능과 항상성의 활력징후 지표
핵심 사항
- 활력징후는 생리적 균형과 조기 악화의 상호의존적 지표입니다.
- 해석은 정상 범위, 연령 변이, 기저 추세, 현재 맥락을 함께 결합해야 합니다.
- 통증은 심박수, 호흡 양상, 혈압을 변화시킬 수 있어 활력징후와 함께 흔히 사정합니다.
- 간호사는 단일 비정상 수치로 행동하기 전에 예상 밖 측정값을 재확인하고 검증해야 합니다.
- 조기 경보 프레임워크(예: 의식 점수를 포함한 MEWS)는 적시 상급 보고 결정을 지원합니다.
- 결합된 활력징후 양상은 순환, 호흡, 신경학 상태의 실용적 스냅샷을 제공합니다.
- 노인에서는 기저 체온이 더 낮을 수 있으므로 정상 상한의 체온도 임상적으로 중요한 감염을 시사할 수 있습니다.
병태생리
항상성(homeostasis)은 체온 조절, 산소화, 순환, 환기 전반에서 작동하는 신체의 자율 조절 과정입니다. 활력징후는 그 조절이 안정적인지 위협받는지를 보여주는 침상 지표입니다. 중추 자율신경 조절(연수 경로 포함)과 말초 화학수용체/압수용체 피드백 루프(예: 경동맥, 신장 경로)는 이러한 활력징후 추세를 지속적으로 형성합니다.
하나의 활력징후 변화는 다른 활력징후의 보상 변화를 유발할 수 있습니다. 예를 들어 통증이나 불안은 맥박과 혈압을 높일 수 있고, 저산소혈증은 늦은 탈포화가 나타나기 전 호흡 노력과 심박수를 증가시킬 수 있습니다. 저산소혈증은 동맥혈 산소 저하를 의미하고, 저산소증은 조직 수준의 산소 전달 부족을 의미합니다. 결핍이 지속되면 산소 민감 장기에서 허혈성 손상이 발생할 수 있습니다. 비정상 활력징후는 통증에 특이적이지 않으므로 해석은 주관적 보고와 행동 소견을 함께 고려해야 합니다. 중재 후 정상화는 진통 효과를 지지하지만 통증이 유일한 원인임을 확정하지는 않습니다. 체온 조절에서 시상하부는 열 손실을 위한 혈관확장/발한과 열 생성을 위한 떨림(shivering)을 조절하므로, 경미한 체온 변화를 병적으로 규정하기 전에 일주기 및 대사 변이를 고려해야 합니다.
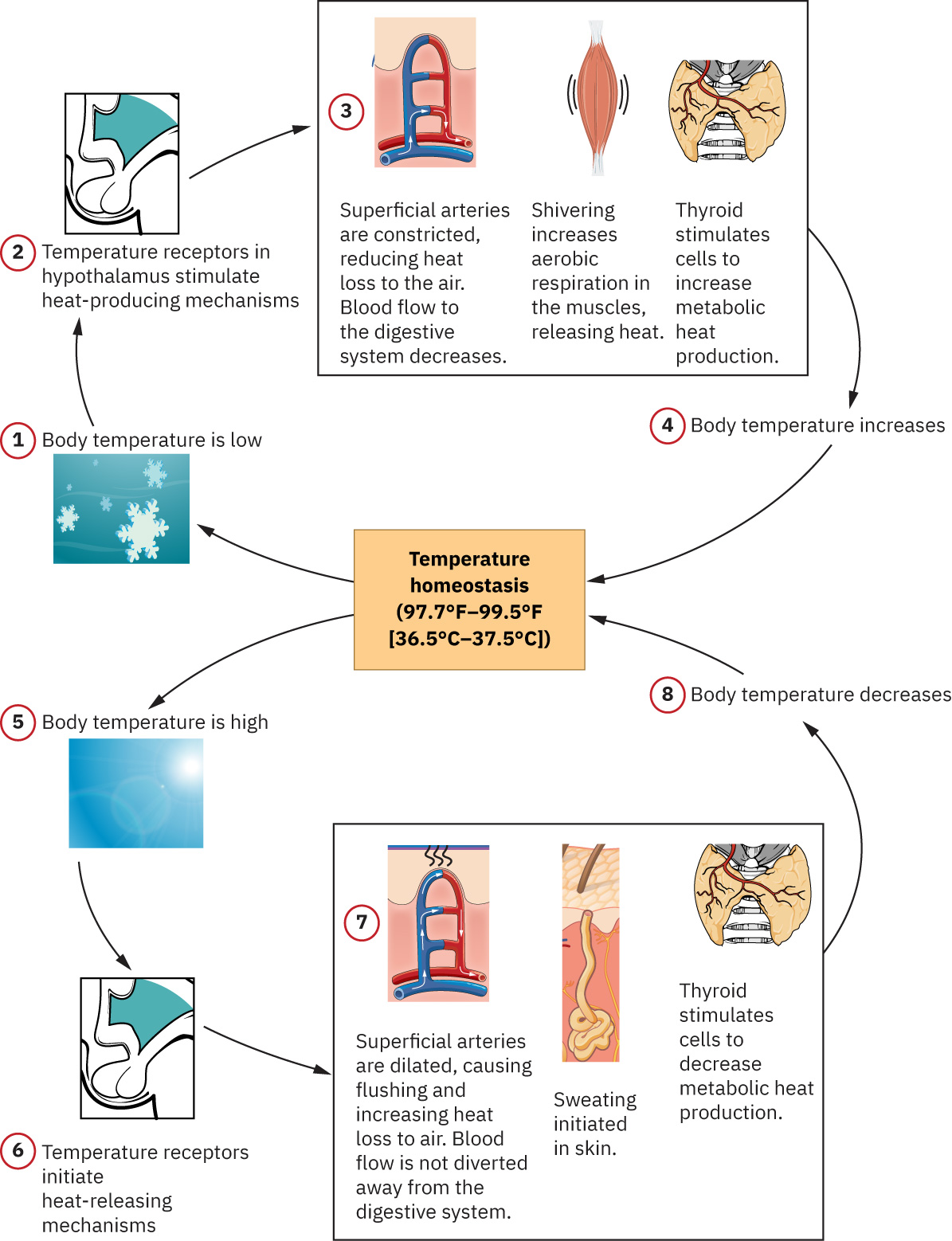 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.1.
중증 체온 이상은 고위험 불안정으로 해석해야 합니다. 중심체온이 105.8 F (41 C)를 넘으면 고체온증 가능성을, 95 F (35 C) 미만이면 저체온증 가능성을 시사하며, 이는 흔히 일주기 변동보다 외부 노출 스트레스와 관련됩니다.
체온 100.4 F (38 C) 초과는 pyrexia(발열)입니다. 발열이 있는 환자는 febrile 상태이고, 정상 범위로 회복되면 afebrile 상태입니다.
호르몬 전환(예: 폐경 관련 에스트로겐 변화)은 체온조절 민감성과 체감 온도 불안정을 변화시킬 수 있습니다.
맥박 해석에서 심박출량은 CO = SV x HR(1회 박출량 x 심박수)로 정의됩니다. 1회 박출량이 충분히 강하면(예: 훈련된 운동선수) 휴식 심박수가 낮아도 적절한 심박출량을 유지할 수 있습니다. 반대로 중증 빈맥은 심실 충만 시간을 줄여 1회 박출량을 떨어뜨리고, 빠른 맥박에도 유효 심박출량을 감소시킬 수 있습니다.
호흡 양상은 산염기 보상도 반영합니다. 비폐성 산증은 CO2 배출을 위해 빈호흡/과호흡을, 비폐성 알칼리증은 저환기/서호흡을 보일 수 있습니다.
혈압 추세는 심근 수축력, 혈관 긴장도/직경, 순환 혈액량의 상호작용을 반영합니다. 빈맥을 동반한 급격한 저혈압은 쇼크 생리 평가를 유발해야 합니다.
맥압(수축기-이완기)과 평균동맥압(MAP)은 관류 맥락을 추가합니다. MAP가 지속적으로 60 mmHg 미만이면 조직 혈류 부족으로 허혈 위험이 증가합니다.
환경과의 열교환은 침상 체온 추세와 안위 중재에 영향을 주는 네 가지 실용 경로로 발생합니다:
- 전도(Conduction): 직접 접촉에 의한 전달(예: 얼음팩, 미온수 스폰지 접촉, 냉각 담요)로, 전체 열 손실의 작은 비율인 경우가 많습니다.
- 대류(Convection): 공기 또는 물의 흐름에 의한 전달(예: 선풍기, 바람 노출, 공조 흐름)로, 노출된 환자에서 열 손실을 가속할 수 있습니다.
- 복사(Radiation): 직접 접촉 없이 적외선으로 전달(예: 햇빛 노출, 복사형 워머, 실내 열원)되며, 흔히 가장 큰 수동 전달 성분입니다.
- 증발(Evaporation): 물이 수증기로 변할 때의 열 손실(예: 발한)로, 주변 습도의 영향을 크게 받습니다.
분류
- 체온조절 지표: 체온 및 발열/저체온 양상.
- 관류 지표: 맥박 속도/리듬/강도와 혈압 추세.
- 환기 및 산소화 지표: 호흡수/질과 SpO2 추세.
- 통합 고통 지표: 모든 영역에 영향을 주는 통증 및 증상 맥락.
- 의식 상태 지표: 악화 위험을 바꾸는 AVPU/GCS 연계 각성·반응 추세.
- 상급 점수 분류: Modified Early Warning Score(MEWS)는 활력징후와 의식 단서를 결합해 대응 단계화를 유발합니다.
간호 사정
NCLEX 포커스
우선순위 결정은 추세 해석과 예상 밖 비정상치의 즉각 검증을 강조합니다.
- 각 활력징후를 정확한 경로/방법과 표준화된 시점으로 사정합니다.
- SpO2 목표를 맥락별로 적용합니다: 대부분 성인
94-98%; 일부 만성 고탄산혈증 프로파일(예: 일부 COPD)은 처방에 따라88-92%같은 더 낮은 목표를 사용할 수 있습니다. - 장비 크기와 설정이 환자에게 적절한지 확인합니다(특히 혈압 커프 크기와 센서 밀착).
- 해석 전 과거 추세, 임상 병력, 처방 모니터링 매개변수를 검토합니다.
- 소견을 연령별 범위와 환자 기저 상태와 비교합니다.
- 소아 워크플로에서는 일반적으로 약 3세부터 혈압 선별을 예상하고(심장 위험 우려 시 더 이르게), 소아 혈압을 연령·신장·성별 기준으로 해석합니다.
- 활동, 통증, 불안, 약물, 환경 같은 맥락 요인을 사정합니다.
- 환경과 중증도에 따른 필수 모니터링 간격을 사정합니다(예: 일반 급성기 간격, 고빈도 중환자 감시, 외래 방문 기반 측정, 장기요양의 일일/필요 시 측정).
- 열 손실 또는 획득을 증폭하는 노출 위험(예: 추운/바람 환경의 부적절 복장, 높은 주변 열, 장시간 젖은 피부)을 사정합니다.
- 맥박은 속도만이 아니라
rate,rhythm,volume특성을 함께 해석합니다. - 임상적으로 필요할 때 양측 맥박 대칭을 사정하고, 양측 경동맥의 동시 촉진은 피합니다.
- 신생아, 특히 미숙아에서는 미성숙 떨림 반응과 제한된 갈색지방 예비로 열 생성 능력이 낮아 저체온을 고위험으로 다룹니다.
- 노인에서는 혼돈, 지남력 저하, 초조 같은 정신상태 변화를 잠재적 체온 관련 악화 단서로 모니터링합니다.
- 경미한 체온 상승 해석 시 월경 주기 시점, 운동 부하, 정서적 각성을 고려합니다.
- 맥박 이상을 발열/갑상샘기능항진, 저산소혈증, 저혈량, 구조적 심부전, 전기 전도 장애 같은 생리 원인과 연결해 해석합니다.
- 병력 기반 부위/경로 제한(예: 유방절제 후 팔 주의, 상처 관련 부위 제외, 경구 경로 금기)을 존중합니다.
- 저혈압과 빈맥 같은 우려 조합 양상을 사정합니다.
- 호흡 양상의 질(속도, 리듬, 깊이)을 추적하고 무호흡, Kussmaul 양상, Cheyne-Stokes 양상 같은 고위험 이상을 식별합니다.
- 신생아와 영아에서는 안정 시 1분 전체 호흡수를 측정합니다. 신생아 호흡수는 흔히 약
30-60/min이며 수면-각성 상태에 따라 변할 수 있습니다. - 영아는 코호흡 의존도가 높으므로 비강 개방성을 사정합니다. 비충혈/폐색은 호흡곤란을 빠르게 악화시킬 수 있습니다.
- 보조호흡근 사용, tripod 자세, 기좌호흡을 동반한 호흡곤란은 호흡기 또는 심폐 악화의 상급 보고 단서로 다룹니다.
- 소아 산소포화도 기대치는 별도 처방 목표가 없는 한 대부분 아동에서 약
95-100%를 사용합니다. - 측정값이 기술적 인공산물 가능성이 있어 재측정이 필요한지 사정합니다.
- 중증 빈혈, 말초 관류 저하, 이상헤모글로빈 노출(예: 일산화탄소) 맥락에서 pulse oximetry 한계를 인지하고 수치와 임상이 불일치하면 확인 검사를 상급 보고합니다.
- 가능할 때 비정상 활력징후 또는 신경학 우려가 있을 때마다 MEWS를 계산하고 추세화합니다.
- 활력징후를 단독 해석하지 말고 의식 수준(A&O, AVPU, GCS) 소견을 생리 수치와 통합합니다.
간호 중재
- 올바른 기술로 비정상 값을 재확인하고 필요 시 대체 방법/부위를 사용합니다.
- 수치가 임상 양상과 불일치할 때 전자 모니터 값을 수기 사정으로 검증합니다.
- 검증된 고위험 변화는 시설 프로토콜에 따라 즉시 상급 보고합니다.
- 특히 연령 극단의 감염 위험 환자에서 예상 밖 저체온은 긴급 사정을 우선합니다.
- 수치, 방법, 맥락, 후속 조치를 명확히 문서화합니다.
- 단일 수치 치료가 아닌 증상 및 원인 지향 중재를 조정합니다.
- 예상 범위, 경고 신호, 제공자 통지 시점을 환자에게 교육합니다.
- 처방된 측정 간격은 최소 기준으로 취급하고, 환자/가족/팀이 우려를 제기하거나 상태 변화가 있으면 추가 전 항목 활력징후를 시행합니다.
- 측정이 위임된 경우 데이터 질을 검증하고, 해석·상급 보고 결정에 대한 RN 책임을 유지합니다.
- 장비 이상이 의심되면 사용에서 즉시 제외하고 라벨링 후 기술/생체공학 평가로 이송합니다.
- 지역에서 채택된 경우 계층형 MEWS 대응을 실무 가이드로 사용합니다:
0-1: 일반 모니터링2-3: 모니터링 빈도 증가(흔히 q2h) 및 지속 시 제공자 소통 고려4-6: 제공자 통보 및 모니터링 증가(흔히 매시간)>=7: 정책에 따른 신속대응/응급 경로 활성화
단일 측정값 오류
검증되지 않은 단일 이상치에 즉시 반응하면 적절한 간호가 지연되거나 불필요한 중재가 유발될 수 있습니다.
약리학
많은 약물이 활력징후에 영향을 줍니다(예: 맥박·혈압에 영향을 주는 베타차단제). 악화로 결론 내리기 전에 현재 약물 프로파일을 포함해 추세를 해석해야 합니다.
임상 판단 적용
임상 시나리오
환자에게 새로운 호흡곤란, 창백한 피부, 빈맥, 기저보다 낮은 혈압이 나타납니다.
- 단서 인식(Recognize Cues): 다중 활력징후의 연결된 변화가 불안정을 시사합니다.
- 단서 분석(Analyze Cues): 소견은 관류 및 산소화 손상 가능성을 나타냅니다.
- 가설 우선순위화(Prioritize Hypotheses): 우선순위는 수치 검증과 악화 예방입니다.
- 해결책 생성(Generate Solutions): 활력징후 재측정, 호흡 노력 재사정, 신속 상급 보고를 시행합니다.
- 행동 수행(Take Action): 프로토콜에 따라 제공자/신속대응팀에 알리고 지지 간호를 시작합니다.
- 결과 평가(Evaluate Outcomes): 안정화 추세는 중재 효과를 확인합니다.
관련 개념
- 다중 경로 체온 측정 - 경로 선택과 기술은 체온 타당도에 영향을 줍니다.
- 요골맥박 측정 - 맥박 속도와 리듬 추세는 관류 분석을 지원합니다.
- 호흡 측정 - 호흡의 질과 속도는 조기 악화 단서를 제공합니다.
- 수기·자동 혈압 측정 - 정확한 커프 방법은 관류 의사결정에 필수입니다.
- 맥박산소측정으로 산소포화도 측정 - SpO2 해석에는 인공산물 인지가 필요합니다.
자가 점검
- 간호사는 왜 활력징후를 단일값이 아닌 양상으로 해석해야 합니까?
- 재측정이 필요한 가성 이상값을 만들 수 있는 요인은 무엇입니까?
- 통증은 다른 활력징후 지표 최소 3가지를 어떻게 바꿀 수 있습니까?