腸內營養支持
要點
- 當腸胃道功能可用但口服攝取不安全或不足時,應優先選擇腸內營養。
- 在安寧病程中,若食慾仍在但吞嚥受損,可考慮腸內支持。
- 常見路徑包含 NG/OG(多為短期,常見約少於 4 weeks)與 PEG/PEJ(較長期)。
- 安全照護需進行路徑核對、吸入預防措施與持續耐受監測。
- 最嚴重餵食併發症是胃內容物呼吸道吸入,可進展為危及生命的 吸入性肺炎。
- 補水安全要求在有醫囑時可靠執行自由水給予;漏給可能導致脫水與高鈉血症。
- 腸內給藥時應一次一藥,給藥前/藥間/給藥後沖管,並於 I&O 記錄沖管總量。
- 啟動前應核對完整 EN 醫囑組成(配方、路徑、方法、速率與自由水沖管計畫),並在開始餵食前先處理疑慮。
- 在高需求高代謝狀態(例如重度燒傷)中,及早啟動腸內營養(可行時常於 24 小時內)有助蛋白-熱量補充。
病理生理
腸內餵食透過消化道提供營養,可維持腸道完整性與生理性營養處理。當吞嚥或口服攝取受損,但消化/吸收功能仍足夠時,即為適應症。
分類
- 短期通路:NG 或 OG 管路。
- 長期通路:PEG 或 PEJ 路徑。
- 其他路徑變異:部分機構在特定長期或胃耐受不良情境下,依本地政策使用鼻十二指腸(ND)路徑。
- 給入型態:依照照護計畫採持續、間歇或推注給入。
- 路徑選擇脈絡:OG 管通常保留給插管/鎮靜個案;清醒個案因乾嘔/嘔吐風險較高,通常需替代通路。
- 常見適應症型態:昏迷或機械通氣、高需求分解代謝疾病(例如燒傷或重症)、進展性神經認知/神經肌肉 吞嚥障礙(例如失智症或晚期 巴金森氏症)、HIV/化療/敗血症照護中的嚴重厭食,以及上消化道阻塞/狹窄/腫瘤。
- 中風後吞嚥風險型態:急性中風後吞嚥困難常見;若口服攝取不安全,完成氣道-吞嚥安全評估後,及早進行腸內規劃(依團隊評估常約 48-72 小時內)有助降低高代謝需求期之營養缺口。
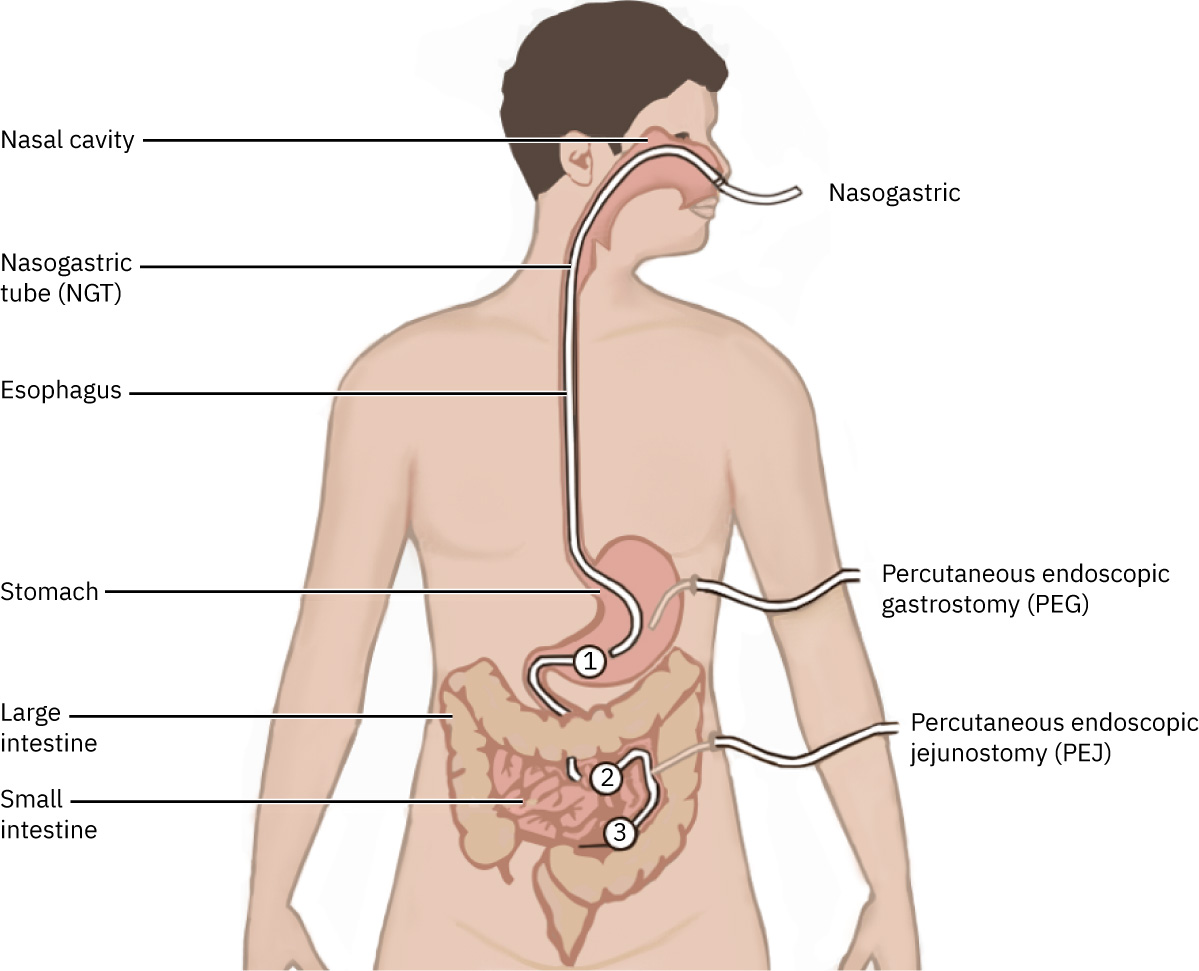 Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
護理評估
- 評估餵食適應症、腸胃功能、吸入風險與目前營養狀態。
- 評估管位核實狀態與通路部位完整性。
- 評估漏液、置入部位紅斑/引流與腸內通路周圍皮膚破損風險。
- 評估耐受線索:腹脹、噁心/嘔吐、痙攣、腹瀉/便祕與補水型態。
- 評估病人對管灌之心理社會反應、置入部位不適,以及餵食後咳嗽/呼吸症狀,作為可能不耐受或吸入警示線索。
護理介入
- 每次給入前核對路徑與配方醫囑,並依政策於餵食/給藥前再次確認位置。
- 與醫療提供者、營養師、藥師及床邊護理團隊協調,規劃配方選擇、補水計畫與給入方式/速率。
- 在急性中風且吞嚥困難持續的路徑中,避免營養中斷過久;完成氣道吞嚥安全評估後,應及早升級替代路徑餵食。
- 在重度分解代謝狀態(例如大面積燒傷或廣泛傷口癒合),優先即時啟動腸內流程,使口服不足時能及早達成蛋白-熱量目標。
- 啟動或重大調整前,核對 EN 處方完整性(配方類型、路徑、給入方式、輸注速率與自由水沖管量/頻率)。
- 對 NG/OG 管,置管後記錄外露長度,並於每班與每次使用時追蹤移位。
- 優先採循證置管確認方式(可見外露長度與 X 光確認基準比對,並按排程間隔及餵食/給藥前再評估),而非不可靠床邊方法,如聽診注氣測試。
- 在政策允許時,僅將抽吸液 pH 作為輔助;若位置仍不確定,應暫停使用並取得決定性確認。
- 依政策執行置管確認與沖管流程,包含間歇餵食與給藥前後沖管。
- 強化每班及按需常規沖管,以降低阻塞風險。
- 對腸內給藥,每種藥物應分開準備,依政策/醫囑稀釋,並避免多種藥物混於同杯/同注射器。
- 若持續/間歇餵食正在執行,應依用藥需求暫停餵食(例如與餵食不相容、需空腹、或需先完成置管確認流程),並依醫囑/政策恢復。
- 若胃內餵食耐受不佳(例如胃排空延遲型態),應預期醫療提供者/營養師再評估改用幽門後或空腸腸內給入策略。
- 以給藥等級可靠性執行醫囑自由水給予,並依政策記錄每次劑量。
- 腸內治療期間將床頭抬高至少 30 度(並依醫囑於餵食後維持),以降低吸入風險。
- 餵食期間與給入後依計畫將床頭維持約 30-45 度(在可耐受前提下)。
- 腸內給藥過程中,床頭維持至少 30-45 度,且除非連續餵食計畫另有規定,給藥後持續抬高約 60 分鐘。
- 監測出入量、電解質與血糖趨勢、體重趨勢與併發症;異常時立即升級處置。
- 將胃殘餘量與餵食不耐受脈絡整體評估;若無其他不耐受徵象且政策允許,避免因較低殘餘量不必要中斷餵食。
- 在 GRV 流程中,若無其他不耐受徵象且政策允許,通常不因低於約 500 mL 之殘餘量而常規中斷餵食。
- 若依政策執行殘餘量評估且管位已確認,依政策處理抽吸液(許多流程會將殘餘回注胃管,除非有禁忌)。
- 若推注時出現腹部痙攣,可考慮室溫配方並重新評估耐受型態。
- 嚴格遵循沖管流程(例如餵食與給藥前後,外加排程通暢沖管),並在每班與每次使用時監測管路移位/阻塞。
- 若發生堵管,首選 60-mL 注射器溫水沖洗疏通;避免酸性沖洗液(例如蔓越莓汁或碳酸飲料),以免加重阻塞。
- 採用腸內專用連接安全做法(例如 EnFit 相容路徑),避免臨時 IV/餵食轉接頭,並於重連/交接時追溯管線來源,以降低誤接風險。
- 在充足照明下執行管線重連,確認所有連接牢固,並依政策於近端/遠端標示管路,以降低誤接錯誤。
- 給藥流程中,於開始、藥間與結束皆應沖管(成人常見每次至少 15 mL 水,除非限液/政策另有指示)。
- 若為減壓目的正進行管路吸引,給藥期間應斷開吸引,且通常暫停/夾閉約 20-30 分鐘後再重接,以支持藥物吸收。
- 對重力/推注餵食,在輸注期間與結束後至少約 1 小時維持床頭 >=30 度,除非有禁忌。
- 檢查置入/出口部位是否漏液、紅斑或膿性引流;異常即時回報。
- 對 PEG/PEJ 外部置入部位依政策每日清潔(常以清水或生理食鹽水沾濕紗布清潔,風乾後再調整固定盤),若有皮膚破損風險則使用屏障保護。
- 依政策記錄每次餵食/沖洗:給入量、沖洗液與沖管體積、殘餘發現(量測時記錄量/顏色/氣味/性狀)、管位確認方法與病人耐受情形。
- 若排程自由水劑量漏給,或濃縮配方計畫未涵蓋補水,尤其在無法表達口渴個案中,應立即升級處置。