肌肉骨骼系統
要點
- 肌肉骨骼系統負責運動、姿勢維持、器官保護與礦物質儲存。
- 有目的活動仰賴骨骼、肌肉、關節與中樞神經訊號協同運作。
- 結締組織(韌帶、肌腱、軟骨)負責力量傳遞與關節穩定。
- 活動、關節活動訓練與營養支持,是保留功能並預防退化的核心。
病理生理
肌肉骨骼系統整合骨、關節、肌肉與結締組織,以產生運動並維持結構完整性。骨骼肌收縮後經肌腱將力量傳至骨骼,而韌帶與軟骨維持對位並降低關節摩擦應力。 心肌、平滑肌與骨骼肌皆具興奮性,膜去極化可產生動作電位訊號。骨骼肌收縮依賴神經系統訊號,而心肌和平滑肌亦可回應自律神經、荷爾蒙與局部刺激。
成人骨骼約有 206 塊骨。除支撐、運動與器官保護外,骨骼也參與造血與礦物質/脂肪儲存恆定。
肌腱是肌鞘向遠端延續形成的緻密膠原結構,附著於骨膜並傳遞收縮力以達成槓桿式運動。肌腱也可吸收部分高負荷活動衝擊,但其灌流相對較低,導致受傷後癒合較慢。
在生物力學上,骨骼充當槓桿,關節作為鉸鏈/樞軸將肌肉力量轉化為運動。隨生命歷程變化,肌骨系統功能重點會因支撐需求、活動負荷與代謝儲備需求而轉移。
關節活動能力可從幾乎不動(synarthrosis)、有限活動(amphiarthrosis)到自由活動(diarthrosis)不等。多數高活動度關節為滑膜關節,其滑液與關節軟骨可在重複運動中降低摩擦。
自主運動控制仰賴中樞處理(腦/脊髓)、周邊神經傳導與體神經運動訊號到達骨骼肌。 脊神經在全身分布感覺輸入與運動指令,神經肌肉接點將運動神經元訊號轉換為骨骼肌收縮。
功能下降可由不活動、老化、避痛行為及慢性發炎或退化性疾病引發。活動減少會加速無力、僵硬、跌倒風險與 日常生活活動 獨立性喪失。 持續不良姿勢會增加關節壓力,並可逐步惡化脊椎對位、頸肩背痛、柔軟度、平衡與跌倒風險;長期也可能造成呼吸與消化效率下降。
兒科肌骨型態在臨床上與成人有重要差異:兒童在骨骼融合前骨數更多;嬰兒肌張力與協調尚未成熟,需額外支持;兒童骨骼較具柔韌性(即使可見骨折有限仍可能有顯著損傷);生長板損傷可能改變長骨發育。
肌骨功能受損常產生可預測的多系統效應:發炎反應徵象(痛、熱、紅、腫、功能喪失)、精細操作/活動下降、電解質失衡(尤其鈣/磷情境)、骨髓相關血球生成改變、疲倦與 ADL 受限。心理效應常包含焦慮/憂鬱、社會/工作參與下降,以及持續疼痛或功能喪失相關睡眠障礙。
骨是代謝活躍組織。造骨細胞負責成骨,蝕骨細胞負責骨吸收,骨細胞維持成熟骨基質。持續重塑平衡支持骨強度與鈣恆定;失衡可導致骨質缺乏與 骨質疏鬆(骨密度下降與脆性骨折風險)。
骨骼發育始於胚胎期纖維與軟骨模板,骨化於妊娠早期即開始並持續至青年早期(常到 20 多歲中期)。終生骨健康仰賴骨化與吸收平衡。
骨髓支持造血。紅骨髓生成紅血球、白血球與血小板,黃骨髓為富脂能量儲備組織。
骨基質作為鈣/磷儲庫,在循環濃度需緩衝時支持神經肌肉訊號與收縮生理。
肌肉依激動肌-拮抗肌協同運作:一組收縮時另一組放鬆,以達成可控制運動。核心運動術語包含屈曲、伸展、外展、內收、環轉、旋轉、旋前/旋後、背屈/蹠屈、內翻/外翻及肩胛或下顎前伸/後縮/上提/下壓。
有目的運動通常由原動肌組織,協同肌輔助,拮抗肌維持對位並使關節回到中立。不活動時,骨骼肌萎縮會降低肌力與運動耐受。 姿勢反射是持續的非自主調整,整合神經肌肉控制與前庭、視覺輸入,以在預期與非預期運動需求下維持對位並預防跌倒。
分類
- 骨骼框架:骨與關節提供支撐、保護與槓桿。
- 活動-對位領域:安全且有目的的運動要求在活動前與活動中保持正確身體擺位(對位)。
- 骨形態功能類型:
- 長骨:提供運動槓桿(例如股骨/肱骨)。
- 短骨:在有限運動中提升穩定性(例如腕骨/跗骨)。
- 扁骨:保護器官並提供廣泛肌肉附著面。
- 籽骨:嵌於肌腱中以減少壓力並改善力學傳導。
- 不規則骨:承擔混合支撐/保護功能(例如椎骨)。
- 區域功能特化:下肢結構優先負重穩定與步態,上肢結構優先靈活性與物件操作。
- 肌肉組成:隨意骨骼肌與非隨意平滑肌/心肌的角色分工。
- 神經控制層級:中樞神經處理、周邊神經路徑與體運動輸出共同驅動有目的運動。
- 神經肌肉傳導單元:感覺神經元、運動神經元與神經肌肉接點訊號共同啟動或停止收縮。
- 結締組織角色:韌帶穩定、肌腱傳力、軟骨緩衝。
- 肌腱風險情境:外傷負荷及特定藥物暴露(例如 fluoroquinolone 類抗生素)可能增加肌腱損傷或斷裂風險。
- 韌帶癒合限制:韌帶灌流低於骨組織,因此韌帶損傷常癒合較慢,且需更長保護/復健期。
- 運動功能類別:粗大運動(軀幹/下肢)與精細運動(手/腕)用於日常功能任務。
- 常見慢性病情境:骨關節炎相關疼痛與活動受限。
- 骨骼分區:
- 中軸骨骼:顱骨/面骨、舌骨、脊柱與胸廓,保護腦、脊髓、心臟與肺。
- 附肢骨骼:上肢與下肢,以及肩帶與骨盆帶連接結構。
- 脊椎組織:頸椎(C1-C7)、胸椎(T1-T12)、腰椎(L1-L5)、薦骨與尾骨,並由椎間盤提供減震與柔韌性。
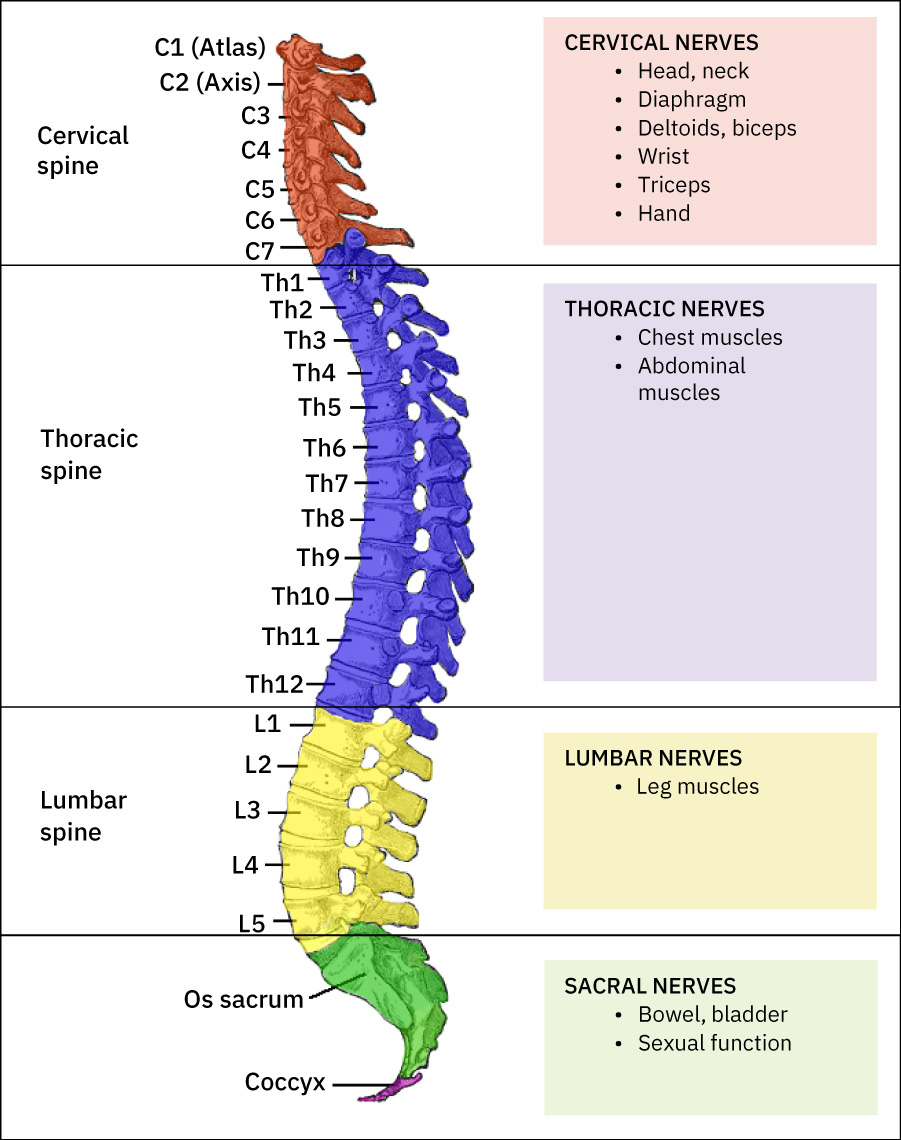 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- 胸廓結構:胸骨加上真肋(1-7)、假肋(8-10)與浮肋(11-12)。
- 上肢結構:肱骨、橈骨、尺骨、腕骨、掌骨與指骨,並由鎖骨/肩胛骨/肩峰提供肩部支持。
- 下肢結構:股骨、髕骨、脛骨、腓骨、跗骨、蹠骨、趾骨與跟骨,並與骨盆髖臼關節連接。
- 關節結構類別:
- 纖維關節:幾乎無活動(例如顱縫)。
- 軟骨關節:輕度活動(例如恥骨聯合、椎間盤)。
- 關節活動分類:
- Synarthrosis:不可動或幾乎不可動關節。
- Amphiarthrosis:有限活動關節。
- Diarthrosis:自由活動關節(多數為滑膜關節)。
- 滑膜關節:具關節腔、滑膜與滑液的自由活動關節。
- 滑膜關節類型:樞軸關節、鉸鏈關節、髁狀關節、鞍狀關節、平面關節、球窩關節。
- 滑膜減摩組件:關節軟骨加滑液,以達成低摩擦運動。
- 關節內支持結構:半月板/關節盤、韌帶、肌腱及附加軟骨,用於穩定並分散負荷。
- 關節權衡原則:活動度越高,先天穩定性常越低,損傷易感性越高。
- 肌組織類型:
- 平滑肌:內臟器官壁中的非隨意收縮。
- 心肌:心臟中的非隨意橫紋收縮組織。
- 骨骼肌:驅動姿勢與運動的隨意橫紋肌。
- 肌萎縮型態:
- 生理性萎縮:失用相關流失,通常可隨活動與營養支持改善。
- 病理性萎縮:疾病/老化/飢餓或長期 corticosteroid 相關流失。
- 神經源性萎縮:神經受損相關重度流失,需及時神經評估與復健規劃。
- 心肌控制:特化節律細胞設定節律,並回應 ANS/荷爾蒙調節。
- 平滑肌分布:存在於空腔器官與血管/氣道壁,並參與虹膜/水晶體與立毛肌控制。
- 骨骼肌生理:橫紋肌纖維含由 actin 與 myosin 組成的肌小節,可支持收縮、產熱與運動。
- 骨骼肌附加功能:支持部分管道開口處吞嚥/排泄控制、保護內臟,並在步行時協助靜脈回流。
- 功能運動角色類別:
- 原動肌(prime mover/agonist):產生某動作的主要肌群。
- 協同肌(synergist):協助或穩定原動肌的肌群。
- 拮抗肌(antagonist):產生相反動作以控制對位並回到中立的肌群。
關節軟骨與滑液潤滑可在運動中降低摩擦,但退化或外傷可損傷這些低摩擦表面並降低功能。在臨床照護中,膝、髖、肩關節因承受高負荷或大活動範圍需求,常是損傷/問題高發部位。
護理評估
NCLEX 重點
優先題強調「及早辨識活動能力下降」並「選擇可安全保留獨立性的介入」。
- 評估步態穩定性、轉位能力、耐力與疼痛限制性運動。
- 觀察影響 ADL 的關節僵硬、腫脹與關節活動範圍下降。
- 結合情境解讀關節聲音:活動相關無痛骨擦音通常屬良性;若骨擦音伴疼痛、腫脹或近期受傷則需升級。
- 辨識與無力、平衡缺損或反應延遲相關的跌倒風險線索。
- 評估受傷或疼痛區域的典型發炎型態變化(痛、熱、紅、腫、功能喪失)。
- 評估功能喪失的心理社會影響,包含參與下降、情緒症狀與失眠。
- 回報新發疼痛型態、急性功能下降或無法執行基線任務。
護理介入
- 在可耐受範圍內鼓勵步行與負重活動,以保留骨/肌健康。
- 支持定時關節活動訓練與安全擺位常規。
- 對慢性關節痛執行舒適措施(熱敷/冷敷、按摩、依計畫翻身擺位)。
- 骨關節炎舒適措施需個別化,因對冰敷/熱敷/外用藥/翻身擺位的反應會因住民偏好與耐受而異。
- 強化支持組織修復與骨健康的營養型態(蛋白質與鈣攝取)。
去制約惡化循環
可避免的不活動會快速加重無力與跌倒風險;早期活動支持是高價值的安全介入。
藥理學
臨床判斷應用
臨床情境
一名骨關節炎住民主訴膝痛加劇,並在數日內開始拒絕步行。
- 辨識線索:疼痛上升、活動下降與早期功能退縮。
- 分析線索:活動減少可能加速無力與依賴。
- 確立優先假設:即時優先項是在控制不適的同時保留安全活動。
- 提出解決方案:使用舒適措施、節律化步行與輔助關節活動訓練時程。
- 採取行動:實施支持計畫並向護理師溝通趨勢變化。
- 評估結果:活動參與改善,跌倒風險行為下降。
相關概念
- 不活動併發症 - 不活動會驅動多系統退化與功能喪失。
- 跌倒預防 - 活動缺損與疼痛會增加轉位/步行受傷風險。
- 骨關節炎(退化性關節疾病) - 慢性疼痛、僵硬與功能下降的退化性關節疾病情境。
- 骨髓炎 - 伴隨長期抗生素與可能手術感染源控制需求的骨感染型態。
- 骨質疏鬆:骨密度下降與脆性骨折風險 - 進行性骨密度下降與脆性骨折情境。
- 肩關節活動範圍訓練 - 維持柔軟度與關節功能的核心介入。
- 安全病人轉位 - 正確力學可同時保護個案與照護者。
- 腸道營養支持 - 蛋白質與微量營養素攝取可支持組織修復與肌力維持。
自我檢查
- 哪些發現提示肌肉骨骼功能下降已演變為跌倒風險急症?
- 關節疼痛如何促成去制約循環?
- 哪些日常介入最能保留活動能力與 ADL 獨立性?