骨折
要點
- 骨折是正常骨完整性的中斷,可從細小裂紋到完全分離不等。
- 骨折模式(如開放性、粉碎性或病理性)會影響緊急程度、感染風險與治療路徑。
- 準確識別型別有助於安全復位、固定與併發症監測。
- 癒合過程依次經歷血腫、肉芽組織、骨痂、成骨細胞骨形成與重塑階段。
- 全球負擔高,年度發病數巨大且症狀患病率持續存在。
病理生理
骨折發生於外力或基礎骨脆弱性超過結構耐受時。損傷可由直接創傷、扭轉/壓縮應力、反覆應力或削弱骨強度的疾病狀態引起。
臨床嚴重度取決於移位程度、皮膚破損、碎片數量以及周圍軟組織和神經血管結構受累情況。
常見骨折機制包括機動車碰撞、運動損傷與跌倒。周圍軟組織常同時受累,創傷部位常見水腫、出血、肌腱損傷與神經損傷並存。
骨癒合在受傷後立即啟動,先形成血腫,繼而進入肉芽組織形成、骨痂穩定、成骨細胞編織骨替代及重塑為更強層板骨。癒合常約需 6 周,但在高齡、共病或併發症負擔下可延長至數月。
分類
- 閉合性(單純性):骨折但無皮膚穿破。
- 開放性(複合性):骨折並穿破皮膚,汙染/感染風險更高。
- 橫形骨折:骨折線橫貫骨體。
- 螺旋骨折:扭轉外力形成螺旋樣骨折線。
- 粉碎性骨折:骨折為多個碎片。
- 嵌插骨折:一個骨折片嵌入另一個骨折片。
- 青枝骨折:不完全骨折,兒童更常見。
- 斜形骨折:骨折線斜向穿過骨體。
- 應力性骨折:由反覆負荷造成的小裂紋。
- 完全骨折:骨完全分離為兩塊或以上。
- 不完全骨折:存在裂隙但未完全分離。
- 壓縮性骨折:骨塌陷/壓碎模式,常見於椎體。
- 病理性骨折:由基礎疾病導致骨脆弱而發生的骨折。
- 髖部骨折模式:
- 關節囊內:發生在關節囊內的股骨頸骨折。
- 關節囊外:發生在關節囊外、累及近端股骨區域的骨折。
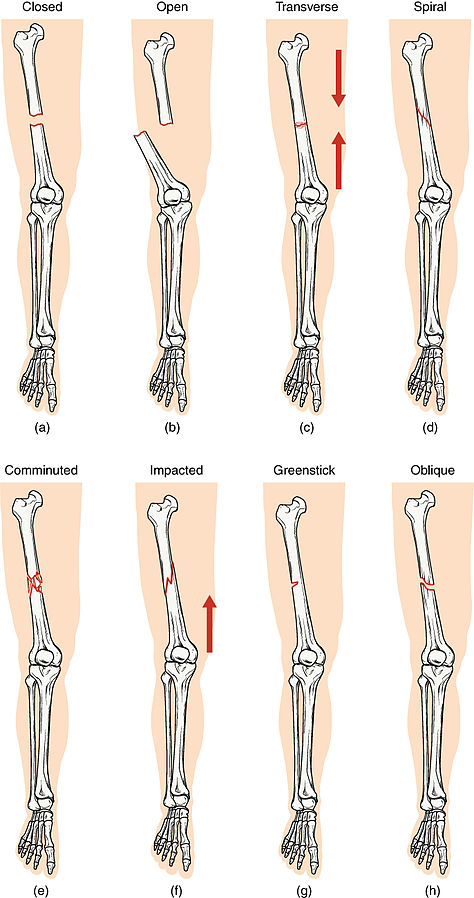 Illustration reference: OpenRN Health Alterations Ch.10.6.
Illustration reference: OpenRN Health Alterations Ch.10.6.
風險因素
- 年齡增長與跌倒創傷。
- 骨折風險見於所有年齡與性別人群,但老年人發生嚴重髖部骨折事件的風險更高。
- 骨質疏鬆(骨密度下降與脆性骨折風險)、轉移性癌症與內分泌疾病負擔(如庫欣相關骨脆性)。
- 長期糖皮質激素暴露。
- 低體力活動與負重運動減少。
- 營養不良與遺傳易感性。
- 絕經後狀態下激素介導的骨密度下降。
骨癒合階段
- 血腫形成(約 48-72 小時):破裂血管在骨折處形成血凝塊支架。
- 血腫向肉芽組織轉變:血管與細胞浸潤清除受損組織。
- 骨痂形成:膠原-軟骨性軟骨痂穩定骨折端。
- 成骨細胞增殖:編織骨逐步替代軟骨痂。
- 骨重塑:編織骨成熟為更強的層板結構。
- 癒合完成:常約 6 周,但在高風險情境下可延長至約 6 個月。
護理評估
NCLEX 重點
早期優先項是識別不穩定骨折模式並保護神經血管功能。
- 評估受傷機制與可能受力模式。
- 評估骨折型別線索(開放與閉合、移位、碎裂、部分與完全)。
- 評估疼痛、畸形、腫脹與活動受限。
- 評估遠端迴圈、感覺與運動,識別威脅肢體的功能受損。
- 疑似髖部骨折時,評估無法負重、無法抬起/旋轉患肢、瘀斑/腫脹、患肢縮短與外旋。
- 評估多系統發現:
- 肌肉骨骼:區域性壓痛、骨擦感、畸形、ROM 受限。
- 皮膚系統:瘀斑、出血/血腫、傷口或皮膚破損、紅斑/溫熱。
- 神經/心血管:麻木、無力、蒼白、皮溫低、毛細血管再充盈延遲、遠端脈搏減弱。
- 呼吸/胃腸:肋骨骨折相關淺快呼吸與疼痛相關噁心/嘔吐。
- 心理社會:焦慮、痛苦及 ADL 功能受擾。
潛在併發症
- 急性筋膜間隔綜合徵(ACS):肌筋膜間隔內壓力升高引發缺血-水腫迴圈,威脅不可逆肌肉/神經損傷。
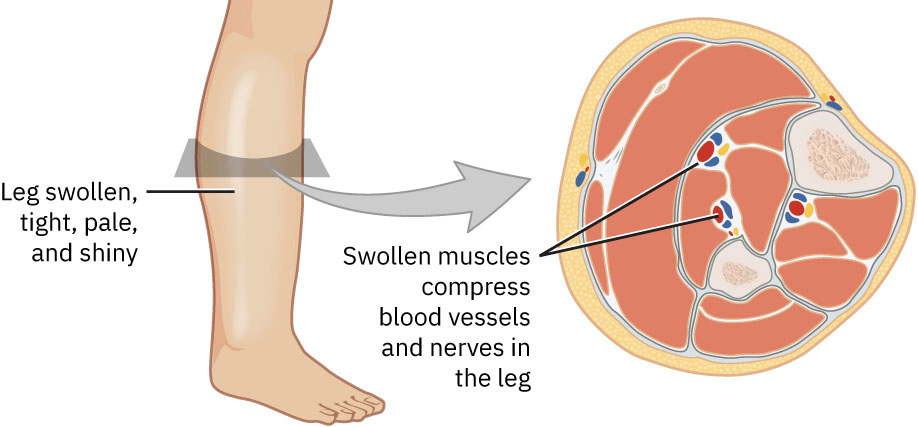 Illustration reference: OpenStax Medical-Surgical Nursing Ch.13.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.13.4.
- ACS 六個 P 預警徵:與損傷程度不相稱的疼痛、感覺異常、溫度異常、蒼白、無脈、癱瘓。
- ACS 治療情境:當石膏過緊為誘因時需緊急鬆解,必要時行急診筋膜切開減壓。
- 其他主要併發症:低血容量性休克、脂肪栓塞綜合徵、DVT、感染及延遲癒合/不癒合-畸形癒合。
- 脂肪栓塞高風險視窗:長骨骨折(尤其股骨)後約 24-72 小時最需警惕。
- 脂肪栓塞線索:呼吸窘迫、意識改變、瘀點樣皮疹與發熱;需緊急升級。
- DVT 預防情境:早期活動、抗凝治療及在指徵明確時使用彈力襪。
診斷性檢查
- X 線是評估骨折部位與範圍最常用的一線檢查。
- 計算機斷層掃描(CT)有助於明確複雜骨折及周圍結構細節。
- 磁共振成像(MRI)支援隱匿骨折與軟組織/韌帶-肌腱評估。
- 在兒科骨折情境中,超聲可提升生長板視覺化。
- 當懷疑轉移性疾病為骨折病因時,可使用骨掃描。
護理干預
- 在避免不必要移動的前提下穩定並保護受傷部位。
- 對開放性骨折發現與神經血管惡化進行緊急升級。
- 高頻進行遠端神經血管檢查,並追蹤 5 P 發現(pain、pulse、pallor、paresthesia、paralysis)。
- 按醫囑計劃準備影像、復位與固定流程。
- 在髖部骨折情境中,預判時間敏感的手術規劃(常約 48 小時內)及 ORIF 或關節置換路徑。
- 強化損傷保護與隨訪預期。
- 監測 ACS,並對六個 P 進展或灌注/感覺惡化立即升級。
- 對疑似脂肪栓塞惡化,緊急通知醫師,必要時啟動快速反應流程,並在準備更高階氣道支援時先實施氧療支援。
- 強化 DVT 預防措施,並監測單側腫脹、溫熱、發紅與疼痛。
- 在石膏或夾板固定期間,強化醫囑下仍可安全進行的活動/ROM 訓練。
骨折復位與穩定
- 閉合復位:非手術手法復位,隨後石膏/夾板/支具固定。
- 閉合復位舒適支援:因復位常劇痛,常使用局麻/鎮靜/鎮痛組合。
- ORIF(切開復位內固定):手術復位並以內固定器械(針、板、棒、螺釘)穩定;除非症狀需要,器械常留置。
- 外固定:在骨折近遠端經皮置入針/鋼絲並連線外部支架;常用於開放性骨折、重汙染傷口及部分骨盆骨折,且常作臨時穩定。
- 部分關節骨折中的關節置換:累及重要關節的重度骨折模式(如肩、肘、髖、膝)可能需關節置換手術。
固定與牽引
- 透過石膏、夾板或支具固定可限制運動,以維持骨對線並支援癒合。
- 石膏/夾板固定時長常約 3-8 周,取決於骨折部位與嚴重度。
- 牽引可透過控制性牽拉與反牽引實現骨折對線並減少肌痙攣。
- 牽引力應緩慢、持續施加,常透過繩索-滑輪-配重系統維持持續對線張力。
- 皮牽引(Buck 牽引):常用配重與牽引靴設定,多為手術或 definitive 復位前的臨時措施。
- 骨牽引:在骨折遠端骨內建入針、鋼絲或螺釘並連線牽引配重實現復位。
- 在多發傷合併多處骨折時,骨牽引可在手術前用於改善對線,同時穩定其他損傷。
- 牽引照護優先項包括:配重持續懸空、繩滑輪系統完整、對線檢查、皮膚保護、針道無菌照護與遠端神經血管高頻複評。
- 外固定針道照護包括輕柔每日清潔並仔細乾燥(避免擦揉/摩擦),並及時報告發紅、滲液、腫脹或疼痛加重。
- 在可用時提供或擺放醫囑吊環架支撐,以幫助更安全的自主體位調整且不破壞牽引對線。
健康教育
- 按醫囑區域性冰敷/冷敷每次約 10-20 分鐘,早期腫脹階段清醒時常每 1-2 小時一次。
- 在適應證明確時將受傷肢體抬高至接近心臟水平,以減輕腫脹與不適。
- 強化輔助器具、石膏、夾板及漸進 ROM/步行計劃的安全使用。
- 石膏教育:保持石膏乾燥,避免向石膏內插入物品,檢查邊緣/皮膚,並報告麻木、刺痛、顏色改變、異味、滲液、疼痛加重或灌注變化。
- 對非防水石膏,淋浴時遮蓋石膏以保持石膏材料乾燥並維持貼合。
- 對外固定照護,教授每日針道/傷口觀察,並及時報告提示感染風險的發紅、發熱、腫脹、滲液或疼痛加重(包括 骨髓炎)。
- 石膏/夾板移除後,預期需複評畸形、腫脹、疼痛、遠端活動、遠端脈搏/灌注及隨訪 X 線癒合狀態。
- 強調均衡飲食並保證足量蛋白攝入,以支援組織和骨癒合。
併發症升級
對開放性骨折與遠端神經血管惡化發現應立即升級,以防永久性傷害。
藥理學
| 藥物類別 | 示例 | 關鍵護理注意事項 |
|---|---|---|
| [analgesics] | 阿片類、局麻藥情境 | 充分鎮痛可支援評估與安全體位管理。 |
| [nsaids] | 布洛芬類情境 | 在部分骨折癒合方案中,因畸形癒合顧慮可限制/避免使用 [nsaids]。 |
| [antibiotics] | 開放性骨折與術後情境 | 皮膚完整性破壞時,早期感染風險管理至關重要。 |
| [anticoagulants] | 骨折後預防情境 | 在骨折/術後活動減少階段支援 DVT 預防。 |
臨床判斷應用
臨床情景
一名患者跌倒後就診,前臂劇痛、明顯畸形,且覆蓋皮膚破口可見骨外露。
- 識別線索:開放性骨折,汙染風險高。
- 分析線索:即時優先項是預防感染、穩定傷情與保全神經血管功能。
- 確定優先假設:肢體存活與系統性感染預防最緊急。
- 提出解決方案:保護傷口、啟動緊急升級並準備復位/最終處理。
- 採取行動:進行聚焦遠端檢查、支援已下達干預並記錄趨勢發現。
- 評估結局:神經血管狀態保持穩定,且骨折最終處理安全推進。
相關概念
- 肌肉骨骼體格評估與功能活動 - 損傷導向評估與神經血管紅旗識別。
- 固定裝置與約束安全 - 石膏、夾板、牽引及遠端檢查安全框架。
- 跌倒預防 - 骨折復發風險降低的預防情境。
- 肌肉骨骼系統 - 骨折解讀的結構-功能基線。
- 骨髓炎 - 開放性骨折與固定相關情境中的骨感染併發症風險。
- 深靜脈血栓 - 骨折後不活動併發症與預防情境。
自我檢查
- 為什麼開放性與閉合性骨折分類會改變緊急程度?
- 哪些骨折模式最提示不穩定損傷負擔?
- 哪些遠端發現提示緊急神經血管受損?