骨質疏鬆:骨密度下降與脆弱性骨折風險
要點
- 骨質缺乏(osteopenia)為骨量下降狀態,可能進展為骨質疏鬆。
- 骨質疏鬆反映骨密度流失與結構退化,導致脆弱性骨折風險上升。
- 肌少症與骨量流失可能共同進展為骨肌少症(osteosarcopenia),進一步疊加跌倒與骨折風險。
- 骨吸收與骨形成失衡會導致進行性骨骼脆弱。
- 髖部、脊椎與手腕骨折是常見高衝擊結果。
- 美國疾病負擔仍高,受骨質疏鬆或骨質缺乏影響者達數千萬。
- 全生命週期足量鈣與維生素 D 是基礎:孕期母體攝取支持胎兒骨生長,青少年攝取支持至成年早期的骨量累積。
病理生理
當骨吸收持續超過骨形成時,會出現骨質疏鬆相關骨密度下降與脆弱性骨折風險。骨礦物質密度與骨微結構強度下降會增加骨脆性,並降低發生骨折所需外力門檻。
本病通常呈進行性,且在骨折發生前可能長期無明顯臨床症狀。骨脆性最常見於髖部、脊椎與手腕。
分類
- 骨質缺乏:骨量下降,未來進展為骨質疏鬆風險上升。
- 骨質疏鬆:較進展階段的骨結構受損,脆弱性骨折風險顯著上升。
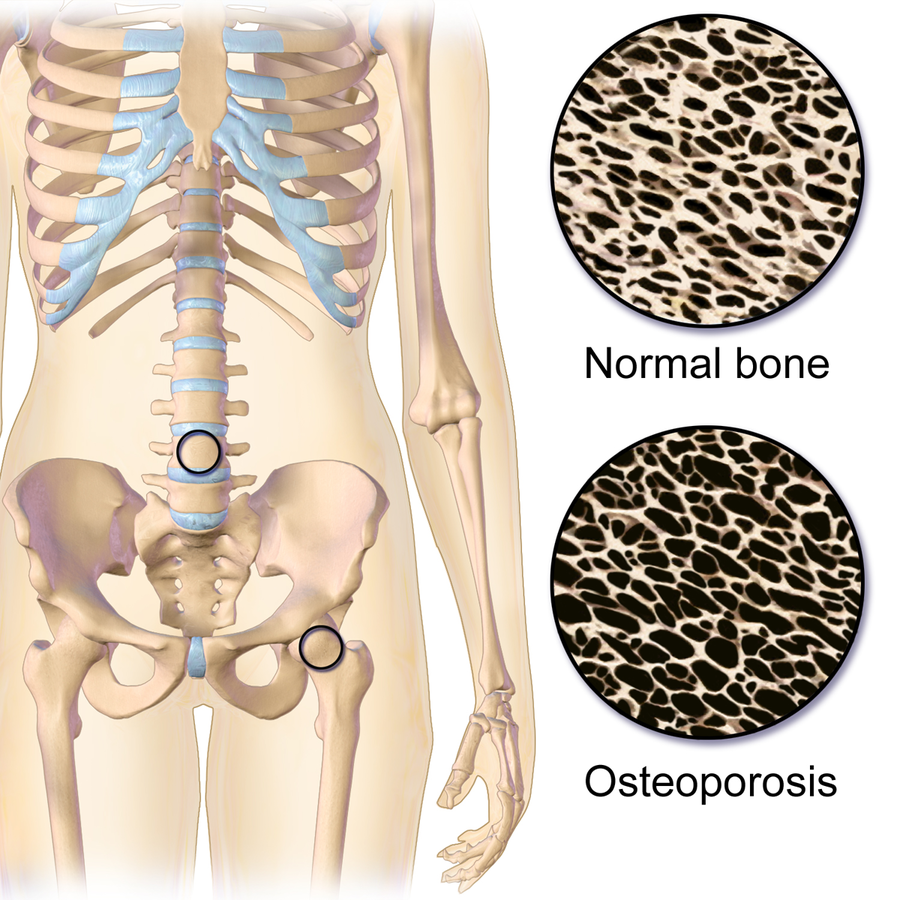 Illustration reference: OpenRN Health Alterations Ch.10.8.
Illustration reference: OpenRN Health Alterations Ch.10.8.
風險因素
- 年齡增長。
- 女性及停經後荷爾蒙變化。
- 遺傳易感性。
- 體型纖細、骨架較細及高風險族群背景(例如 Caucasian 與 Asian 族群)。
- 低身體質量指數,以及蛋白質-鈣-維生素 D 攝取不足型態。
- 鈣與維生素 D 攝取不足。
- 會加速骨量流失的共病負擔(例如癌症、HIV 及 神經性厭食症 相關路徑)。
- 長期皮質類固醇暴露。
- 長期使用特定藥物,包含質子幫浦抑制劑與 抗癲癇藥物。
- 特定發炎性疾病,如類風濕性關節炎。
- 吸菸與過量飲酒。
- 身體活動不足及負重運動不足型態。
- 荷爾蒙耗竭狀態,包含低雌激素(例如停經或過量運動)與男性低睪固酮。
- 中高齡轉變期負擔:美國監測中,50 歲以上女性骨質疏鬆盛行率(約 18.8%)明顯高於 50 歲以上男性(約 4.2%)。
- 族群負擔背景:約 54 million 美國人有骨質疏鬆,約 34 million 有骨質缺乏。
護理評估
NCLEX 重點
骨質疏鬆可能在骨折前長期無症狀;應優先辨識風險型態並及早制定骨折預防計畫。
- 評估骨折史與低創傷骨折型態。
- 評估可調整風險因子(營養缺乏、吸菸/飲酒、活動程度)。
- 評估藥物與共病因素(例如長期質子幫浦抑制劑治療、類風濕性關節炎與內分泌荷爾蒙耗竭狀態)。
- 評估骨折相關疼痛與活動下降的功能影響。
- 評估身高變矮、駝背、椎體壓迫徵象及髖/腕脆弱性骨折史。
- 當脊椎變形導致胸廓擴張/肺容量下降時,評估呼吸受損。
- 取得基線身高並隨時間連續追蹤,以發現進行性椎體壓迫變化。
診斷性檢查
- DEXA scan 是骨密度與骨折風險分層的主要診斷檢查。
- 篩檢情境:出生指定女性且年齡
>=65者應接受 DXA 篩檢;風險負擔升高時可考慮更早檢測。 - T-score 解讀:
-1 to -2.5:骨質缺乏範圍。< -2.5:骨質疏鬆診斷範圍。
- 周邊部位 QUS (quantitative ultrasound) 可支持骨折風險估計。
- FRAX tool 估算 10 年髖部骨折與主要骨折機率,以指導預防強度;常見輸入包含年齡、性別、身高、體重、家族史與酒精暴露。
- 在較晚期骨質疏鬆中,連續平片 X 光可協助監測疾病進展。
- 實驗室數值本身不能診斷骨質疏鬆,但常追蹤維生素 D、鈣、白蛋白與磷酸鹽,以排除其他可能因素。
常見護理診斷
- 受傷風險。
- 營養失衡:低於身體需求。
護理介入
- 在需要時協助 ADL,同時促進病人獨立性。
- 強化骨折預防與跌倒風險降低行為。
- 支持保護骨健康的營養與活動計畫。
- 協調骨密度評估與長期風險管理追蹤。
- 在停經後諮詢情境中,若與處方計畫一致,強化每日約
800 IU維生素 D 與1,200 mg鈣(飲食加補充劑總和)的攝取目標。 - 對許多成人,依個別化計畫強化年齡分層維生素 D 目標(70 歲前約
600 IU/day,70 歲後約800 IU/day)與鈣目標(50 歲後常約1,200 mg/day)。 - 教導補充劑安全:過量鈣或維生素 D 攝取會增加高血鈣、腎結石與腎損傷風險,因此應避免在無監督下由多種強化食品與補充劑疊加高劑量。
- 於適用時納入全生命週期諮詢:孕期足量鈣/維生素 D,以及兒童青少年持續補充,有助於最佳化骨峰值。
- 提供鈣/維生素 D 食物來源衛教(例如乳製品、綠葉蔬菜、強化食品)並強化補充劑依從。
- 當鈣或維生素 D 攝取缺口或營養障礙持續時,轉介營養師。
- 強化與個別能力與偏好相符的負重及阻力運動選項;可考慮轉介 PT 進行平衡與運動個別化。
- 強化循序漸進的每週活動目標;在高風險成人中,有氧、肌力與骨負荷活動合計每週約 90 分鐘,可支持骨健康結果。
- 釐清負重活動(例如走路)對骨強度支持為優先,而僅非負重運動通常不足以達成骨負荷目標。
- 在適當情況教導安全日照策略,以支持維生素 D 合成(短時間曝曬並搭配皮膚保護)。
- 促進常規骨密度篩檢,尤其是停經後女性等高風險族群。
- 教導居家跌倒危險因子降低(例如移除地毯、改善照明、設置扶手)與輔具安全使用。
醫療管理
- 藥物治療用於減緩骨量流失、支持骨形成並降低骨折負擔。
- 當治療計畫要求時,於雙磷酸鹽治療開始前或開始期間,確保已矯正維生素 D 不足。
- 生活型態治療包含負重運動、阻力訓練、優化鈣/維生素 D 攝取、戒菸與降低飲酒風險。
- 對骨質疏鬆性骨折,可能需手術選項(例如在特定椎體骨折穩定情境使用椎體成形術)。
結果指標
- 在前後測衛教檢核中,展現對診斷與治療理解提升。
- 在經驗證疼痛量表再評估中,回報背痛程度改善。
- 在區間追蹤中維持無新發脆弱性骨折。
- 可口述偏好的高鈣食物來源。
- 可口述可降低跌倒風險的具體居家調整措施。
- 展現對骨健康與骨折預防計畫的依從性。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| [bisphosphonates] | alendronate、risedronate、ibandronate | 一線抗骨吸收情境;監測依從性與骨折風險趨勢。 |
| denosumab | denosumab 注射(每年兩次給藥時程情境) | 支持抗骨吸收路徑;監測給藥時機與不良反應。 |
| [hormonal-therapy] (選擇性雌激素受體調節劑) | raloxifene | 停經後骨密度支持情境;使用前評估血栓風險輪廓、吸菸狀態與既往 DVT/PE 病史。 |
| 副甲狀腺素類似物 | teriparatide、abaloparatide | 合成代謝路徑,用於特定高風險個案以刺激骨形成。 |
| calcitonin | calcitonin 類藥物治療情境 | 在特定計畫中可支持抗骨吸收相關的疼痛/骨密度目標。 |
| 鈣與維生素 D 補充 | 口服補充情境 | 強化飲食缺口並改善礦化支持。 |
相關概念
- 肌肉骨骼系統 - 骨重塑生理學情境。
- 肌肉骨骼身體評估與功能性活動 - 風險導向評估與活動監測。
- 骨折 - 脆弱性骨折結果與急性照護路徑。
- 跌倒預防 - 降低骨質疏鬆傷害負擔的主要策略。
評值
- 在計畫時限內再評估預期結果為達成、部分達成或未達成。
- 當衛教、營養、活動或安全目標未達成時,修訂照護計畫。
- 在介入後、新診斷/檢驗更新及跨專業計畫變更後重複評值。