常見肌肉骨骼疾病識別與照護優先事項
要點
- 常見疾病包括脊柱對線異常、炎症性/退行性關節病、肌腱疾病與足部畸形。
- 早期模式識別有助於保留功能並預防可避免殘障。
- 嚴重神經功能缺損、急性缺血徵象或快速功能下降需要緊急升級處理。
病理生理
肌肉骨骼疾病可源於先天變異、反覆機械應力、炎症或自身免疫過程、創傷、代謝失衡及年齡相關退變。這些機制會改變對線、負荷傳遞與關節功能。
持續炎症與結構性破壞可由疼痛和僵硬進展為畸形、活動能力喪失及 ADL 獨立性下降。
脊柱疾病會改變支援直立姿勢與衝擊緩衝的正常曲度力學。隨著對線惡化,代償性肌肉/姿勢模式可增加疲勞、疼痛、神經症狀(如感覺異常/無力)及日常活動依賴。
分類
- 脊柱疾病:平背綜合徵、腰椎前凸過度、後凸、側彎與強直性脊柱炎模式。
- 平背模式情境:正常腰椎前凸喪失可導致髖/頸部代償性後伸與膝屈,出現進行性日末疲勞與疼痛;病因包括既往脊柱手術、先天變異、退變、創傷、骨質疏鬆及壓縮性骨折史。
- 骨對線疾病:骨折/脫位錯位、內八字、部分生長板疾病(如 Blount 病)及可改變步態/負荷分佈的副骨變異。
- 關節與骨疾病:骨關節炎(退行性關節病)、類風溼關節炎(自身免疫性關節病) 與 骨質疏鬆(骨密度下降與脆性骨折風險)。
- 創傷性骨疾病:需復位、固定與神經血管監測的骨折模式。
- 骨形態/結構疾病:退行性骨贅、囊性改變、術後結構變異及腫瘤/轉移性重塑。
- 骨長差異疾病:先天、感染、創傷或腫瘤相關生長影響導致具有臨床意義的肢長差。
- 腫瘤性骨疾病:原發骨惡性腫瘤(骨肉瘤、尤文肉瘤、軟骨肉瘤)與骨轉移受累。
- 神經發育運動障礙:腦癱模式(痙攣、運動障礙或共濟失調)改變長期活動需求。
- 腕手疾病:腱鞘囊腫、腱鞘炎與 腕管綜合徵。
- 足趾疾病:痛風、扁平足、拇外翻與錘狀趾。
其他疾病速覽
- 強直性脊柱炎:炎症性中軸脊柱疾病,常在 40 歲前以慢性、緩起背痛起病,活動後改善且夜間可加重;若出現脊髓壓迫或馬尾綜合徵模式(新發肢體麻木/無力、協調喪失、足下垂或新發腸/膀胱功能障礙)需緊急監測。
- 骨癌:持續骨痛/腫脹、病理性骨折傾向、疲勞與非意願體重下降時應懷疑;檢查可包括 X 線、計算機斷層掃描(CT)/磁共振成像(MRI)、PET、骨掃描與活檢,治療依據分期/型別。
- 腦癱:非進行性腦損傷/發育障礙導致持續運動/姿勢受損(痙攣、運動障礙或共濟失調),需個體化長期多學科支援。
- 馬蹄足(先天性內翻足):先天足部內收下垂畸形,早期以序貫石膏治療;重症可需手術,術後長期支具支援。
- 脫位/半脫位:完全或部分關節移位,表現為劇痛、腫脹、畸形與活動喪失;需及時復位及復位後穩定/康復,復發風險升高。
- 纖維肌痛:中樞疼痛加工敏化障礙,表現為廣泛疼痛、疲勞、睡眠/認知症狀與情緒共病;管理為多模式(運動、教育、壓力/睡眠最佳化及選擇性藥物/CBT)。
- 足下垂:因神經肌肉無力/癱瘓導致足背屈不能;常出現代償步態,治療常用 AFO 類支具 + 步態強化訓練。
- 腱鞘囊腫:多見於腕背部腱鞘或關節上方的液性囊腫;常見於女性、約 15-40 歲人群及反覆腕負荷群體(如體操活動)。部分可隨休息/夾板緩解;穿刺可減痛但復發常見,持續症狀者可需手術切除。
- 痛風:由高尿酸血癥(尿酸鹽結晶沉積)引起的炎症性晶體關節病,常在拇趾/下肢反覆發作;治療常包括急性發作期 NSAIDs/秋水仙鹼及複發性高尿酸控制用別嘌醇。
- 骨髓炎:經血行播散、鄰近組織擴散或直接接種導致的 骨感染;糖尿病/足潰瘍與吸菸共病會增風險,治療常需長期靜脈抗生素並可能手術。
- 骨關節炎(DJD):由反覆炎症-軟骨丟失迴圈導致的年齡相關 退行性關節病,多累及負重關節(脊柱/髖/膝)及手指;肥胖、家族史、既往過用/損傷可增風險,約 50 歲後女性患病率更高。
- 骨質疏鬆:進行性骨密度下降導致脆性骨折風險(尤髖、脊柱與腕部);預防與照護強調鈣/維生素 D 攝入、負重活動、戒菸及在高骨折風險時藥物治療(如雙膦酸鹽/降鈣素情境)。
- 肌營養不良(含 DMD):罕見遺傳性進行性肌病,超過 30 個亞型且起病/嚴重度差異大;長期軌跡常見活動能力喪失、攣縮風險、脊柱側彎相關肺功能下降及行走/ADL 依賴,需多學科照護。
- 癱瘓綜合徵:按分佈模式分為偏癱、截癱與四肢癱,肌張力表現可為遲緩或痙攣;長期照護強調康復服務與適應/輔助技術以促進獨立。
- 扁平足:足內側縱弓降低;幼兒期在足弓發育前常見,晚年可與肥胖、脛後肌腱功能障礙或跟腱/小腿結構緊張相關。常見表現為負重時足弓塌陷、步態改變及背/腿/踝/足痛。管理可包括 NSAIDs、矯形器、控動鞋、體重管理支援及頑固重度畸形手術。
- 拇外翻(拇囊炎):第一蹠趾關節內側骨性隆起,伴拇趾向鄰趾進行性偏斜;與遺傳模式、自身免疫/炎症性關節病情境(如 RA)及長期緊窄鞋相關。常見表現包括畸形伴紅斑/水腫、胼胝負擔、疼痛或麻木與步行困難;管理包括 NSAIDs、冰敷、矯形器、鞋類調整、PT、選擇性類固醇注射及重度病例拇囊炎切除術。
- 錘狀趾:近端指間關節屈曲畸形(常見於第二趾),呈錘樣外形;與創傷、拇外翻、關節炎、先天變異及鞋不合腳相關,女性更常見。胼胝形成與疼痛性步態是常見線索。早期 PT 指導練習配合貼扎/夾板可減緩向固定畸形進展;症狀緩解可用間歇冰敷、NSAIDs 或選擇性糖皮質激素注射,頑固畸形可手術。
- 橫紋肌溶解(肌肉分解與 AKI 風險):急性肌肉分解綜合徵,伴肌紅蛋白介導的腎損傷風險,需快速補液復甦與腎功能監測。
- 軟組織損傷:扭傷/拉傷/挫傷/腱炎/滑囊炎模式常以早期 RICE、活動調整及恢復延遲時隨訪為主。
- 腱鞘炎(含 De Quervain 與扳機指):腱鞘炎可由過用、自身免疫病(如 RA)或感染(包括 S. aureus 與 MRSA 等皮膚菌群)引起。De Quervain 模式表現為拇側腕痛,抓握/握拳/旋轉動作加重,常採用夾板、NSAIDs、活動調整、類固醇注射或鞘膜鬆解術。狹窄性腱鞘炎(扳機指)表現為屈曲位鎖定/彈響,在糖尿病與高齡者更常見。
- 脊柱曲度疾病:後凸、前凸與側彎會改變脊柱對線及疼痛/功能風險;管理依據嚴重度、進展風險與神經影響,從監測到支具或手術不等。
- 學齡/青春期側彎:脊柱側向彎曲可表現為肩/髖高度不對稱、肩胛突出及前屈位肋高差;評估含脊柱影像,管理依生長狀態與彎曲嚴重度從觀察到支具、PT 或手術。
- 腰椎前凸過度(搖擺背)模式:腰曲過大伴腹前突和骨盆後凸可致頸/下背痛;病因包括肥胖、妊娠、長期姿勢負擔、高跟鞋使用、核心無力及部分神經肌肉或結構性疾病。
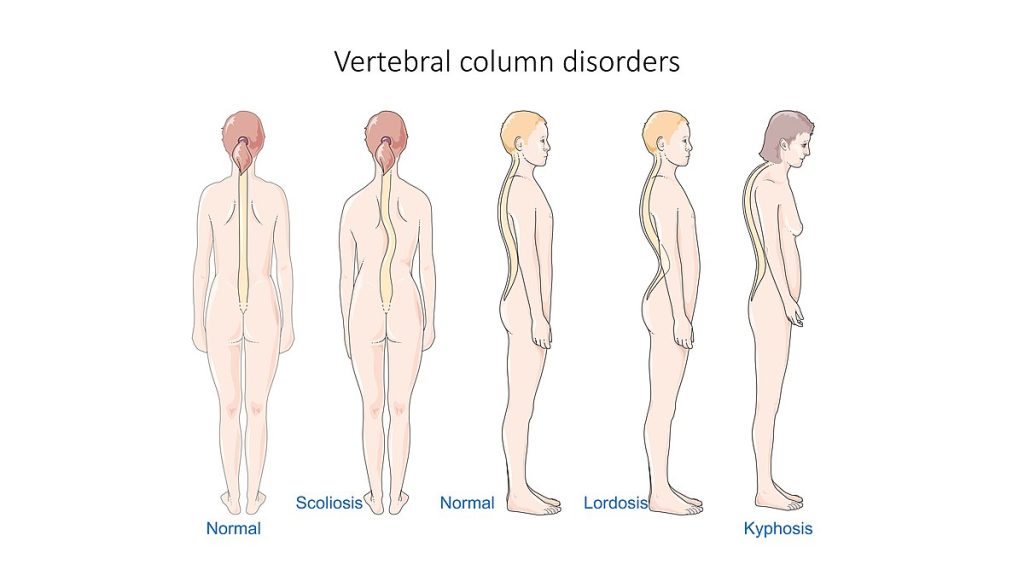 Illustration reference: OpenRN Health Alterations Ch.10.10.
Illustration reference: OpenRN Health Alterations Ch.10.10.
護理評估
NCLEX 重點
優先識別提示神經功能受威脅、重度炎症或活動能力快速下降的症狀。
- 評估疼痛模式、僵硬、腫脹、畸形進展與活動相關限制。
- 在慢性背痛模式中,評估炎症特徵(年輕起病、漸進慢性化、夜間加重、活動改善而非休息改善)。
- 評估脊柱姿勢與對線改變及其對步態和平衡的影響。
- 評估手/腕感覺缺損、無力與反覆使用相關性。
- 評估足部疼痛、關節紅熱、鞋壓影響與負重耐受。
- 對新發脊髓或馬尾線索(進行性肢體麻木/無力、足下垂、協調喪失或腸/膀胱功能障礙)立即升級處理。
護理干預
- 對新發神經缺損、腸/膀胱改變、重度炎症發作徵象或突發功能喪失進行升級處理。
- 強化疾病特異自我管理(活動調整、鞋類支援與用藥依從)。
- 強化 DJD 與骨質疏鬆自我管理:低衝擊活動、體重最佳化、跌倒預防及骨/關節藥物方案依從。
- 對進行性疾病協調物理治療、輔助器具規劃與隨訪。
不可逆功能喪失風險
對神經受損、重度炎症或進行性畸形反應延遲,可能導致永久性功能損害。
藥理學
| 藥物類別 | 示例 | 關鍵護理注意事項 |
|---|---|---|
| [nsaids] | 布洛芬、萘普生情境 | 常用於炎性疼痛;需監測療效與不良反應。 |
| [disease-modifying-antirheumatic-drugs] | 甲氨蝶呤類情境 | 用於類風溼關節炎路徑;監測毒性與感染風險。 |
臨床判斷應用
臨床情景
一名慢性背部僵硬患者出現新發下肢麻木及步態不穩加重。
- 識別線索:進行性神經缺損並伴功能惡化。
- 分析線索:該模式可能提示顯著脊柱受累,需要緊急評估。
- 確定優先假設:即時優先項是預防神經損傷並保留活動能力。
- 提出解決方案:啟動緊急升級與安全導向活動支援。
- 採取行動:記錄客觀缺損並啟動適當轉介路徑。
- 評估結局:早期干預限制進展並支援後續康復規劃。
相關概念
- 肌肉骨骼系統 - 疾病解讀所需的結構與功能基線。
- 骨髓炎 - 骨感染識別、診斷與長期治療優先項。
- 骨關節炎(退行性關節病) - 退行性關節病進展、診斷與治療路徑。
- 肌肉骨骼體格評估與功能活動 - 評估順序與紅旗識別。
- 骨折 - 按型別識別骨折、併發症與治療路徑。
- 骨質疏鬆:骨密度下降與脆性骨折風險 - 骨密度下降模式與脆性骨折預防優先項。
- 軟組織損傷 - 扭傷/拉傷/挫傷/腱炎/滑囊炎評估與 RICE 導向照護。
- 腕管綜合徵 - 腕手疾病中的正中神經壓迫模式。
- 促進關節活動與活動能力 - 保留功能的活動策略。
- 不活動併發症 - 活動下降時殘障進展風險。
自我檢查
- 哪些肌骨發現應作為緊急神經風險進行升級?
- 退行性與自身免疫性關節病在進展模式上有何不同?
- 為什麼在常見肌骨疾病中,早期功能支援規劃至關重要?