譫妄
重點整理
- 譫妄是急性且波動性的意識混亂狀態,常提示存在嚴重的潛在身體疾病。
- 譫妄每年影響美國數百萬個案,在住院老年人中相當常見。
- 快速辨識並治療病因,對降低病程惡化與死亡率至關重要。
- 譫妄與失智症不同,特徵是突然起病與注意力/覺察度變化不定。
- 護理優先事項包括安全、再定向支持、家屬參與與併發症預防。
- 在臨終場域中譫妄盛行率很高,若能早期辨識可逆誘因則可能改善。
- 避免約束與防止過度鎮靜很關鍵,因兩者都可能惡化譫妄軌跡。
病理生理
譫妄反映由全身性或神經性失衡所致的急性腦功能障礙,常見原因包括感染、代謝失衡、藥物效應、中毒/戒斷、低氧或術後壓力。
老年人與醫療狀況複雜個案屬高風險族群,未治療譫妄可快速惡化結果。
在住院老年人中,譫妄負擔很高(包含約三分之一 70 歲以上住院成人),且在重大手術後發生率特別高。
由醫療病因引發的暫時性精神病可能表現為突發混亂、定向障礙、躁動/攻擊與幻覺;在可逆病因被處理前,應將此模式視為可能危及生命的醫療警訊。
分類
- 時間進程:急性起病、病程波動。
- 亞型模式:高活動型、低活動型或混合型譫妄表現。
- 病因模式:醫療性、毒理性、戒斷相關或多因素病因。
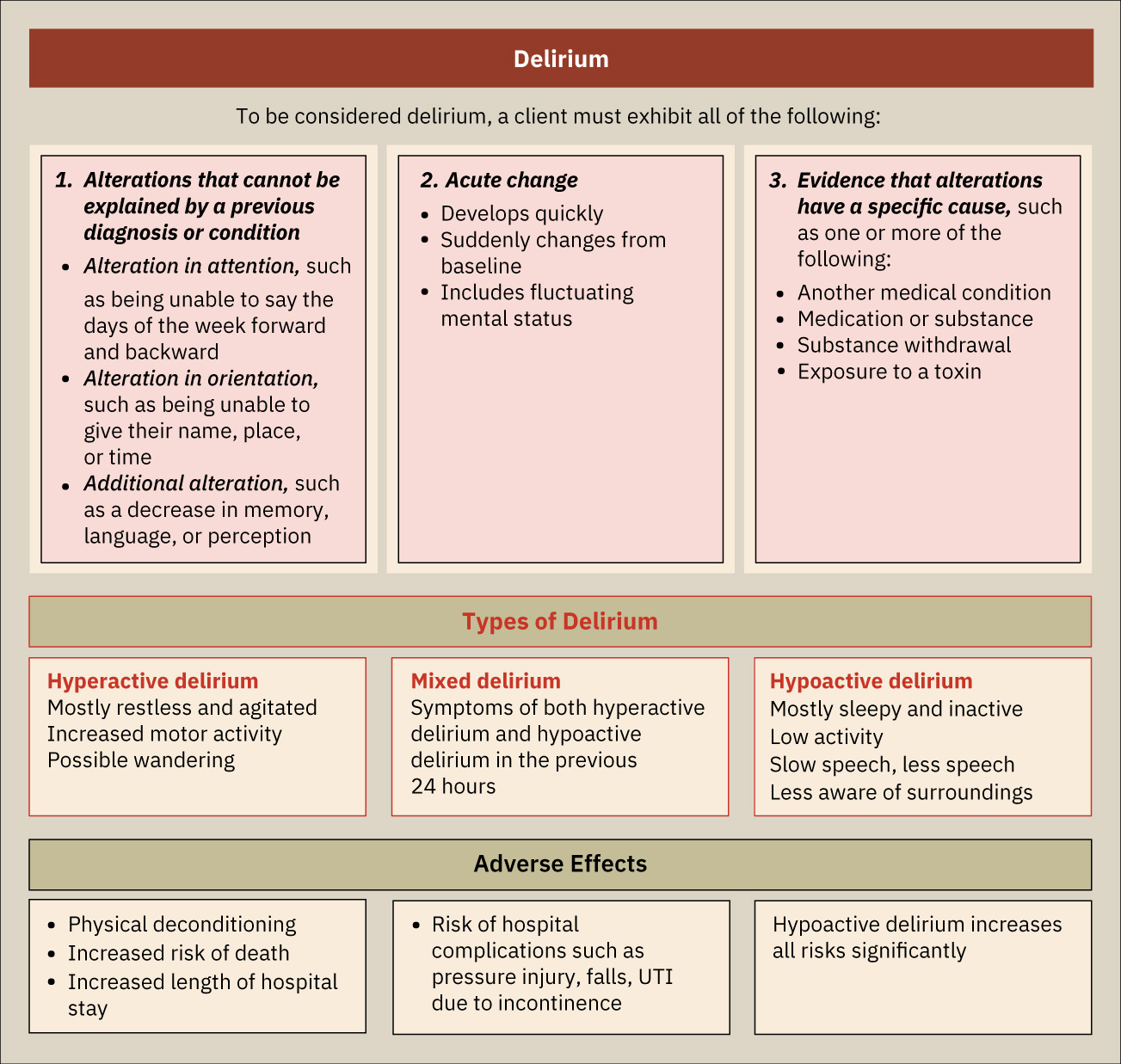 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.24.4.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.24.4.
護理評估
NCLEX 重點
老年人新發意識混亂,在排除前都應視為譫妄。
- 評估起病型態、注意力變化、定向力與波動嚴重度。
- 評估即時醫療誘因(感染、低氧、脫水、電解質問題、藥物變更)。
- 評估常見誘發群:脫水/電解質失衡、住院(尤其 ICU 級壓力)、中毒/戒斷、腎/肝衰竭、代謝危機(例如 DKA)、重度疼痛與睡眠剝奪。
- 評估鎮靜藥、鴉片類、麻醉藥、抗組織胺、抗膽鹼藥、抗憂鬱藥、抗精神病藥與抗癲癇藥的藥物相關譫妄風險。
- 老年人突發混亂時,立即評估可能 UTI 與其他隱匿感染;非典型 UTI 線索可能是急性混亂、新發失禁與顫抖,而非解尿疼痛。
- 在緩和照護情境中,評估藥物毒性(包含鴉片類毒性)與器官衰竭造成的代謝不足,這些皆為常見病因。
- 評估跌倒、吸入、拔除管線與躁動相關傷害等安全風險。
- 評估睡眠障礙、疼痛、感覺缺損與環境過度刺激。
- 評估家屬對基線認知與急性變化的觀察。
- 可用時以 Confusion Assessment Method(CAM)篩檢,並對陽性結果升級緊急醫療評估。
護理介入
- 對急性精神狀態變化迅速升級醫療評估。
- 在處理潛在病因同時,維持支持性低刺激環境。
- 使用頻繁再定向線索、水分/營養支持與睡眠衛生策略。
- 使用視覺定向輔助(例如標示日期/時間與團隊姓名的白板),並盡可能維持照護人員一致,以降低定向障礙。
- 納入熟悉的照顧者/家屬以降低痛苦並提升合作度。
- 當溝通受損時,使用非語言疼痛線索評估(例如皺眉、保護動作、姿勢改變),並即時處理疼痛。
- 依個案偏好移除可避免的家屬或指定代理人陪伴障礙。
- 提供定向支持,如可見時鐘/日曆,並保持眼鏡/助聽器使用,以降低感覺錯配。
- 安全前提下鼓勵早期活動,預防長期臥床造成的退化。
- 使用支持性的非藥物安撫措施(例如輕觸/按摩、分散注意、放鬆線索),並在可耐受時結合家屬協助再定向。
- 盡可能避免約束,採取最小限制的安全策略。
- 密切監測惡化、戒斷症候群與併發症風險。
優先鎮靜陷阱
未做病因導向評估就先鎮靜,可能掩蓋生理惡化並延誤救命治療。
藥理學
藥物決策應以病因治療為核心,僅在安全必要時處理嚴重躁動。方案可包含謹慎滴定的神經阻斷藥選項(例如 haloperidol 或 chlorpromazine)與特定苯二氮平類使用,同時護理重點在不良反應審慎監測與需求的高頻再評估。過度鎮靜會加重譫妄,必須主動避免。
臨床判斷應用
臨床情境
一位住院老年人夜間突然出現定向障礙、拉扯管線,並在躁動與嗜睡間交替。
- 辨識線索:突發且波動的認知改變,提示譫妄。
- 分析線索:即時醫療病因可能且具可逆性。
- 優先假設:優先事項是緊急醫療檢查與傷害預防。
- 擬定方案:啟動譫妄流程、檢視藥物並降低環境誘發因子。
- 採取行動:執行安全支持並協調快速診斷/治療。
- 評估結果:再評估認知趨勢、病因矯正與併發症預防。