酒精使用障礙
關鍵重點
- AUD 是一種慢性腦部疾病,特徵是在已造成社會、醫療與職業損害下,仍無法控制酒精使用。
- 重度飲酒閾值為女性每週至少 8 杯、男性每週 15 杯;暴飲定義為女性每次至少 4 杯或男性每次至少 5 杯。
- 一個標準杯含 14 g(0.6 oz)純酒精。
- 適量建議為女性每日最多 1 杯、男性每日最多 2 杯。
- 暴飲(女性約 2 小時內 4 杯以上或男性 5 杯以上)可使 BAC 上升至 0.08% 或更高,並增加受傷風險。
- 戒斷可進展為癲癇發作或 譫妄性震顫,需快速依方案管理。
- 酒精過量可抑制呼吸與保護性氣道反射;緊急擺位與氣道保護可降低吸入性死亡風險。
- Disulfiram 透過與酒精產生不適的乙醛反應來抑制復飲;僅能在近期戒酒後開始,且停藥後仍須持續避免酒精。
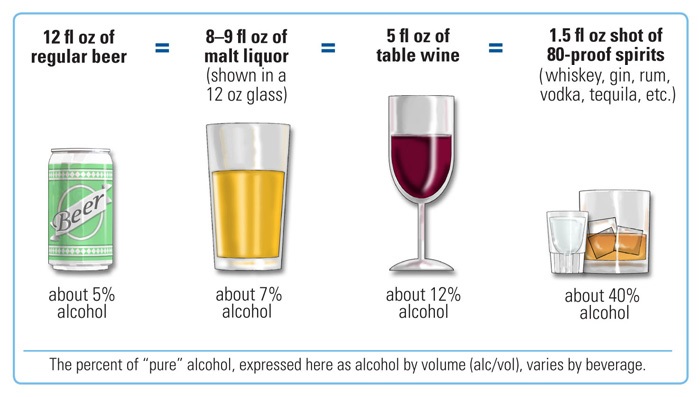 Illustration reference: OpenRN Nursing Health Promotion Ch.6.5.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.5.
病理生理
酒精會失調抑制性與興奮性神經傳導,並強化獎賞迴路。反覆暴露會導致耐受與依賴,當攝取突然降低時出現戒斷性過度興奮。這種生理不穩定是震顫、自主神經過度活化、焦慮與重度併發症的基礎。
AUD 嚴重度依診斷負擔與功能影響分為輕度、中度與重度。共病憂鬱、創傷與焦慮常使治療更複雜並增加復發風險。
分類
- Mild:早期有害型態,症狀負擔較低。
- Moderate:角色功能失調明確,且儘管有後果仍持續使用。
- Severe:高度依賴負擔,伴反覆戒斷與重大功能損害。
- Drinking-pattern descriptors:有害飲酒(持續造成傷害)、高風險飲酒(危害傾向情境)、危險飲酒(高度可能造成傷害)與中毒(急性精神行為受損)。
- Withdrawal time-course cues:輕度症狀常在最後一杯後 6-24 小時開始,通常 1-2 天改善;中重度可持續至約 6 天。幻覺常在約 12-24 小時出現,癲癇常在約 6-48 小時,戒斷性譫妄常在約 72-96 小時。
- Remission milestones:至少 3 個月且未滿 12 個月未符合完整活動標準為早期緩解;至少 12 個月為持續緩解。
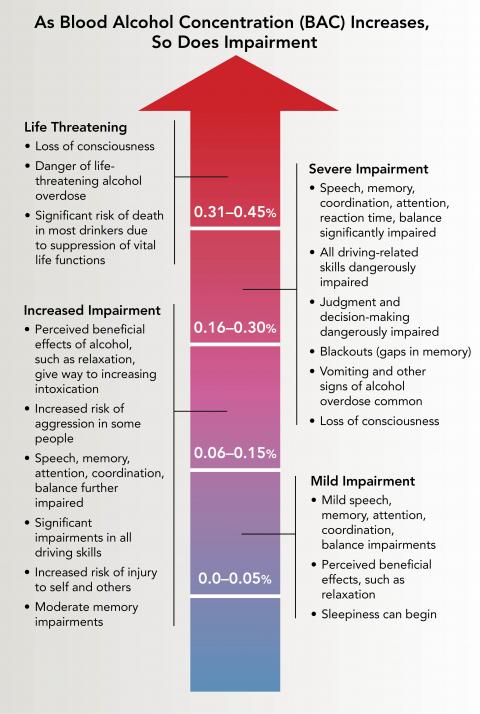 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.14.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.14.2.
護理評估
NCLEX 重點
需隨時間追蹤戒斷軌跡;自主神經徵象惡化與意識改變提示升級風險。
- 評估使用型態、最後飲酒時間、既往戒治史與戒斷併發症。
- 取得結構化病史面向:物質使用史、既往戒斷治療、既往治療參與、心理健康史、社會史與目前身體症狀。
- 評估酒精中毒表現,如語言含糊、協調不良、步態不穩、眼振、注意/記憶受損,及可能的木僵/昏迷。
- 評估酒精過量紅旗徵象:無法喚醒、嘔吐、癲癇、呼吸緩慢或不規則、心率緩慢、皮膚濕冷、低體溫與咽反射缺失。
- 疑似過量時,將高風險呼吸閾值(每分鐘少於 8 次,或呼吸暫停 10 秒以上)視為立即升級線索。
- 評估是否合併使用鴉片類、benzodiazepines 或其他鎮靜劑,因中樞抑制疊加會提高致死風險並改變治療優先。
- 使用篩檢提問如 Single Alcohol Screening Question (SASQ):「過去一年中,你有幾次在一天內喝了 4(女性)或 5(男性)杯以上?」
- 若 SASQ 回答 1 次或以上,完成延伸 AUD 評估並通知開立者進行診斷追蹤。
- 依指標使用實證酒精工具(如 APQ、AUDIT、AUDIT-C、LDQ、SADQ),並以 CIWA-Ar 追蹤戒斷嚴重度。
- 有指標時可用 CAGE 作為快速輔助(Cut down、Annoyed、Guilty、Eye-opener);兩項以上「是」需進一步診斷追蹤。
- 使用 CIWA-Ar 作為症狀觸發式評估工具;核心面向包括噁心/嘔吐、震顫、出汗、焦慮/躁動、感覺異常、頭痛與定向力。
- 在方案化場域中,辨識 CIWA-Ar 低於 10 分通常代表目前無立即給藥需求,並依機構政策持續再評估。
- 評估生命徵象、震顫、盜汗、躁動、定向力與幻覺風險。
- 評估營養狀態與缺乏風險(尤其 thiamine 缺乏)。
- 評估跌倒風險、癲癇風險、吸入風險與自殺傾向。
- 在青少年中,直接評估暴飲危害(學業失敗、法律/安全事件、無保護性行為、暴力暴露與自殺風險)。
- 在住院場域中,即使入院原因非精神科,也需對低報使用保持高度警覺並篩檢戒斷徵象。
- 在圍手術期或內外科住院中,若禁酒約達 2 到 4 天後出現震顫、焦慮、心搏過速、低度發燒或明顯高血壓,應懷疑戒斷。
- 應用發展情境評估:青少年風險行為型態、孕期風險諮詢需求與高齡者藥物交互作用風險。
護理介入
- 執行 CIWA-Ar 方案,並給予症狀觸發式用藥。
- 維持癲癇預防、密切觀察與高頻再評估間隔。
- 當戒斷混亂或躁動增加受傷風險時,整合跌倒預防控制(例如床邊警報與監督活動)。
- 疑似戒斷性譫妄(認知波動、重度躁動、發燒、明顯心搏過速/高血壓或大量出汗)時,需快速升級處置,因心肺與液體-電解質併發症風險高。
- 將重度酒精戒斷視為需高急性監測的醫療急症,因高熱、吸入、心血管不穩與重大液體-電解質失衡會提高死亡風險。
- 優先處理重度自主神經不穩(尤其明顯高血壓),並在啟動 CIWA-Ar 導向戒斷治療時即時通知開立者。
- 對疑似酒精過量視為急症:啟動 EMS/911,且不可讓無意識者獨處。
- 進行氣道保護以降低吸入風險;若有嘔吐風險,保持半坐臥或側臥位。
- 辨識即使停止飲酒,BAC 仍可能持續上升,因此即便個案看似「只是睡著」,仍須觀察與連續再評估。
- 依醫囑支持補液、電解質校正與營養補充。
- 對中重度中毒,預期需葡萄糖/電解質監測、低血糖時 IV dextrose、thiamine 補充,以及在氣道或生命徵象不穩時升級 ICU。
- 對單純酒精中毒避免依賴活性碳或洗胃,因乙醇吸收快速,效益有限。
- 提供簡短動機式諮商與持續照護轉介規劃。
- 對所有個案(含孕期個案)常規詢問飲酒,並以不帶批判方式討論其感知效益/傷害,啟動行為改變諮商。
- 臨床適當時納入家庭/支持系統。
- 提供互助系統銜接選項(如個案 AA、家屬 Al-Anon/Alateen)以強化長期復原支持。
- 強化 AUD 早期篩檢與治療可改善個案及受影響家屬的結果。
- 提供家庭導向諮商,說明青少年暴飲可能干擾神經發展,並增加受傷、酒精中毒與後續物質濫用進展風險。
- 衛教孕期無任何酒精量可視為安全,並於相關情境連結產前風險預防支持。
酒精戒斷急症
未治療戒斷可能進展為癲癇與 譫妄 性震顫;若有重度自主神經不穩或認知波動,需立即升級照護。
藥理學
FDA 核准用於 AUD 治療的藥物包含 naltrexone、acamprosate 與 disulfiram。戒斷治療以 benzodiazepines(如 diazepam、lorazepam 或 chlordiazepoxide)為第一線,用於預防癲癇與 譫妄性震顫;部分情況可選用抗癲癇藥。
開始 disulfiram 前,個案通常需至少戒酒約 12 小時。因 disulfiram 反應於停藥後仍可持續,最後一劑後仍應避免酒精約 2 週。
意外乙醇來源(如部分液態製品或發酵飲品如 kombucha)可觸發 disulfiram 反應。關鍵交互作用需檢查 metronidazole、isoniazid、phenytoin 與 warfarin 路徑。
Lorazepam 常用於 CIWA-Ar 症狀觸發戒斷方案;chlordiazepoxide 在部分場域仍會使用,但其長半衰期可能增加蓄積與過度鎮靜風險,尤其在復飲或合併 中樞抑制劑 時。
Haloperidol 僅可在特定重度躁動情境作輔助,因其無法處理核心戒斷機轉,且可能降低癲癇閾值。
在 ICU 等級戒斷照護中,dexmedetomidine 可作為交感神經過度活化的輔助,但無法預防戒斷性癲癇,且需密切監測。
護理師常給予 thiamine 並監測電解質,以降低神經併發症,包含 韋尼克腦病 進展風險。穩定後,持續用藥依從與預防復發衛教仍是核心。
在重度中毒中,治療常包含 BAC 與合併攝取評估、低血糖時 IV dextrose,昏迷時 IV thiamine 合併 dextrose。若重度躁動需化學鎮靜,benzodiazepines 需謹慎使用,因酒精相關呼吸抑制可能惡化。
臨床判斷應用
臨床情境
一名住院個案在葡萄酒攝取量升高後,出現焦慮、震顫、出汗、頭痛及 CIWA-Ar 分數上升。
- 辨識線索:自主神經徵象上升、可見震顫與焦慮惡化。
- 分析線索:發現符合活動性酒精戒斷。
- 優先假設:預防癲癇、譫妄 與心肺惡化。
- 提出方案:持續症狀觸發方案、安全預防與補液支持。
- 採取行動:給予處方戒斷藥物並再評估 CIWA-Ar 反應。
- 評值結果:確認症狀下降、生命徵象穩定,且具備降階治療準備度。
相關概念
- substance-use-disorders - 涵蓋診斷、依賴與復發風險的整體框架。
- dealing-with-addiction - 延伸照護連續性與過量/戒斷管理細節。
- stimulant-use-disorders - 對照戒斷型態與過量處置。
- opioid-use-disorder - 共享戒治與長期復原規劃挑戰。
- therapeutic-communication-and-relationships - 支持行為改變中的治療參與。