皮膚系統
關鍵重點
- 皮膚系統可保護身體免於受傷、感染與體液流失。
- 核心結構包含皮膚、毛髮與指甲,具有分層屏障與感覺功能。
- 皮膚系統是人體最大的器官層級系統。
- 皮膚表徵可提示其他身體系統功能失調(例如灌流不足時的發紺)。
- 皮膚完整性受損可侷限於淺層皮膚,或累及深層組織,兩者升級需求不同。
- 老化皮膚較薄且脆弱,會增加撕裂傷與壓力性損傷風險。
- CNA 預防重點包含濕氣控制、壓力釋放與降低摩擦/剪切力。
病理生理
皮膚系統包含皮膚與其附屬結構,形成保護性屏障。皮膚主要分三層:表皮(外層保護表面)、真皮(包含毛囊與腺體的血管與感覺支持層)、以及皮下層或皮下組織(富含脂肪、提供緩衝與保溫)。
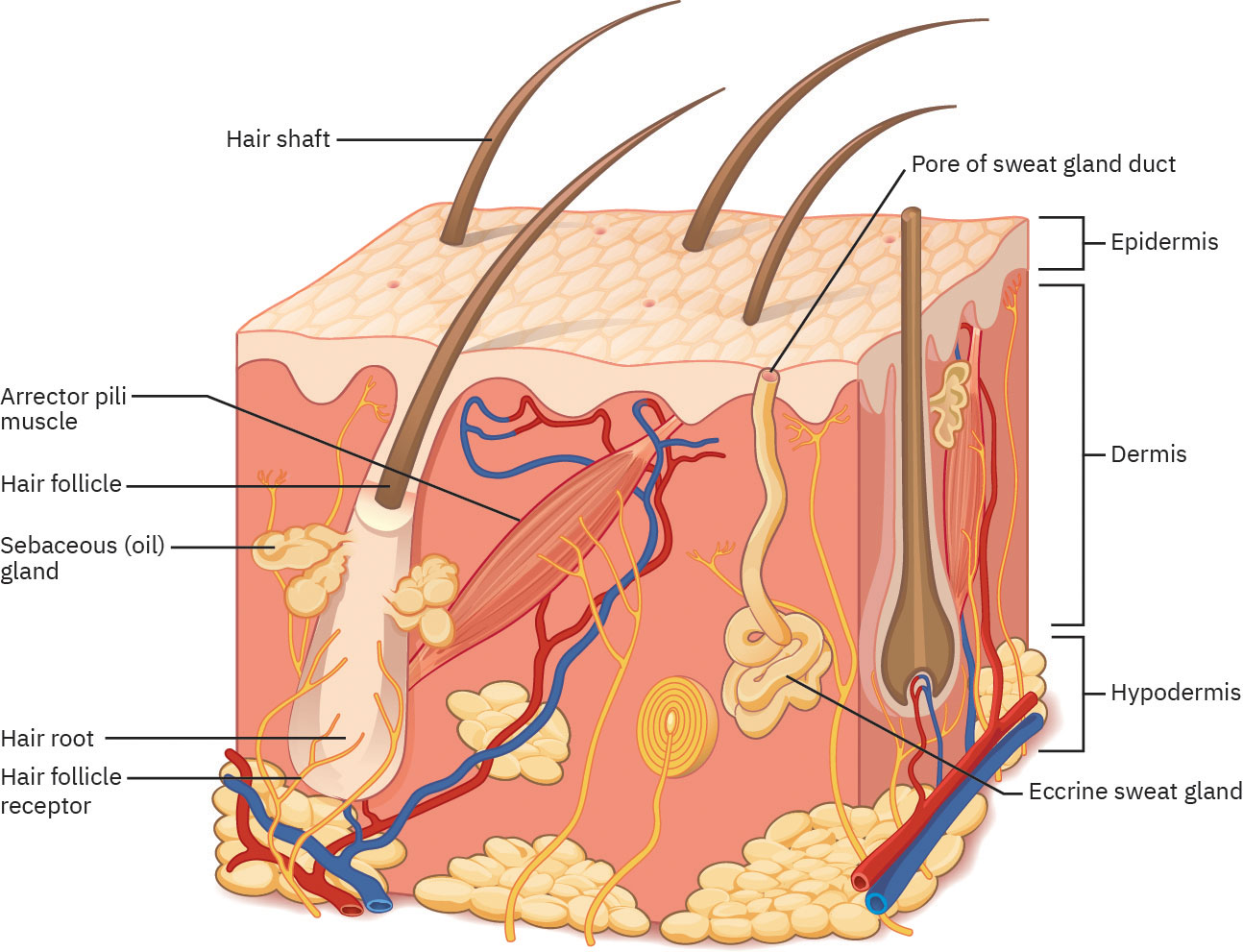 Illustration reference: OpenStax Clinical Nursing Skills Ch.21.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.21.1.
表皮是薄層上皮屏障,可保護深層組織免於水分流失、機械與化學性創傷、微生物暴露與紫外線傷害。多數身體部位有四層表皮,手掌與腳底則有五層(包含透明層)。 表皮由深至淺依序為基底層、棘狀層、顆粒層、透明層(厚皮膚)與角質層。 基底層中的黑色素細胞會產生黑色素,可協助保護角質細胞與淺層神經末梢免受紫外線傷害,並影響皮膚顏色。角質細胞會產生角蛋白,這是一種防水的結構性蛋白,可增強屏障功能。 皮膚顏色表現受黑色素、胡蘿蔔素與血紅素影響,局部黑色素細胞聚集可呈現雀斑。 在新近紫外線暴露後,黑色素合成會於數日內上升,且常在約 10 天達到高峰,因此早期日曬在最大色素保護形成前仍可能導致曬傷。 基底層中的 Merkel 細胞支持輕觸覺,棘狀層中的 Langerhans 細胞支持第一線免疫監測;生理學框架也指出這些抗原呈現細胞具有骨髓來源路徑。在顆粒層中,富含醣脂的屏障形成與角化可降低經表皮水分流失。 角質層是最厚的表皮層(約占表皮厚度四分之三),並可透過屏障胜肽提供抗微生物宿主防禦。
表皮包含汗管開口與可見毛幹。真皮包含毛囊、皮脂腺、血管、汗腺與神經末梢。皮下層下方為肌肉、韌帶與肌腱等更深層結構。 皮膚系統腺體屬於外分泌結構,會透過導管將分泌物釋放到上皮表面;不同於內分泌腺將荷爾蒙直接釋放到血流中。 真皮分為淺層乳突層與深層網狀層,兩者共同提供血管支持、痛覺與觸覺感受、體溫調節、膠原結構支持,以及對表皮的營養供應。 皮脂腺存在於多數皮膚部位(手掌與腳底除外),分泌皮脂以協助皮膚與毛髮防水。小汗腺分布廣泛,透過汗液蒸發散熱;頂漿腺(腋下、會陰、乳暈)於青春期後活性較高,可能分泌乳白色汗液。 小汗腺汗液為低張,包含水、氯化鈉、微量代謝廢物、抗體與抗菌胜肽(例如 dermcidin),因此除降溫外也具屏障防禦價值。 頂漿腺分泌物含較濃稠有機成分,較容易被細菌分解並產生異味。 皮下層可將皮膚固定於下方組織、緩衝外傷、儲存主要脂肪儲備(約占全身脂肪細胞一半),並支持血管與淋巴運輸。 皮膚功能也具心理社會影響,因為可見皮膚外觀會影響自我形象與社會互動。 立毛肌收縮會產生立毛反應(雞皮疙瘩),屬於交感神經戰或逃反應的一部分,也有有限的保溫作用。
毛髮由角化細胞形成。毛囊內的毛根是活體部分,皮膚外的毛幹是非活體部分。除黏膜、嘴唇、手掌與腳底外,毛囊分布於多數身體表面。 毛根周圍神經叢使毛髮對輕微環境移動與接觸高度敏感。
指甲為堅硬角化結構,可支持指尖保護、感覺與精細操作功能。基本解剖包含甲根、甲板與游離緣,以及支撐的甲床與周圍甲襞。
在老化與慢性疾病情境下,真皮厚度與彈性下降,降低對壓力、濕氣與摩擦的耐受性。皮脂與汗液分泌減少會增加皮膚乾裂與搔癢風險,並削弱體溫調節能力,提升熱傷害脆弱性。黑色素分布改變可能造成色素不均,出現局部色素沉著或色素減退區域。彈性纖維退化與脂肪再分布會增加皺紋與鬆弛,皮膚回彈降低可表現為皮膚帳篷現象,若持續存在也可能提示脫水。年齡相關表皮有絲分裂活性下降會延緩傷口癒合,並導致對壓力/疼痛的感受下降;高齡成人傷口癒合速度可能較年輕成人慢至約 4 倍。
在嬰兒與幼兒,體溫調節與屏障成熟尚未完成。嬰兒皮膚更薄、色素較少,且表皮-真皮交界附著較鬆、皮下保溫較低、通透性較高;這會增加熱散失、摩擦損傷/水泡風險、紫外線脆弱性,以及外用物質吸收。早產新生兒的真皮-表皮交界較弱,且膠原、水分與黑色素儲備較低,增加脆弱性與感染風險。兒童雖有皮脂腺,但在青春期前相對不活躍。
骨突處若承受持續壓力會損害灌流,並可造成局部組織損傷。剪切力與摩擦會加速表皮分離與皮膚撕裂。
皮膚吸收具有直接的用藥與毒物意涵:經皮治療可帶來局部/全身效應(例如 scopolamine、estrogen/testosterone、nicotine、部分 opioids/contraceptives),且在缺乏屏障防護時可能發生意外接觸吸收。 對高風險經皮藥物(例如 fentanyl),應使用手套與接觸防護,因非預期皮膚吸收可能造成傷害。 皮膚透過出汗排泄可移除水分、電解質與少量含氮代謝廢物(例如 urea、uric acid、ammonia),同時支持熱平衡。 皮膚啟動的維生素 D 合成始於紫外線將 7-dehydrocholesterol 轉換為 cholecalciferol,後續再經肝臟與腎臟羥化形成活性 calcitriol。 在人群層面,汗腺活性、體味模式、黑色素分布與熱適應反應存在差異。
由於皮膚損傷會增加感染與失去活動能力風險,以預防為導向的每日照護至關重要。
分類
- 屏障功能:防護病原體、創傷與體液失衡。
- 生理功能面向:支持防護、體溫調節、感覺、吸收/排泄與維生素 D 合成。
- 分層解剖:表皮、真皮與皮下層各自支持不同的防護、感覺與緩衝角色。
- 附屬結構:毛髮與指甲有助於保溫、感覺、防護與功能支持。
- 完整性診斷軸:皮膚與組織完整性受損可區分淺層皮膚損傷與深層組織損傷。
- 壓力相關風險:長時間壓迫與剪切造成的組織損傷。
- 濕氣相關風險:因失禁或出汗造成的浸潤。
- 老化脆弱性:皮膚變薄、脆弱且癒合儲備降低。
護理評估
NCLEX 重點
優先事項包含及早辨識不可退色紅斑,並對高風險住民執行預防策略。
- 檢查骨突與皮膚皺褶是否有發紅、破損、濕氣損傷或撕裂。
- 在住院流程中,於入院約 24 小時內完成並記錄基線完整皮膚評估,之後依病況/政策持續序列再評估。
- 納入高風險檢查區域:骨突、皮膚皺褶/會陰、手指/腳趾間,以及可移除醫療裝置下方皮膚。
- 區分會增加組織損傷風險的灌流型態發現:
- 動脈型態:皮膚冰冷/蒼白、活動時疼痛、缺血性潰瘍趨勢
- 靜脈型態:水腫、小腿棕色皮革樣皮膚、滲液性潰瘍趨勢
- 皮膚顏色評估應依基線膚色調整;深色皮膚篩檢蒼白時,可評估黏膜(例如牙齦/眼瞼結膜)。
- 針對不同膚色進行黃疸篩檢時,除整體皮膚顏色外,也應檢查鞏膜與硬顎;出現新發黃疸應立即回報。
- 辨識不同膚色中的色素型態差異;深色皮膚可能出現發炎後色素沉著、蟹足腫傾向與其他非惡性色素變化。
- 在深色皮膚中,鑑別正常變異與病理時應納入 dermatosis papulosa nigra、vitiligo、pityriasis 型脫屑,以及乾燥皮膚/落髮表現的型態辨識。
- 評估會延長受壓時間的活動受限因素。
- 在翻身與移位過程中辨識摩擦/剪切來源。
- 評估感覺缺損(例如 diabetic neuropathy),並強化每日足部檢查以發現未察覺外傷。
- 在新生兒與嬰兒中,同步篩檢熱散失與過熱;體溫調節失衡可表現為皮膚潮紅/溫熱、汗疹、頭髮潮濕/出汗、心搏過速、呼吸急促、躁動、嗜睡或無反應。
- 在嬰兒中,可預期良性新生兒皮膚變異(例如暫時性痤瘡樣疹與較粗糙的早期新生兒皮膚質地),但仍需對進展性發炎/感染變化升級處理。
- 使用嬰兒熱安全衛教:避免過度包裹/加熱墊、維持通風,並將室溫目標設定在接近 68 to 72 degrees F (20 to 22 degrees C)。
- 在兒童與青少年族群中,篩檢活動相關皮膚損傷風險與學齡期常見感染性皮膚問題(例如 頭蝨症、膿痂疹、疥瘡、癬感染、水痘),同時在教學中保留符合年齡的自主性。
- 在青春前期與青春期階段,重新評估皮脂分泌變化,因皮脂腺活性上升會增加痤瘡傾向型態。
- 若出現瀰漫性皮疹樣紅點,執行退色測試;不可退色瘀點或紫斑需緊急通知醫師。
- 在有灌流疑慮時,納入甲床微血管再充盈評估;預期可見迅速回充(通常約 2 秒內),若持續延遲(例如 >3 秒)需檢視升級情境。
- 以皮膚彈性評估脫水時應謹慎,尤其在高齡者,因年齡相關彈性下降會降低可靠性。
- 若有水腫,需區分凹陷性與非凹陷性,並依深度與回彈時間分級凹陷性水腫嚴重度(1+ 至 4+)以追蹤進展。
- 對於單側肢體腫脹且已知或疑似淋巴水腫者,保護患肢避免可避免的壓迫/創傷,並依醫囑遵循患肢警示限制(例如避免在患側肢體測量血壓)。
- 將異常瘀青或燒燙傷分布型態視為可能虐待/疏忽指標,需依政策升級與通報。
- 在嬰兒中區分 dermal melanocytosis 與瘀青:先天性藍灰斑通常不可退色,且常會隨時間淡化。
- 對認知功能受損個案,簡化皮膚檢查教學、納入照顧者參與,並於評估時使用符合發展階段的溝通方式。
- 依發展程度調整溝通風格與檢查步驟(例如嬰兒可在照顧者腿上檢查,學齡兒童/青少年則直接互動),以提升評估可靠性與參與度。
- 及早將皮膚變化回報給護理師,以利及時介入。
護理介入
- 依排程為依賴型住民翻身,並減壓受壓點。
- 在失禁事件後維持皮膚清潔、乾燥並受保護。
- 支持水分/營養補充與乾燥皮膚規律保濕,同時維持皮膚皺褶清潔且完全乾燥。
- 在新生兒即刻照護中,透過出生/沐浴後徹底擦乾、使用預熱毛毯/帽子、避免穿堂風,以及在穩定時支持肌膚接觸肌膚,以減少熱散失。
- 對嬰兒與依賴型兒童,教導照顧者保護性常規(修短指甲或戴手套、溫水沐浴、以及及時回報皮疹/病灶)。
- 強化嬰兒皮膚吸收預防(例如幼小嬰兒避免不必要外用產品,並依年齡提供防曬/皮膚產品指導)。
- 使用移位單抬移技術而非拖拉,以降低剪切力。
- 保持床單平整,避免受壓區域下方出現皺褶。
- 依醫囑執行減壓支撐面與輔助裝置。
可避免的傷害風險
漏做翻身、未妥善管理濕氣或粗暴搬動,都可能導致可預防的皮膚破損與併發症。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [topical-skin-protectants] | 屏障乳膏 | 依照照護計畫使用,以降低濕氣相關損傷風險。 |
| [antibiotics] | 皮膚感染治療情境 | 及早回報皮膚變化可支持及時升級治療。 |
臨床判斷應用
臨床情境
一名臥床且失禁的住民出現持續性足跟發紅與薦骨部位濕氣刺激。
- 辨識線索:壓力與濕氣損傷前驅徵象。
- 分析線索:目前預防計畫對此風險等級而言不足。
- 優先假設:立即優先事項是壓力釋放與濕氣控制。
- 提出方案:提升翻身執行可靠性、懸空足跟、施行屏障照護並改善床單平整度。
- 採取行動:執行介入並將發現回報護理師。
- 評值結果:皮膚完整性穩定,未進展為開放性損傷。
相關概念
- 移動與擺位個案 - 翻身技術會直接影響剪切力與壓力風險。
- 皮膚與組織完整性受損 - 提供符合 NANDA 的深度區分與高風險傷口癒合因子。
- 不動相關併發症 - 不動會增加皮膚破損脆弱性。
- 整理有人床 - 床單管理會影響濕氣與摩擦暴露。
- 身體力學與安全設備使用 - 安全搬運可降低移動過程中的皮膚創傷。
- 記錄與回報資料 - 客觀記錄皮膚變化可支持及時照護升級。
- 癬感染 - 常見兒童與青少年真菌性皮膚型態辨識與預防。
- 水痘 - 具傳染性的兒科水泡性皮疹型態,具有隔離與併發症篩檢重點。
自我檢核
- 哪些每日照護行動最能降低壓力性損傷風險?
- 為什麼剪切力即使在早期皮膚看似完整時,仍會造成較深層組織損傷?
- 出現哪些發現時應立即回報以啟動皮膚完整性升級處理?