新生儿复苏
要点
- 新生儿复苏的首要优先事项是建立有效通气。
- 体温控制(目标 36.5 C 至 37.5 C)与呼吸和代谢结局紧密相关。
- 当无自发呼吸或呼吸无效且心率持续偏低时,应启动正压通气。
- 当低氧血症持续时,升级路径包括 CPAP、插管/机械通气和高级治疗。
- 约 10% 新生儿在出生时需要一定过渡支持,而少于 1% 需要广泛复苏。
- 在 NRP 初始评估中,足月、能呼吸/哭泣且肌张力良好的婴儿接受常规照护;即使存在胎粪污染羊水,也不进行常规吸引。
病理生理
新生儿心脏受损通常继发于呼吸衰竭,因此通气延迟会迅速恶化氧合与灌注。有效肺膨胀是提升心率并稳定过渡的关键干预。
低体温会增加葡萄糖消耗、酸中毒风险和呼吸不稳定。因此复苏需要同步进行呼吸支持与保温保护。
分类
- 初始支持性过渡:擦干、刺激、气道体位/清理、保温支持。
- 基础通气支持:正压通气和氧浓度滴定。
- 高级呼吸支持:CPAP、插管、常频或高频通气。
- 救援级支持:对符合条件且顽固性心肺衰竭患儿采用吸入一氧化氮和 ECMO。
- 初始评估三联(前 30 秒):足月状态、呼吸/哭泣努力、肌张力质量,用于判定常规照护或复苏序列。
护理评估
NCLEX 聚焦
优先题目考查何时应从常规过渡支持升级到主动复苏。
- 出生后立即评估呼吸/哭泣努力、肌张力和心率。
- 在前 30 秒使用初始 3 问分诊(足月、有效呼吸/哭泣、肌张力好/主动活动)触发常规照护或复苏步骤。
- 在干预中和干预后追踪氧饱和度与呼吸作功。
- 监测持续低氧血症、心动过缓或呼吸疲劳征象。
- 持续监测体温状态并快速纠正低体温。
- 每一步干预后再评估反应,以指导升级/降级处理。
- 在胎粪污染羊水情境中,对有活力婴儿避免常规吸引/插管;仅在可见阻塞或呼吸无效提示气道受损时吸引。
- 复核过渡受损的围产病因(如脐带脱垂/受压、胎盘早剥、子宫破裂、产程延长、早产、先天肺/心疾病、膈疝,或 GBS 肺炎等新生儿感染风险)。
- 纳入复苏风险评估:产前保健有限、孕周 <36 周或 ≥41 周、多胎妊娠、手术或急诊分娩、异常先露、胎心异常、感染和母体物质暴露。
护理干预
- 无延迟启动气道体位调整、擦干、刺激和保暖。
- 在前 30 至 60 秒按 TABC 序列执行初始步骤(Temperature、Airway、Breathing、Circulation)。
- 出生前核实婴儿保暖台设置、预热目标温度,并与新生儿响应团队确认氧气/吸引设备就绪。
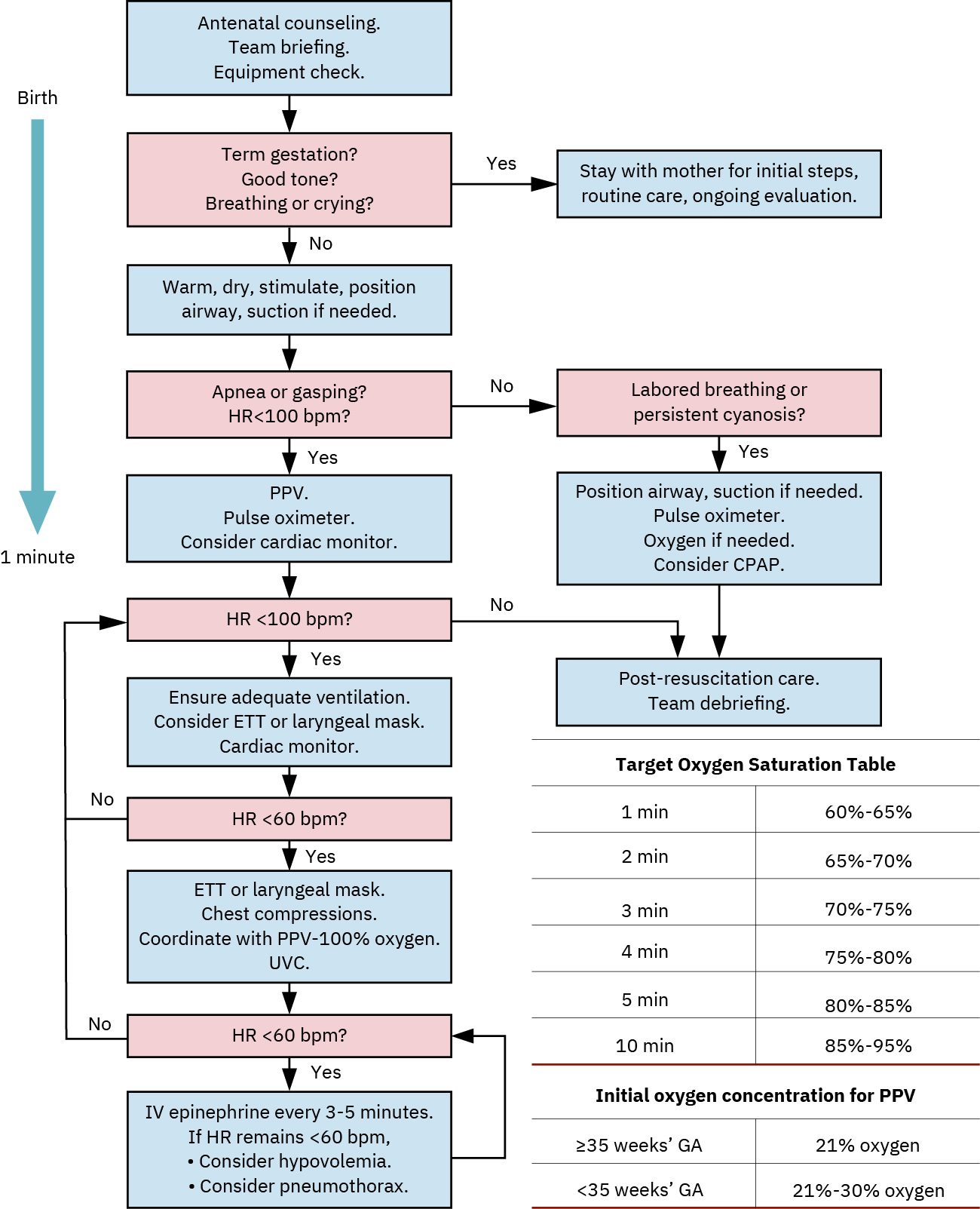 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
- 指征明确时按方案频率启动正压通气,并监测心率反应。
- PPV 起始时,足月儿通常使用约 21% 氧,早产儿约 30%,通气频率约 40 至 60 次/分钟。
- 依据饱和度目标谨慎滴定氧浓度,避免不必要高氧。
- 使用加湿加温氧输送并持续脉搏血氧监测,以减少冷应激并监测反应。
- 若初始支持后氧饱和度仍 <92% 或 PaO2 仍 <60 mm Hg,按 NRP 流程升级补充氧疗。
- 若约 30 秒有效 PPV 后心率仍 <100 bpm,重新评估面罩密封/气道体位/技术,并按流程升级氧支持/高级支持。
- 在有效通气步骤后心率仍 <60 次/分钟时开始胸外按压。
- 采用双拇指环抱按压法,按压与通气比为 3:1(约每分钟 90 次按压和 30 次通气)。
- 当呼吸衰竭持续时,准备/协助插管和表面活性物质给药。
- 给药表面活性物质时,在心肺稳定后支持经气管分次给药;除非怀疑气道阻塞,约 1 小时内避免常规吸引。
- 对持续低氧或高碳酸血症(包括呼吸暂停/心动过缓、窒息、脓毒症、胎粪吸入综合征或呼吸窘迫综合征)升级至机械通气。
- 在条件允许时考虑高频通气,以更低压力通气降低气压伤风险。
- 当心动过缓在通气/按压后仍持续时,按流程和医嘱准备并给予肾上腺素。
- 在高级新生儿复苏路径中,若有效通气/按压后心率仍 <60 bpm,可预期肾上腺素剂量约 0.01 至 0.03 mg/kg。
- 若怀疑休克或失血,按团队医嘱支持快速静脉补液/血制品复苏。
- 对顽固病例协同多学科升级评估一氧化氮或 ECMO 适应性,并识别 ECMO 抗凝会增加颅内出血风险,且一般不用于孕周 <34 周。
- 复苏成功后,继续密切监测 HR/RR/SpO2,维持正常体温(约 36.5 C 至 37.5 C);若仍需支持则转入 NICU。
通气延迟
在受损新生儿中,延迟启动有效通气会显著增加重度并发病和死亡风险。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [surfactants] | Beractant(Survanta)情境 | 用于表面活性物质缺乏肺,经气管给药;监测去饱和、心动过缓、血压变化及肺出血或 PDA 等重度并发症。 |
| [preterm-newborn](吸入一氧化氮) | iNO 情境 | 在选择性重度低氧血症/肺高压路径中提供肺血管扩张支持。 |
| [oxygen-therapy] | 补充氧情境 | 提供加湿加温氧,并密切监测和滴定饱和度。 |
| [epinephrine] | NRP 用药情境 | 仅用于通气/按压后持续重度心动过缓;需快速核对剂量和给药途径。 |
临床判断应用
临床情境
一名新生儿在 1 分钟时仍呼吸暂停、肌张力差,尽管已刺激和调整气道,心率仍低于 100 bpm。
- 识别线索:持续呼吸暂停和心动过缓提示自发过渡失败。
- 分析线索:通气失败是持续不稳定的主要原因。
- 确定优先假设:首要任务是有效通气和体温稳定。
- 生成解决方案:开始 PPV、实施监测、复评心率;若反应不足则升级呼吸支持。
- 采取行动:执行流程化复苏序列并呼叫新生儿团队支持。
- 评估结局:心率上升且呼吸努力改善,或启动高级支持路径。
相关概念
- Apgar 评分 - 指导过渡支持紧迫度和重复评估。
- 生理适应与过渡 - 基础生理解释复苏优先级。
- 中性温度环境 - 体温管理是成功复苏的组成部分。
- 早产儿 - 早产会显著增加呼吸干预需求。
- 分娩相关并发症 - 分娩创伤可触发即刻复苏需求。
自测
- 为什么在多数新生儿复苏事件中,通气优先于其他干预?
- 哪些发现提示应从 PPV 升级到高级呼吸支持?
- 低体温如何加重新生儿复苏结局?