第二产程护理
要点
- 第二产程护理优先于协调用力支持、胎儿监测和母体安全。
- 母体评估包括高频生命体征、宫缩趋势、下降进展和疲劳程度。
- 胎心率监测必须快速识别受损并触发升级处理。
病理生理
第二产程始于宫口全开(10 cm 且宫颈完全消退),终于新生儿娩出。在该阶段,子宫收缩与母体屏气用力共同推动胎儿通过骨盆,同时胎儿氧储备反复受到宫缩应激挑战。
护理支持会同时影响生理效率和安全。体位变化、呼吸指导和针对性指导可优化下降力学,减少不必要母体衰竭,并维持胎儿耐受。
分类
- 母体支持领域:体位、休息-用力平衡、舒适措施和情绪指导。
- 胎儿监测领域:持续或间歇监测窘迫模式。
- 准备领域:分娩准备、新生儿保暖台就绪和团队协同。
- 并发症领域:下降缓慢、出血过多、肩难产风险和母体疲劳。
- 分娩机转领域:衔接、下降/旋转、伸展、复位和肩娩出序列。
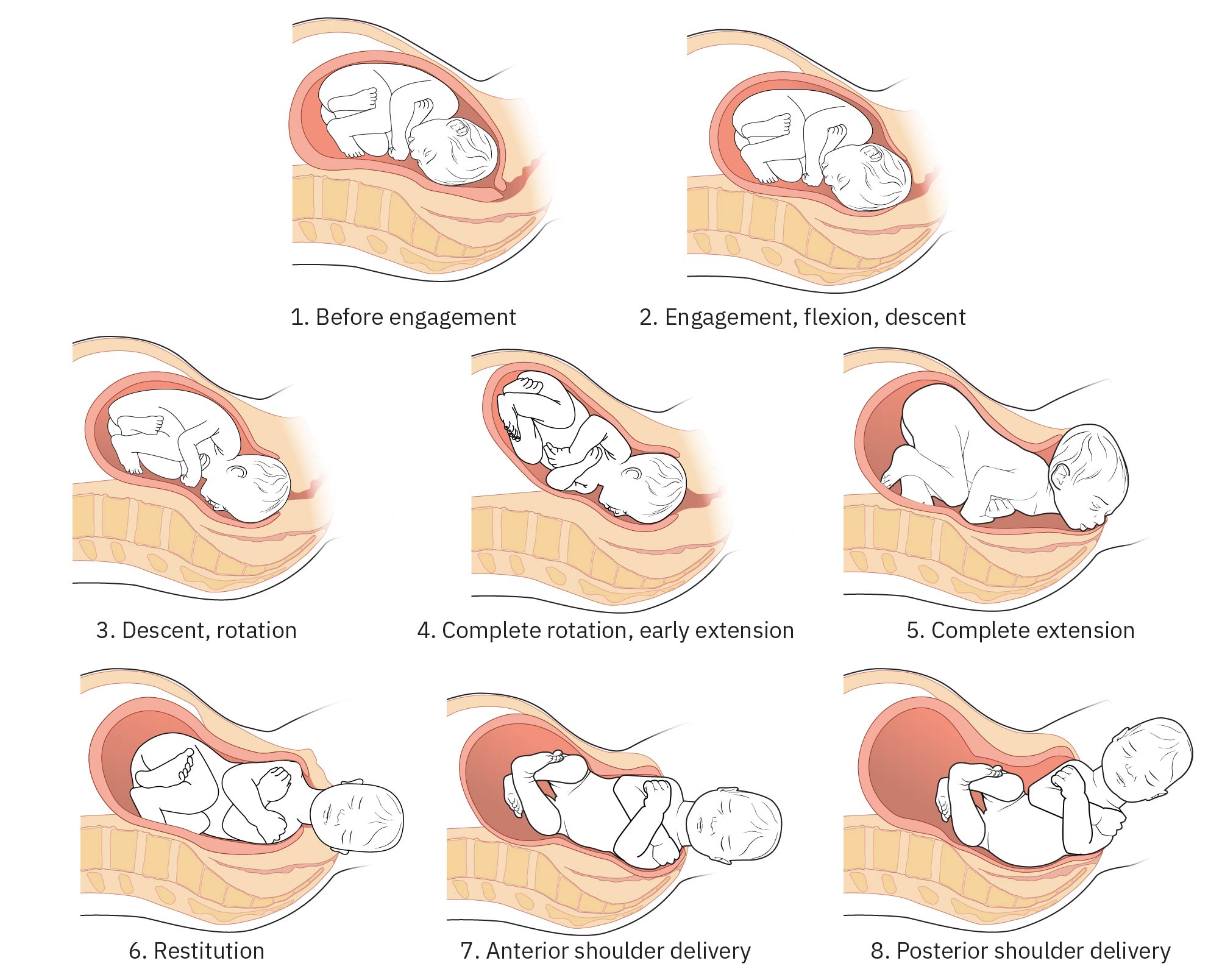 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
护理评估
NCLEX 聚焦
优先题目考查第二产程中哪些发现需立即通知医师,以及应先实施哪项支持行动。
- 至少每 30 分钟监测母体生命体征,约每 15 分钟监测宫缩模式。
- 按胎膜状态和风险状态追踪体温(例如胎膜完整时每 4 小时,破膜后每小时,发热/高风险情境每小时)。
- 区分用力相关预期性心动过速与持续性母体心率升高(如持续 >120 bpm),并结合体温/胎儿状态再评估以筛查新发感染复杂性。
- 评估用力有效性、能量保存和身心衰竭征象。
- 追踪胎先露站位进展、露头及胎心对宫缩与用力的反应。
- 在第二产程,至少每 5 至 15 分钟复评胎心基线/变异/周期性变化,对不令人安心改变立即升级处理。
- 在可行时使用非侵入性进展线索(会阴膨隆、先露部可见、产妇排便)以减少不必要反复阴道检查。
- 结合经产次和硬膜外情境评估预期时长范围(例如初产妇无硬膜外约 2 至 3 小时,有硬膜外 3 至 4 小时;经产妇约 1 小时,硬膜外可至 2 小时)。
- 当持续用力 2 小时胎先露站位仍无变化时,评估下降失败。
- 识别并发症线索,如异常胎儿监护图、第二产程延长、出血过多或难产关注。
- 在胎儿窘迫关注中,除复核母体生命体征与监护图外,同时进行羊水复评(颜色、气味和胎粪状态)。
- 评估第二产程时长预期与升级需求时,纳入经产次和硬膜外情境。
- 对用力轨迹延长(如经产妇超过约 3 小时、初产妇超过 4 小时),复核母胎风险上升谱,并与医师和患者升级共同决策。
- 在积极用力期间持续监测出入量,以识别脱水、膀胱膨隆或灌注相关问题。
护理干预
- 依据阶段指导用力配合呼吸,并采用个体化策略(开放或闭合声门)。
- 说明在当前证据中,开放与闭合声门用力均有效;当母胎状态令人安心时,支持患者偏好。
- 当母胎状态令人安心时,使开始用力与患者冲动一致(立即或延迟),并在进展有效时支持自发用力。
- 若母体状态急性恶化(如持续心动过速合并发热),快速完成全面再评估,通知医师,并按更新后的母胎安全优先级调整用力计划。
- 若第二产程早期进展不清,在前 30 分钟内调整用力策略和体位(如重定向屏气、切换开放/闭合声门指导或改变姿势)。
- 促进有助下降和舒适的体位变化,同时保持监测质量。
- 在可行时优先直立或侧卧位而非长时间截石/仰卧位,因为其对下降、疼痛和胎儿耐受结局通常更优。
- 应用温敷、按摩和冷敷等舒适措施。
- 在选择性患者中考虑第二产程会阴按摩支持,以降低会阴切开可能性。
- 在临床适宜时支持补液和热量补充;并可考虑“顺势待降(laboring down)”后再恢复主动用力。
- 在临床适宜时提供小口饮水或冰片以支持补液和应对。
- 在积极用力期间保持持续床旁在场,同时准备无菌分娩区域和新生儿复苏就绪。
- 分娩前完成分娩台和婴儿保暖台就绪(包括氧气/吸引功能和预热)。
- 分娩前核对新生儿保暖台清单(如复苏囊面罩、吸引装置、氧源/管路、气道工具、保温用品、脉搏氧监测、脐带夹/剪刀、Apgar 计时工具和按政策可及的急救药物)。
- 分娩前向产妇及家属简要说明床旁团队成员和角色,以减少即刻新生儿过渡期的压迫感。
- 分娩时指定专门新生儿支持(如额外护士负责新生儿评估和初始复苏步骤),并按机构政策纳入呼吸/支持人员。
- 就胎心趋势、下降进展、用力有效性及任何母体状态变化,与医师保持高频结构化沟通。
- 按政策使用温水或湿布进行会阴清洁,并按从前向后方向清洁,以减少第二产程污染。
- 在露头附近预判分娩机转关键节点;对下降无进展或肩难产线索及时升级处理。
- 在胎头娩出时预判复位及随后外旋;将肩复位不全或嵌顿识别为潜在肩难产预警。
- 若发生肩难产,协助立即执行操作序列(McRoberts 体位、耻骨上压及医师指导下体位调整如手膝位),并记录时序和反应。
- 对分娩过快且医师到达延迟情境,按政策支持受控头/肩娩出和即刻新生儿安全步骤。
- 在讨论第二产程延长管理选项时,采用共同决策框架,包括继续用力、手术阴道分娩路径或剖宫产升级。
胎儿窘迫与肩难产风险
异常胎心模式或肩难产征象需要立即升级并协调紧急响应。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [labor-analgesics] | 硬膜外及非硬膜外方案 | 镇痛选择会影响用力感受、指导策略和活动支持。 |
| [uterotonics] | 产程催产素情境 | 使用期间需密切监测宫缩模式和胎儿反应。 |
临床判断应用
临床情境
一名宫口全开的产妇出现用力延长、疲劳上升和间歇性胎心不令人安心变化。
- 识别线索:用力有效性下降、下降变慢和胎儿应激指标出现。
- 分析线索:母体衰竭和宫缩应激可能正在降低安全进展。
- 确定优先假设:首要任务是在恢复母体有效用力同时保障胎儿安全。
- 生成解决方案:调整体位、优化指导、改善宫缩间休息并更新医师。
- 采取行动:实施支持组合并提高监测频率。
- 评估结局:下降进展且监护图稳定,或启动加速手术路径。
相关概念
- 产程阶段 - 定义过渡点和第二产程预期进展。
- 胎心率与宫缩模式 - 图形解读指导紧急决策。
- 非药物疼痛管理 - 舒适策略可提升应对和用力效率。
- 宫内复苏 - 当第二产程胎儿氧合受损时需要使用。
- 产程异常 - 进展缓慢框架用于指导升级阈值。
自测
- 第二产程哪些发现提示进展,哪些提示停滞?
- 开放与闭合声门用力策略如何影响指导?
- 哪些线索需立即升级处理以警惕肩难产或胎儿受损?