中性温度环境
要点
- 新生儿过渡期中性温度环境通常维持在 36.5 C 至 37.0 C。
- 新生儿通过蒸发、对流、传导和辐射散热。
- 冷应激可触发低血糖、呼吸改变、易激惹和代谢需求增加。
- 及时复温、再评估和升级处理可防止进展为重度不稳定。
- 体温阈值指导行动:36.5 C 以下(高于 35.5 C)为轻度低体温/冷应激,32.0 至 34.9 C 为中度,32.0 C 以下为重度,37.5 C 以上为高体温。
- 十步暖链流程在预防可避免热量丢失方面仍高效,尤其在低资源环境中。
病理生理
新生儿具有高体表面积/体重比、皮肤薄、棕色脂肪储备有限,且缺乏有效寒战反应。这些因素使其在出生后即刻时期对环境散热高度脆弱。
若散热预防延迟,产房环境温度和分娩液体蒸发可使新生儿在前 30 分钟内体温下降约 2 C。
体温下降时,新生儿通过非寒战产热增加氧和葡萄糖消耗。持续冷应激可耗竭能量储备、加重呼吸负担并损害适应。未纠正的重度冷应激可降低表面活性物质效能、加重肺血流失配并增加严重并发症风险。
分类
- 蒸发散热:皮肤液体转为蒸汽并带走热量。
- 对流散热:流动冷空气带走体热。
- 传导散热:与冷表面直接接触导致热量流失。
- 辐射散热:附近冷物体/墙面在无直接接触下带走热量。
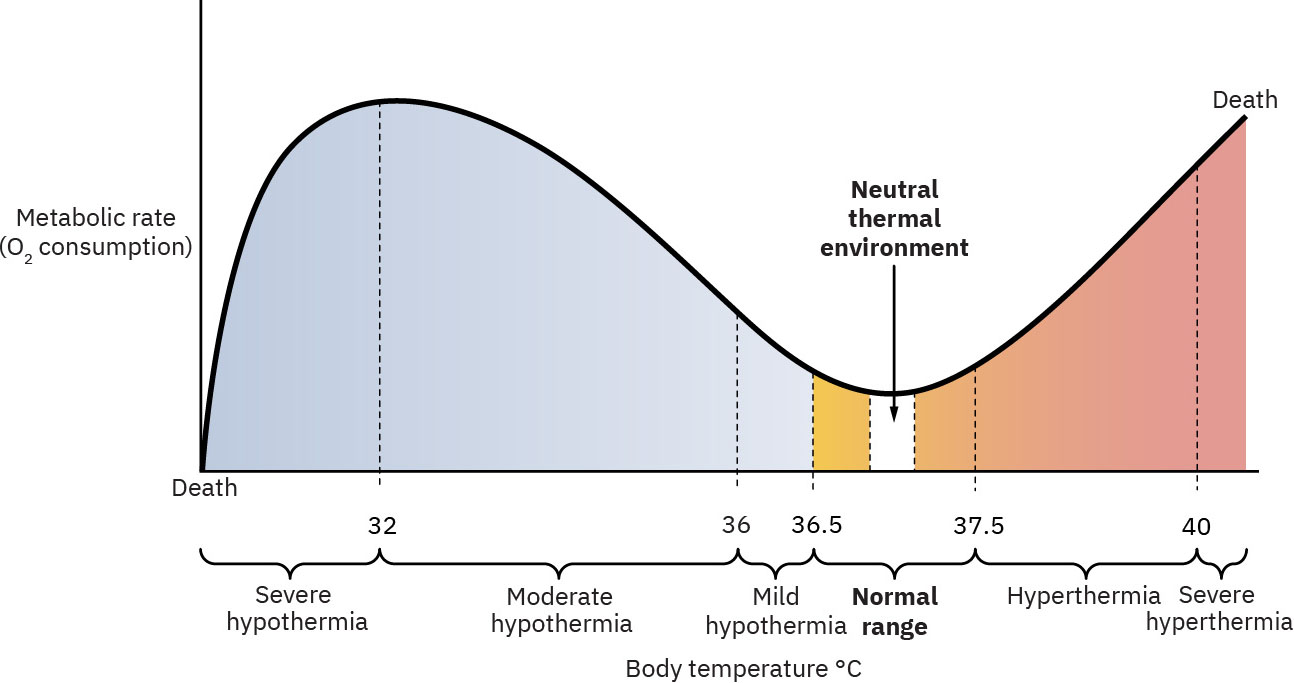 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
-
低体温严重度:轻度/冷应激(35.5 C 至低于 36.5 C)、中度(32.0 C 至 34.9 C)、重度(低于 32.0 C)。
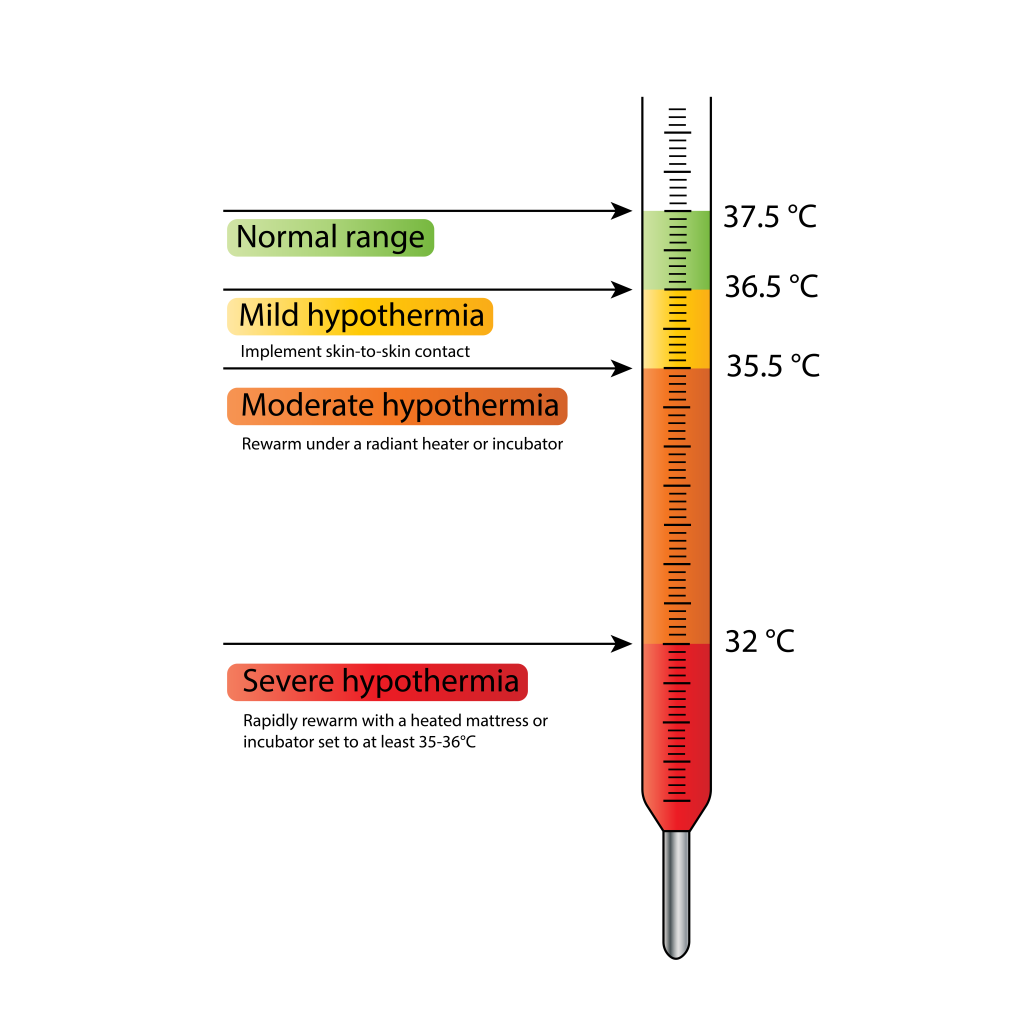 Illustration reference: OpenRN Nursing Health Promotion Ch.12.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.12.3. -
高体温状态:体温高于 37.5 C,常由环境/衣物/被褥过热导致。
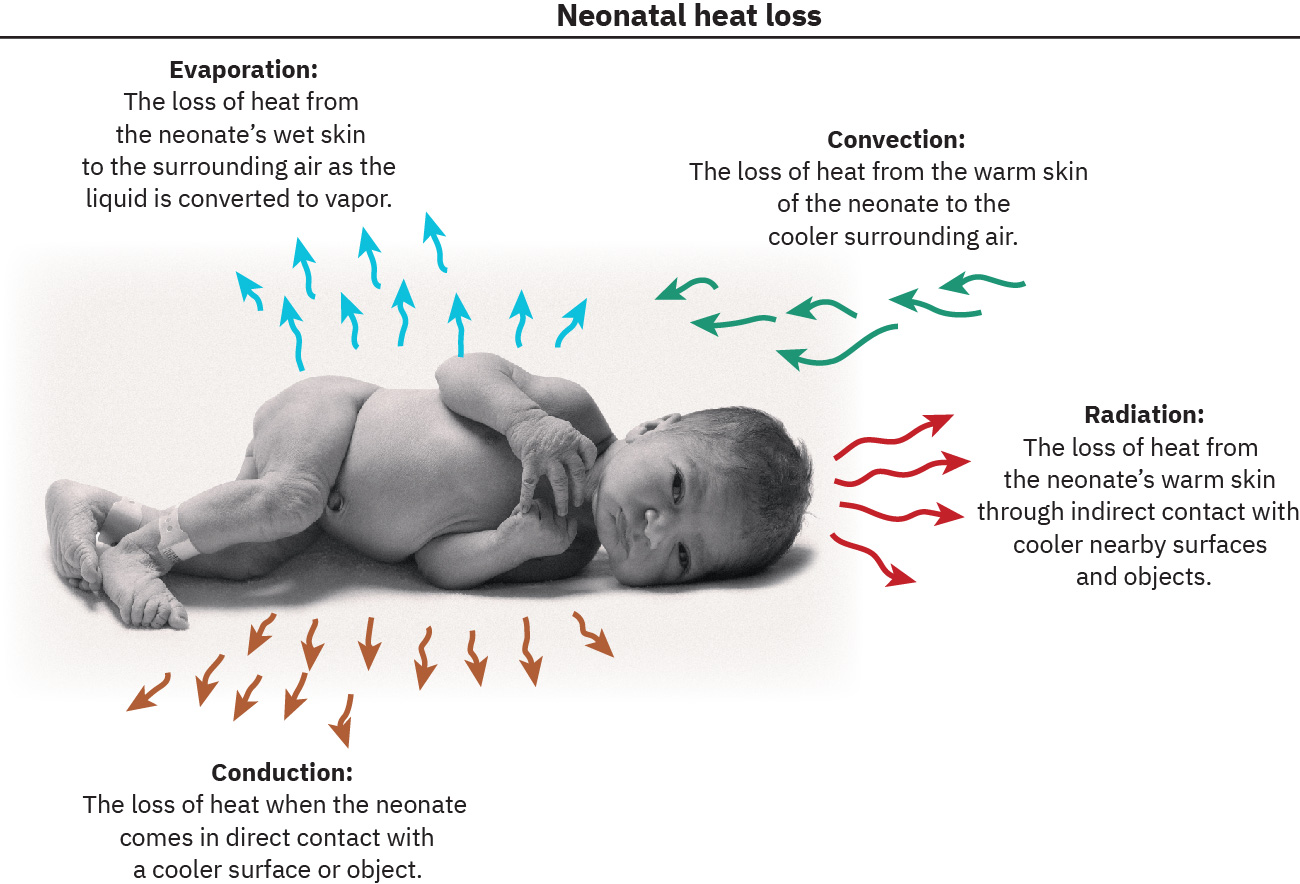 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
护理评估
NCLEX 聚焦
优先题目考查护士能否在重度恶化前识别细微早期冷应激线索。
- 监测腋温趋势及不稳定发作频率。
- 评估早期冷应激线索:易激惹、呼吸模式改变、颤抖、喂养差。
- 在轻度低体温中,评估肢端发凉、哭声弱、活动减少、喂养差和呼吸急促/费力呼吸。
- 在中/重度低体温中,评估心动过缓、呼吸深度/频率下降、低血糖加重和酸中毒风险。
- 在高风险或有症状婴儿中检测血糖,因为低体温与低血糖常并存。
- 评估环境中可预防散热暴露(湿床单、穿堂风、冷表面、临近窗户)。
- 评估过热风险因素(包裹过多、俯卧睡、同床共睡、室温过高),因高体温可能增加 SIDS 风险。
- 在早期过渡期,将体温发现与预期反应期相关联;低体温伴持续心动过速、反复呼吸暂停或固定心动过缓均属异常。
- 热干预后 30 分钟内再评估反应。
护理干预
- 出生/洗澡后立即擦干新生儿,并戴帽、盖暖毯及进行皮肤接触。
- 使用暖链预防:立即擦干、及时更换湿布、开始皮肤接触并避免穿堂风/风扇气流。
- 使室温策略与情境匹配:许多暖链流程将产房温度目标设为至少 25 C(77 F);足月/过期儿病房环境目标可依据本地政策和监测而更低。
- 稳定时维持初始皮肤接触约 60 至 90 分钟,并作为轻度低体温一线复温策略持续使用。
- 当皮肤接触不足以恢复正常体温时,使用辐射保暖台或暖箱。
- 对中/重度低体温,使用约 35 至 36 C 的辐射保暖台/暖箱;若无保暖台,在至少 77 F 房间中继续皮肤接触。
- 支持早期喂养(母乳或配方)以提供产热所需热量。
- 延迟常规称重数小时,并将洗澡延迟至体温稳定后;许多流程至少延迟 6 至 24 小时,高不稳定风险时延迟更久。
- 保持母婴同处,并确保在不同照护区域转运时保暖。
- 在转运、处理和房间环境中贯彻暖链原则。
- 减少不必要暴露并实施集束照护,以降低反复散热。
- 在主动复温路径中,更高频追踪体温(例如早期高风险窗口按小时),稳定后恢复常规频率。
- 对持续低体温或合并呼吸窘迫与神经改变进行升级处理。
持续低体温
主动复温约 30 分钟后体温仍低于 36.5 C,或任何中/重度低体温合并心肺受损,均需紧急通知医师/NICU。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [intravenous-fluid-categories-tonicity-and-infusion-regulation](葡萄糖) | 床旁低血糖治疗情境 | 当冷应激增加代谢需求时,应及时纠正低血糖。 |
| [oxygen-therapy] | 补充氧情境 | 若冷应激伴呼吸受损,可能需要应用。 |
临床判断应用
临床情境
一名生后 3 小时新生儿在长时间未覆盖处理后出现腋温低于目标、颤抖和轻度鼻翼扇动。
- 识别线索:体温不稳定并有早期代谢/呼吸应激征象。
- 分析线索:环境散热很可能触发冷应激,并伴潜在低血糖风险。
- 确定优先假设:首要任务是复温和代谢稳定。
- 生成解决方案:启动暖链措施、辐射保暖支持、血糖检测并重复聚焦评估。
- 采取行动:实施复温;若不稳定持续则通知医师。
- 评估结局:体温恢复正常,呼吸/神经征象改善。
相关概念
- 生理适应与过渡 - 体温稳定是新生儿成功适应的关键。
- 新生儿体格评估 - 生命体征与行为发现可识别早期冷应激进展。
- 新生儿常见问题护理 - 冷应激会增加葡萄糖消耗并提高低血糖风险。
- Apgar 评分 - 即刻过渡评分常与体温调节优先事项相关。
- 新生儿常见问题护理 - 常规照护流程应保护体温稳定。
自测
- 新生儿散热的四种机制是什么?每种各举一种预防策略。
- 为什么冷应激会增加低血糖风险?
- 哪些发现提示仅靠独立护理干预已不足够?