胎心率与子宫收缩干预框架
关键要点
- 对异常条带的护理响应应聚焦病因,而非仅依据模式标签。
- 可逆因素包括宫缩过频、低血压、体位与药物效应。
- Category III 模式需要立即宫内复苏并加速分娩规划。
病理生理
异常胎心率(FHR)和子宫收缩(UC)模式常反映氧转运中断、子宫负荷过高或短暂药物效应。快速区分“可逆生理驱动”与“正在升级的病理性受损”决定结局。
基线异常(心动过速、心动过缓)、变异改变和减速需结合宫缩情境及母体状态解读。有效护理应使用标准化升级序列,并在每项干预后反复复评反应。
分类
- 基线心率问题:心动过速或心动过缓,需进行病因导向纠正。
- 变异问题:中等变异丢失或显著变异模式,需针对性排查。
- 减速问题:早期、晚期、变量和延长减速,紧迫性不同。
- 分层判读:Category I(安心)、Category II(不确定)、Category III(异常/高风险)。
- 分级转换线索:Category II 包含混合中间发现;Category III 需存在“变异缺失 + 重复晚期或变量减速、心动过缓或窦性模式”。
- 窦性模式警示:平滑规则波浪样条带(约每分钟 3 至 5 个周期)且无真实变异时,应紧急评估严重胎儿受损,如贫血/失血情境。
护理评估
NCLEX 重点
优先考查当出现胎儿受损体征并伴子宫过度刺激或母体不稳定时,哪项干预应首先执行。
- 将条带发现与母体血流动力学、用药和宫缩负荷相关联。
- 区分短暂药物相关基线/变异效应(如麻醉性镇痛药、硫酸镁、特布他林或布托啡诺暴露情境)与持续病理恶化。
- 在微小变异时结合鉴别情境(睡眠周期、早产、CNS 因素、药物暴露)并追踪反应,而非仅凭单段条带判定受损。
- 将变异缺失或从中等快速降至微小/缺失视为紧急恶化信号,需立即进入升级流程。
- 对显著变异,增加复评频率并与医师沟通,因为潜在缺氧应激下基线判读可能不稳定。
- 将显著变异视为少见且可能为应激后表现(如惊厥或脐带受压事件后),并快速复评及优化氧合/灌注。
- 区分监测方式局限:外部 toco 更适于捕捉频率/持续时间趋势,而内部压力导管可量化子宫张力/强度。
- 使用内部监测时,结合预期情境解读子宫张力/强度(静息张力常约 10-12 mmHg;活跃产程峰值常更高,用力期可达很高压力)。
- 当有 IUPC 数据时,通过 10 分钟内每次宫缩峰值减去静息张力后求和计算 Montevideo 单位,以更精确评估宫缩充分性。
- 检查可立即逆转的病因,如脐带脱垂、快速下降或宫缩过频。
- 在重复晚期减速模式中,优先考虑子宫胎盘灌注原因(宫缩过频/催产素负荷、椎管内麻醉后母体低血压、高血压/胎盘病理)。
- 对变量减速,即使与宫缩无时间对齐也应优先考虑脐带受压鉴别,并随重复深度/持续时间负担增加而提高紧急度。
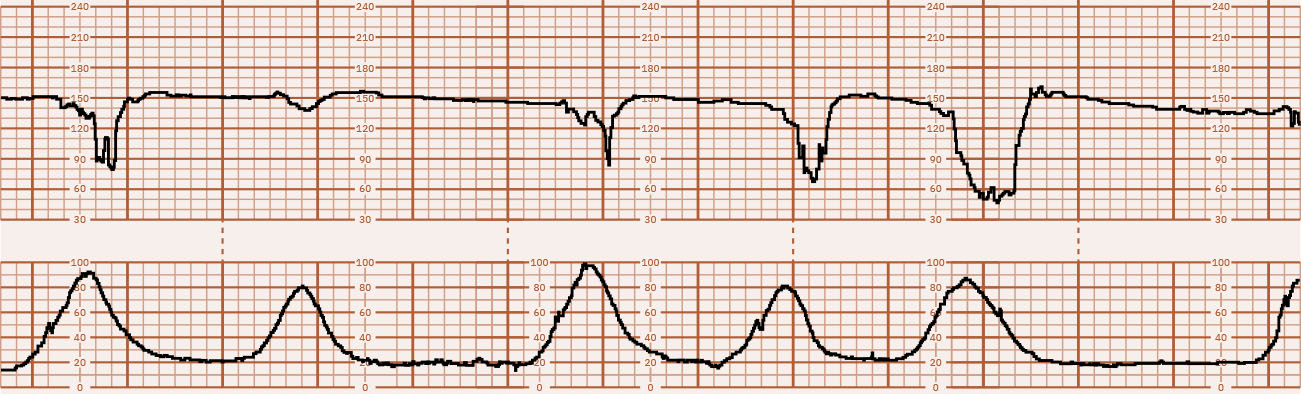 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 对延长减速,排查子宫活动过强、脐带受压、母体低血压、胎盘早剥、惊厥活动和临近分娩情境。
- 当基线心率下降时,在最终分类前区分“真实持续心动过缓”与“延长减速模式”。
- 判定分级趋势(I、II、III)及当前发现是改善还是恶化。
- 对 Category II 条带,具体评估是否存在加速和中等变异;若两者均不具备,持续复评同时启动宫内复苏。
- 解读安心信号时使用与孕周相符的加速标准(32 周前 10x10;32 周及以后 15x15)。
- 使用标准化记录顺序:监测方式(外部/内部)、基线心率与变异、加速/减速及类型、宫缩模式(频率-持续时间-强度,内部监测时含静息张力)、分级及照护计划/沟通。
- 在催产素滴定期间,每次加速前后均记录胎儿状态。
- 每次干预后应频繁复评,而非等待长时间恶化。
- 在延长减速缓解后,立即复评是否残留心动过速或变异恶化,这可能提示显著缺氧负担。
- 对胎儿心动过速,优先评估母体发热(特别是 38 C 或更高),随后评估水合、贫血、甲状腺病史及感染/缺氧因素。
- 依据分级匹配处置强度:Category I 通常常规监测;Category II 持续监测并反复复评及及时更新医师;Category III 立即联系医师并实施复苏,若未缓解则加速分娩规划。
护理干预
- 对伴非令人安心胎心率(FHR)的宫缩过频,立即停用催产素、侧卧位、静脉快速补液支持(常为 500 mL LR,若无禁忌)、面罩给氧 8-10 L/min,并按医嘱准备/给予特布他林。
- 对伴令人安心胎心率(FHR)的宫缩过频,侧卧位并静脉补液;若约 10 分钟后仍未缓解,将催产素减半;再 10 分钟仍未缓解则停用催产素,直至宫缩频率恢复正常(10 分钟内 5 次或以下)。
- 若考虑特布他林,给药前核对母体脉搏,且脉搏高于 120 bpm 时通常暂缓;预判给药后母体/胎儿心率可短暂上升。
- 对胎儿心动过缓疑虑,执行立即一线序列(调整体位、按指征静脉补液、及时通知医师),同时持续复评条带趋势。
- 若催产素使用中出现心动过缓,先立即停用催产素再进行后续步骤;若未使用催产素,则先行体位调整。
- 对心动过缓/延长减速立即进行宫颈检查,以评估脐带脱垂或胎儿快速下降。
- 若识别脐带脱垂,手动抬高先露部解除脐带受压并持续维持,同时准备紧急剖宫产。
- 对伴母体发热的胎儿心动过速,通知医师进行退热/抗感染处理并支持补液/灌注。
- 对变量减速先实施保守宫内复苏,在胎儿状态非令人安心时避免追加镇静性镇痛药,直至医师复评。
- 在临床适应证下进行聚焦阴道检查以识别紧急机械性病因。
- 对反复变量减速伴脐带受压顾虑,按医嘱协助羊膜腔灌注,并监测宫内压力以避免过度扩张。
- 尽早通知医师,并给出精确条带描述和干预-反应时间线。
- 早期减速模式通常需要评估产程进展和分娩准备,而非激进复苏,除非出现额外异常特征。
无反应升级
对宫内复苏无改善的 Category II 模式可进展为 Category III,并需紧急分娩规划。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [uterotonics] | 催产素情境 | 当宫缩过多导致胎儿受损时应及时停用或调整。 |
| [tocolytics] | 特布他林情境 | 在医嘱下可用于宫缩过频或静息张力升高。 |
临床判断应用
临床情景
一名使用催产素的产妇出现重复变量减速,随后出现持续晚期减速并伴微小变异。
- 识别线索:周期性变化恶化、变异下降且宫缩应激持续。
- 分析线索:胎儿氧储备可能下降并伴可能的子宫胎盘灌注受损。
- 优先假设:最紧急问题是进行性缺氧,需立即执行纠正组合。
- 制定方案:停用催产素、侧卧位、补液支持、评估宫缩过频/机械性病因并通知医师。
- 采取行动:按顺序执行干预并记录反应时间。
- 评价结局:条带改善则照护稳定;持续恶化则触发加速分娩路径。
相关概念
- 胎心率与宫缩模式 - 判读术语基础。
- 胎心率模式的生理影响因素 - 病因指导干预选择。
- 外部与内部胎儿监测 - 数据质量影响干预决策把握度。
- 宫内复苏 - 非令人安心胎儿状态的核心干预集。
- 催产素治疗 - 子宫收缩药管理与宫缩相关胎儿风险紧密相连。
自我检查
- 对伴宫缩过频的心动过缓,应优先哪些立即干预?
- 可缓解的 Category II 与持续 Category III 条带在管理上有何不同?
- 为什么记录“干预-反应时间”在临床上至关重要?