胎位、先露、胎方位与先露高低
关键要点
- 胎儿朝向决定产程动力转化为宫颈变化与下降的效率。
- 评估结合腹部触诊(Leopold 手法)、阴道解剖标志,并在需要时进行超声确认。
- 纵位头位通常最有利于阴道分娩,而横位与常规阴道分娩不相容。
- 先露高低记录胎儿相对坐骨棘的下降程度,
0表示衔接。- 枕后位是常见头位胎方位异常(约占头位分娩的 15% 至 30%),而臀位约占 3% 至 4% 的分娩。
病理生理
胎儿通过母体骨盆需要先露部与骨盆径线对齐。分娩过程中,胎头塑形与旋转运动可减小有效胎儿径线并支持下降;未融合的颅缝与囟门允许适应性塑形而不致持久损伤。
当胎位、先露或胎方位不利时,产程可延长,下降可能停滞,胎儿应激风险增加。准确评估可帮助护士区分预期变异与需升级处理的方位异常。 胎位特指胎儿长轴与母体长轴关系。足月时多数胎儿(超过 95%)为纵位;足月附近持续非纵位会提高操作性分娩风险。
分类
- 胎位(Lie):纵位与非纵位(斜位或横位)。横位与母体轴线垂直(常描述为背上或背下),足月时通常与常规阴道分娩不相容。
- 斜位模式:轴线介于纵位与横位之间;部分可在活跃产程宫缩压力下转为纵位,但若持续且先露部未形成有效宫颈受压,可减慢进展。
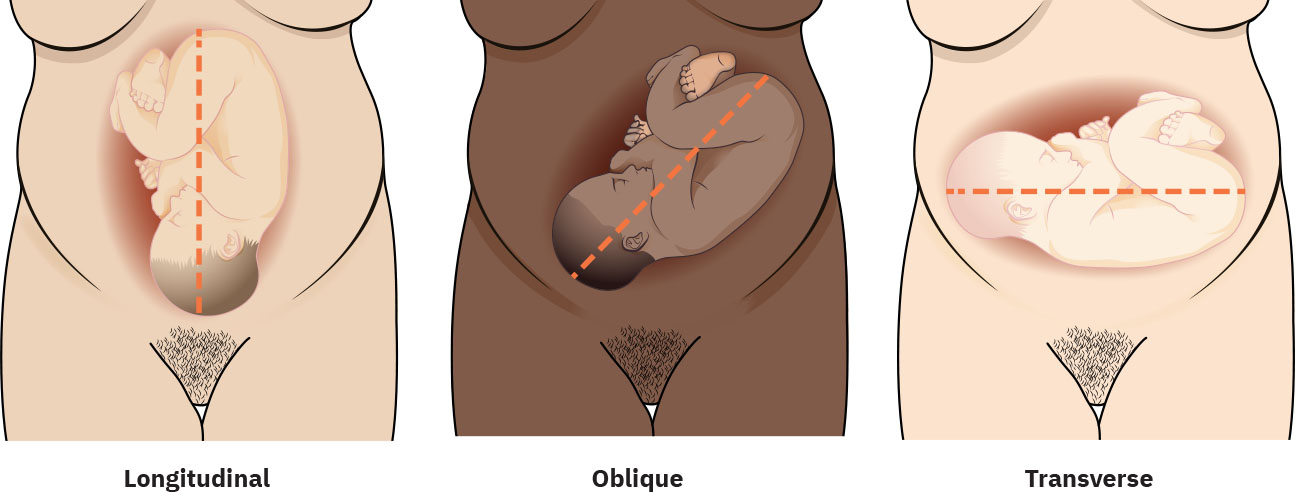 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
- 先露(Presentation):头位、臀位或肩先露。
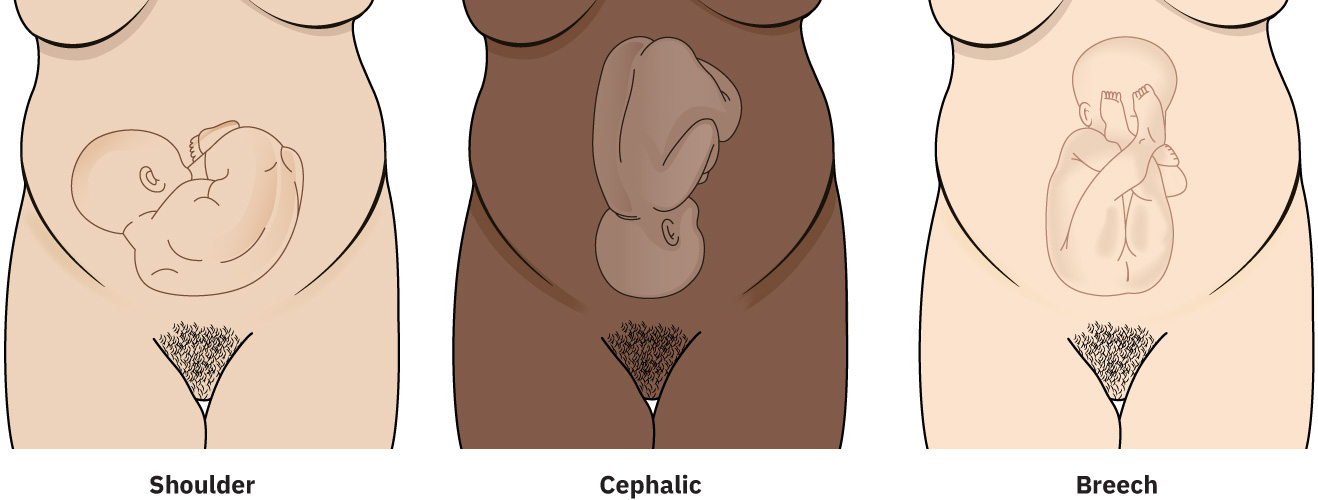 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
- 胎向(Attitude):头颈屈伸程度(如顶先露、额先露、面先露)。头颈屈曲(顶先露)是足月常见状态,可减小先露径线;去屈或后伸会增加额先露或面先露风险,而面先露反映在骨盆入口处完全后伸。
- 胎方位(Position):先露部与母体骨盆标志的关系(如 LOA、ROA、LOP、ROP、OT 及 mentum 变体)。
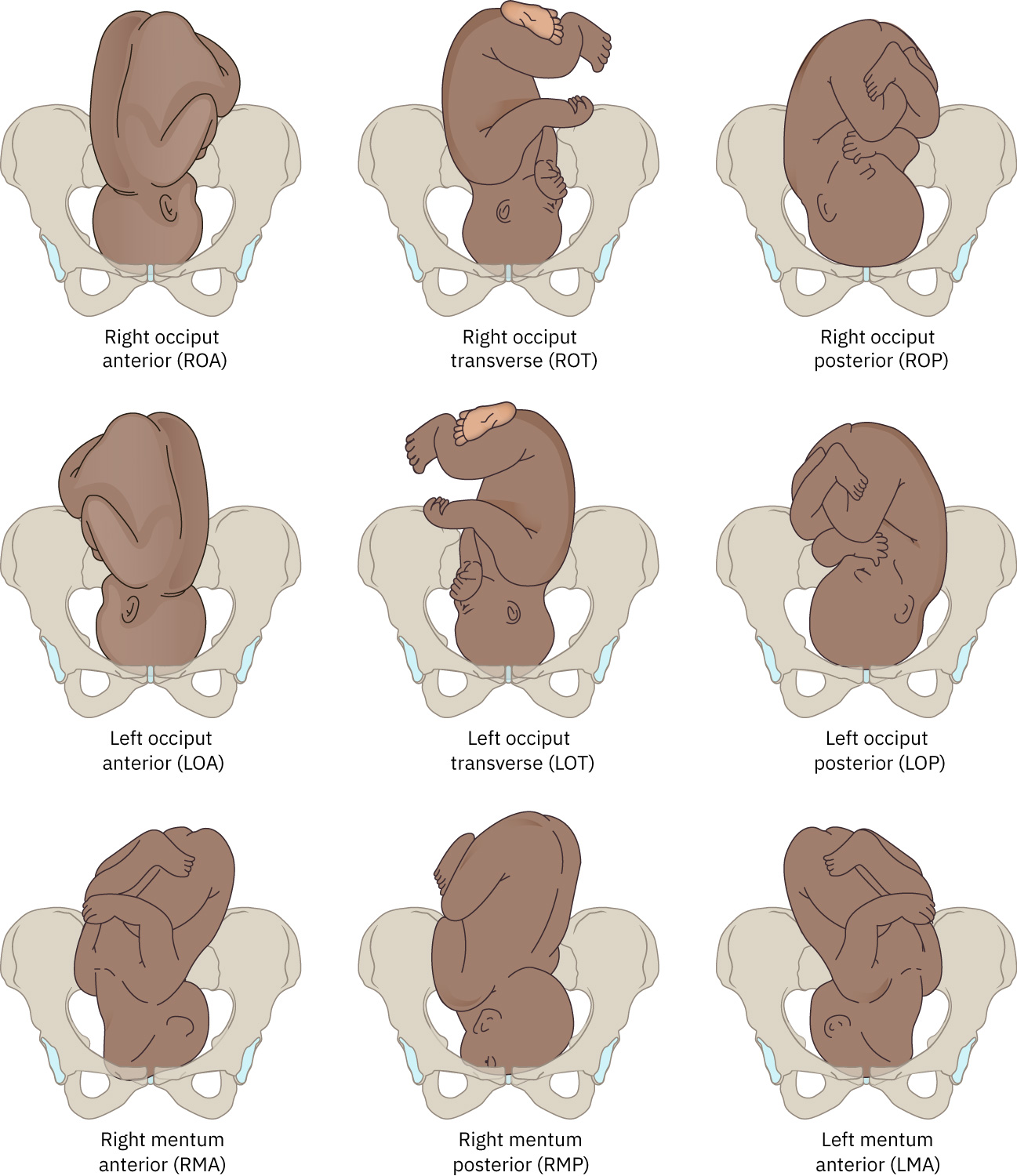 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
- 先露高低(Station):先露部相对坐骨棘的水平,从
-5到+5;0为衔接。
常见先露异常与胎方位异常风险因素:
头位先露是指胎头为子宫下段先露部。臀位先露是指臀部或下肢为先露;常见亚型包括单臀位、完全臀位、不完全臀位和足先露臀位。 臀位相关情境:
- 足月臀位约占 3% 至 4%;早产孕周发生率更高,且许多胎儿会在约 34 周前后转为头位。
- 足先露臀位脐带脱垂风险最高;单臀位脐带脱垂风险较低,但仍需谨慎分娩规划。
- 臀位分娩存在胎头嵌顿和创伤风险,因为后娩胎头可能无法有效塑形。
- 在特定臀位情境(如巨大儿、羊水过少、骨盆狭窄或既往剖宫产瘢痕)中,常倾向选择择期剖宫产,因为围产结局风险更高。
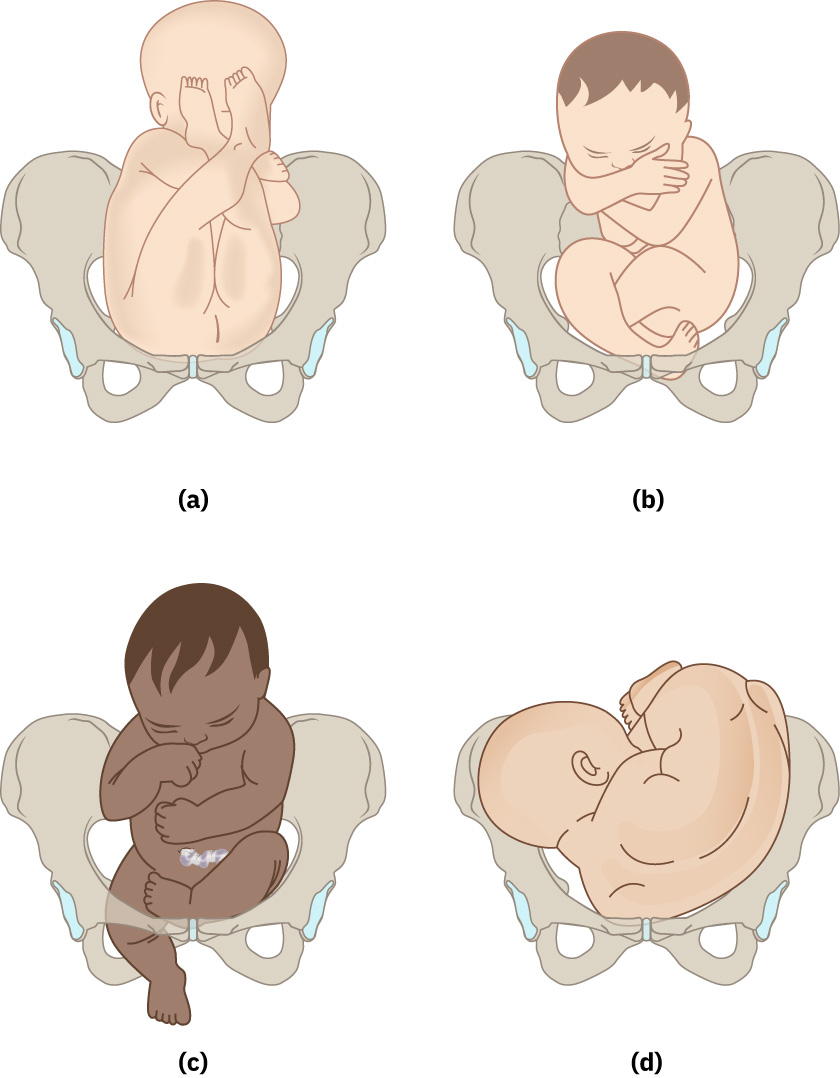 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
护理评估
NCLEX 重点
优先问题常考胎儿对线是否可解释产程进展缓慢,以及哪些发现需要升级处理。
- 在侵入性评估前先用 Leopold 手法估计胎位与先露部。
- 在适当时通过阴道检查确认先露部发现,并与 Leopold 结果相关联。
- 使用分阶段流程:先由 Leopold 检查中的胎位/先露/胎背位置和胎向推断可能方位,再根据阴道触诊先露部特征映射到母体骨盆标志以确定最终方位。
- 阴道检查时识别矢状缝与囟门标志,以推断枕骨朝向和胎向。
- 对顶先露评估,先追踪矢状缝方向(前后、斜向或横向),再区分后囟(通常更紧、Y 形、三缝汇合)与前囟(菱形、四缝汇合)。
- 评估胎头入盆是否为中轴入盆或前/后不对称入盆,因为不对称入盆可导致异常产程进展。
- 结合宫缩/用力情境追踪先露高低趋势,而非孤立使用单次测量。
- 以坐骨棘为先露高低标志,并识别明显突出的坐骨棘可能提示中骨盆容量受限。
- 识别常用术语与缩写:
R/L:母体骨盆右侧或左侧。O/M/S:先导点为枕骨、颏部或骶骨。A/P/T:母体参考方向为前、后或横位。
- 对持续非纵位、先露不清或检查结果不一致进行升级;必要时申请超声确认。
- 将足月持续横位视为阴道分娩高风险不相容情境,并尽早升级至医师层面的分娩规划。
- 当在宫缩充分情况下下降仍停滞时,结合产道线索与胎儿朝向发现(入口、中骨盆、出口充分性)综合判断。
- 沟通胎方位时正确使用先导点:顶先露用枕骨、臀位用骶骨、面先露用颏部、肩先露用肩峰。
- Leopold 手法可检出许多胎方位异常,但确证精度有限;若定向体位调整效果不佳,应重复评估、测试替代策略并用超声确认。
护理干预
- 在安全前提下优化母体体位与活动以促进旋转/下降。
- 使体位策略与下降水平匹配:当胎头较高时,优先步行/摆动、分娩球髋部活动或弓步/侧卧;当胎头较低但停滞时,采用支撑下蹲、直立体位或四点跪位摆动。
- 在交接和向医生汇报时清晰沟通胎儿朝向发现。
- 用通俗语言强化患者/家庭教育,说明胎儿朝向如何影响产程进展和干预选项。
- 当先露或胎位与安全阴道进展不相容时,准备操作助产/剖宫产预案。
- 对枕后位异常,支持促进旋转的母体体位(四点跪位、前倾位或侧卧)并复评下降/旋转趋势。
- 对面先露,清晰沟通颏位朝向:颏前位可能通过产道出口,而持续颏后位通常需升级至剖宫产路径。
- 在病区能力与患者偏好支持下,可考虑侧卧位松解配合花生球或 rebozo 对抗压等辅助方式。
- 对足月附近持续斜位或横位,将咨询与可能的 ECV 适用性或剖宫产路径对齐,并强化说明矫正失败常转为计划性手术分娩。
外倒转术(ECV)注意事项
ECV 是由医师实施的腹部手法,用于在分娩前或临近分娩决策窗口将异常先露胎儿旋转为头位。
- 报告的 ECV 成功率约为 58%。
- 更高成功率情境包括经产妇、先露部未衔接、胎盘后壁和正常羊水量。
- 禁忌证包括既往纵切口剖宫产瘢痕、多胎妊娠、羊水过少、子宫/胎儿异常、非令人安心胎心和胎儿生长受限。
- 术前风险咨询包括短暂胎儿心动过缓/FHR 异常、胎膜破裂、阴道出血、脐带脱垂、胎盘早剥、死胎和紧急剖宫产。
- 子宫松弛辅助可包括特布他林、硝苯地平或硬膜外支持。
- 胎儿状态监测常在尝试抬高先露部并旋转至头位过程中使用超声和/或多普勒。
- 手法旋转路径在成功时可将胎儿从臀位经横位转为头位先露。
- 护理角色包括核对知情同意、按医嘱准备药物/镇痛、持续胎儿评估,以及在病情恶化或 ECV 失败需紧急剖宫产时立即手术室/团队待命。
- 若 ECV 成功,可恢复阴道分娩候选性;若不成功,通常进入计划性剖宫产方案。
误分类风险
误判胎方位可延误必要干预并恶化母胎结局;不确定时应重复评估并结合影像。
临床判断应用
临床情景
一名产妇宫缩强但下降缓慢,检查提示持续枕后位。
- 识别线索:动力充足但下降进展受限。
- 分析线索:胎儿方位因素可能是进展受限主因。
- 优先假设:持续胎方位异常并伴难产风险上升。
- 制定方案:体位调整策略、聚焦复评并通知医生。
- 采取行动:实施体位改变并复评先露高低/旋转趋势。
- 评价结局:下降改善,或升级至操作性分娩规划。
相关概念
- 影响分娩与出生过程的因素 - 胎儿因素与产道因素依赖胎儿朝向。
- 第一产程护理 - 早期朝向评估支持分诊与进展解读。
- 第二产程护理 - 胎方位与先露高低趋势指导用力支持与升级时机。
- 产程停滞 - 胎方位异常与先露异常是产程延长的重要原因。
- 胎心率与宫缩干预框架 - 当下降受阻时可能出现非令人安心胎儿模式。
自我检查
- 哪些胎位/先露组合通常与阴道分娩相容?
- 先露高低趋势如何细化对用力有效性的解读?
- 哪些检查不确定性应触发床旁超声确认?