分娩与娩出期麻醉
关键要点
- 硬膜外麻醉在分娩中应用广泛,且需要结构化的置入前、置入中和置入后护理监测。
- 脊麻与全麻可提供快速手术麻醉,但两者的母婴风险各不相同。
- 护理优先点集中于血流动力学稳定、胎儿灌注、气道与误吸安全,以及充分知情教育。
病理生理
产科麻醉通过调节神经传导来减轻疼痛并促进阴道分娩或手术分娩。区域麻醉技术(硬膜外、脊麻、阴部神经阻滞、局部浸润)作用于特定通路,而全身麻醉可诱导系统性无意识。生理挑战在于提供足够镇痛或麻醉的同时,不损害母体循环、通气、胎盘灌注或新生儿过渡。
硬膜外相关交感阻滞可降低血管张力并触发母体低血压,进而减少子宫胎盘灌注并导致胎儿晚期减速或心动过缓。较少见的硬膜外并发症包括母体心动过缓、呼吸抑制、感染、感觉异常和罕见神经损伤。
全麻药物可穿过胎盘并抑制新生儿呼吸,因此分娩时机与新生儿即时支持至关重要。
脊麻起效几乎即刻并产生完全感觉与运动阻滞,而局部浸润或阴部神经阻滞则提供聚焦会阴麻醉,意识保留且全身效应有限。
分类
- 硬膜外麻醉:在硬膜外腔持续区域输注,分娩期常覆盖 T10 至 S5,通常可配合患者自控追加给药功能。
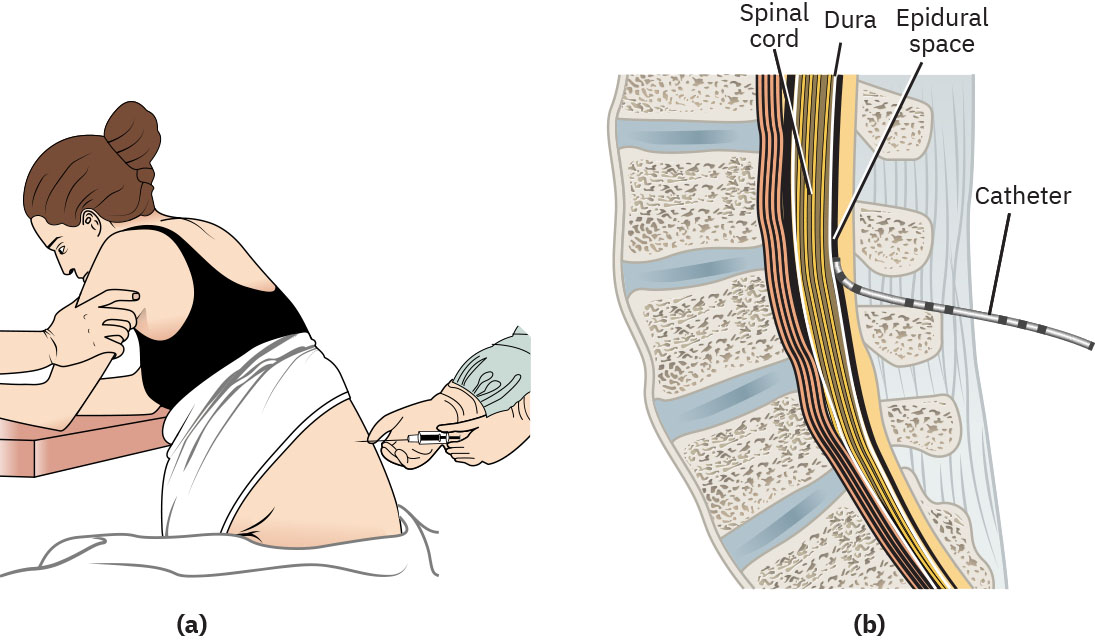 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
- 阴部神经阻滞/局部浸润:用于手术助产阴道分娩或高级裂伤修复的会阴局部麻醉,母体镇静有限且运动功能保留。
- 脊麻:单次鞘内给药,起效迅速,常用于 剖宫产。
- 全身麻醉:适用于需紧急处理或区域麻醉禁忌情境下的全身无意识麻醉。
护理评估
NCLEX 重点
优先项包括禁忌证筛查、置管后低血压识别,以及母体血流动力学变化期间的胎儿反应监测。
- 置入硬膜外前核对 知情同意、复核适应条件,并报告关键检验(如血小板计数)。
- 识别禁忌证,包括凝血障碍、低血容量、血小板减少、感染、重度瓣膜病或重度左心室流出道梗阻。
- 将神经系统疾病和局麻药过敏纳入硬膜外禁忌筛查。
- 区域麻醉前建立母胎基线状态:连续血压、脉搏血氧监测及胎心监护。
- 对肥胖患者预期硬膜外置管技术难度增高;麻醉临床执业者可能需要更长穿刺针设备。
- 对全麻候选者筛查误吸与困难气道风险,并预期妊娠相关气道水肿/解剖变化可提高插管失败风险。
- 置管后频繁再评估低血压、呼吸抑制、神经症状、尿潴留及镇痛充分性。
- 随产程进展持续再评估麻醉选择是否仍与当前分娩阶段/时机及患者偏好一致。
护理干预
- 为硬膜外置入做好准备:静脉补液预负荷、体位支持、无菌区协助和连续监测。
- 协助置入时 C 位体位,观察试验剂量反应,并记录置入时间及即时不良反应。
- 试验剂量期间,监测并报告红旗表现,如金属味、新发说话困难、突发头痛或颈痛。
- 置入中及置入后,记录试验剂量反应,按要求间隔监测血压(例如前 30 分钟每 5 分钟一次,随后按流程每 15 分钟一次),并及时升级低血压处理。
- 区域麻醉后实施跌倒预防和活动限制;根据产程分期以间歇导尿或留置导尿管理膀胱,并在第二产程主动屏气用力前移除留置导尿管。
- 置管后采用侧倾位或楔垫支持体位,以降低主动脉腔静脉受压风险并维持灌注。
- 若置入硬膜外后低血压对补液无效或补液受限,预期按医嘱使用升压药支持(如麻黄碱)。
- 若产程中需改行剖宫产,在适当情况下预期将既有分娩硬膜外加量至更深手术麻醉水平。
- 对脊麻,预期单次鞘内给药后出现完全运动/感觉丧失,并在阻滞消退前强化转运/体位安全。
- 为会阴切开或裂伤修复的局麻/阴部神经阻滞做准备:整理无菌物品并宣教浸润刺痛感及可能镇痛不完全。
- 宣教硬膜外、阴部神经阻滞、局麻、脊麻与全麻的优势、限制和不良反应,帮助患者做出符合分期的决策。
- 对全麻病例,支持误吸预防与气道流程,并在分娩后优先快速评估母体与新生儿。
- 在紧急全麻中,支持快速分娩流程,按政策/培训协助气道安全步骤(含环状软骨压迫角色),并准备新生儿呼吸支持及较低 Apgar 风险应对。
硬膜外后低血压风险
持续低血压可降低子宫胎盘灌注并恶化胎儿状态;快速补液、通知医生及按医嘱升压药支持具有时间关键性。
硬膜外镇痛可能出现技术性失败(置管位置不当、导管移位、阻滞不全)。需维持备用镇痛路径,复评阻滞对称性/覆盖范围,并在镇痛不足时及时再次升级至麻醉团队。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 分娩与分娩镇痛麻醉(局部麻醉药) | 布比卡因(Bupivacaine)、利多卡因(Lidocaine) | 监测低血压、神经/心脏毒性体征及阻滞充分性。 |
| [opioids] (阿片类镇痛药) | 芬太尼(Fentanyl)、鞘内吗啡(intrathecal morphine) | 评估呼吸状态和镇静程度,并协调产后监测。 |
| [vasopressors] | 麻黄碱情境 | 当补液反应不足时用于明显硬膜外后低血压。 |
| [hypersensitivity-types-and-anaphylaxis-response] (止吐药与抗组胺药) | 恶心/瘙痒治疗情境 | 在神经轴麻醉给药后支持舒适度与安全性。 |
临床判断应用
临床情景
一名产妇刚接受硬膜外后出现血压下降,并伴胎心晚期减速趋势。
- 识别线索:母体低血压、近期硬膜外给药及胎儿灌注敏感型监护改变。
- 分析线索:交感阻滞很可能正在降低子宫胎盘血流。
- 优先假设:若不能恢复母体灌注,首要风险是胎儿进行性受损。
- 制定方案:增加静脉补液、优化体位、通知麻醉/产科团队,并准备按医嘱升压药治疗。
- 采取行动:实施纠正措施并持续进行母胎再评估。
- 评价结局:母体血压稳定、胎心监护改善,可安全继续产程。
相关概念
- 药物性疼痛管理 - 以药物为基础的镇痛常先于或补充麻醉决策。
- 非药物疼痛管理 - 区域麻醉置入后仍可作为有用辅助。
- 外部与内部胎儿监护 - 检测母体血流动力学变化对胎儿影响需可靠监护。
- 胎心率与宫缩干预框架 - 当监护异常出现时提供升级路径。
- 宫内复苏 - 即使母体稳定后,若胎儿受损持续仍可能需要。
自我检查
- 哪些发现提示产妇不适合硬膜外麻醉?
- 发生硬膜外后低血压时,最高优先级护理行动是什么?
- 尽管起效快,为什么全麻在分娩中使用频率更低?