影响分娩与出生过程的因素
病理生理
产程进展由五个 Ps 的相互作用决定:power(子宫/用力动力)、passage(骨性与软组织产道)、passenger(胎儿大小、胎位、胎向、先露位置)、position(母体活动/姿势)和 psyche(恐惧、应对、支持)。任一领域的小变化都可加速或阻碍分娩。 分娩启动似乎是母体-胎儿-胎盘协同过程。常见参与因素包括子宫牵张、相对孕激素撤退与雌激素优势、对催产素反应性、临近足月时胎盘促肾上腺皮质激素释放激素上升,以及与胎儿皮质醇相关的成熟信号。对“安全”或“危险”的心理感知还可进一步影响分娩生理。 在动力领域中,子宫肌层收缩与间歇回缩共同作用:收缩波增加向下压力以促进宫颈消退/扩张/下降,而间歇期肌纤维回缩可限制胎儿在宫缩间歇向后回退。
- 动力(Power) 包括宫缩质量与用力有效性;宫缩评估常追踪持续时间、强度和频率。 第二产程娩出动力还受用力协调、硬膜外相关的用力冲动感觉变化、胎儿朝向及宫缩支持影响。
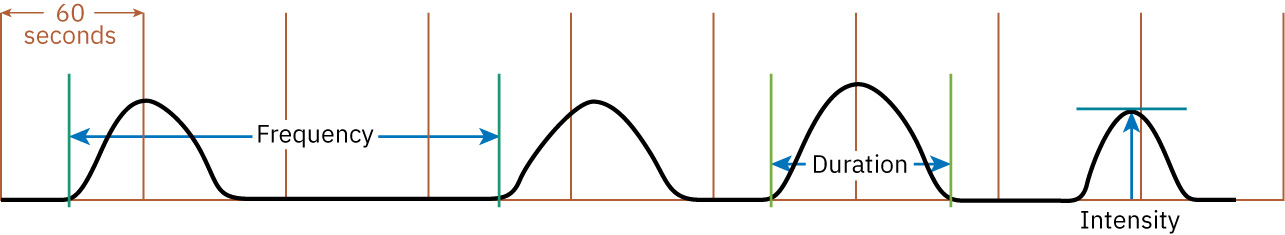 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
- 产道(Passageway) 包括骨盆骨性结构和盆底软组织行为,可支持或阻碍胎儿下降。 松弛素相关韧带软化和盆底状态可改变分娩中的功能性产道动力学。 盆底无力与阻力过大都可能导致胎位不良或功能性产程异常模式。
- 胎儿因素(Passenger) 包括胎头塑形、胎位、先露、胎向、胎方位和先露高低(station)。 未融合的颅缝与囟门允许胎头塑形,有助于通过骨盆入口、中骨盆和出口径线。 大多数足月胎儿为纵位;足月持续横位通常与阴道分娩不相容,而斜位在产程中可转变,但当宫颈受压无效时可延缓进展。
- 体位(Positioning) 影响分娩中的胎儿旋转/下降及母胎灌注。
- 心理(Psyche) 影响应对能力、儿茶酚胺负担和有效参与分娩。 分娩激素通常在平静、低刺激条件下功能最佳;恐惧、焦虑和威胁感可对抗生理性产程进展。 骨盆形态标签(如 gynecoid/android/anthropoid/platypelloid)仍可能出现在临床语言中,但其对分娩结局的独立预测价值有限,不应作为决定性咨询依据。
临产前兆线索领域
- 宫缩领域:从不规则前驱活动进展为更强、更规律宫缩。
- 宫颈变化领域:临产前出现扩张、消退、软化和前移。
- 下降领域:胎先露下降(lightening)伴骨盆压迫感增加和膈肌呼吸更轻松感。
- 胎膜/分泌物领域:胎膜破裂(ROM)模式及黏液栓/白带变化,需要分诊鉴别。
- 行为/精力领域:短暂精力增加(“筑巢”)与持续过度活动(需心理健康筛查)的区分。
护理评估
- 评估宫缩模式、宫颈变化和胎儿下降趋势。
- 系统使用宫缩描述指标(持续时间、强度、频率和间隔)并与宫颈变化/下降相关联。
- 在疑似活跃产程中,将约每 2 至 3 分钟一次、持续约 60 至 70 秒的强宫缩与宫颈变化趋势关联解读。
- 若产程状态不明确,在最终分诊处置前于观察间隔(常约 1 至 4 小时)后复评宫颈变化。
- 评估胎位/先露/胎方位及其对体位干预的反应。
- 追踪宫颈消退(0% 至 100%)、扩张(0 至 10 cm)和先露高低(-5 至 +5;0 station 为衔接)。
- 在产程缓慢或胎心率变化时,先复评当前母体体位并确定下一个体位策略,而非维持静态姿势。
- 筛查母体疲劳、恐惧、疼痛应对和支持充足性。
- 识别需升级的警示征象(出血、胎动改变、严重头痛、疑似胎膜破裂)。
- 鉴别临产前/前驱线索(如 lightening、宫颈成熟、不规则 Braxton-Hicks 宫缩)与真正产程进展。
- 对可能胎膜破裂,评估并记录液体出现时间、颜色、量和气味,并对异常发现升级处理。
- 在有适应证时使用 ROM 流程要素:积液评估、pH/nitrazine 情境,以及按政策/培训进行羊齿结晶显微镜或窥器辅助确认。
- 使用商业胎膜检测时,按方法特异性能限制解读(如高敏感度但特异度并非完美),并将结果与临床发现综合。
- 复核孕晚期分诊的紧急警示征象,包括大量出血、胎动减少(如 2 小时少于 10 次)和先兆子痫症状群。
护理干预
- 促进活动和频繁体位改变以支持胎儿旋转/下降。
- 在安全前提下优先直立与动态活动;长时间静态体位可降低旋转进展并加重功能性产程异常趋势。
- 在客观监测进展同时提供舒适支持和补液。
- 强化真假临产与前驱征象的教育。
- 对功能性产程异常模式或安全顾虑及时升级。
- 教授疑似真临产的返院/来电阈值(宫缩更密、更强,且休息或体位改变后不缓解)。
- 将支持性照护与当前主要限制因素(动力、产道、胎儿因素、体位或心理)对齐,而非套用单一通用干预路径。
- 对前驱不适,在安全前提下采用实用措施,如口服补液、排空膀胱、促进排便习惯、休息、水疗和热/冷疗选项。
- 对骨盆压迫与胎先露下降不适,根据患者耐受指导支持性活动(如四点跪位、膝胸位、骨盆倾斜和轻度非对称步态行走)。
- 若未达到活跃产程分诊标准,出院前提供明确临产警示与随访时间说明。
- 对足月附近持续非纵位,协调评估矫正选项(如适当时 ECV)并同步进行手术分娩应急规划。
- 使用椎管内镇痛时,保护患者与医护身体力学,并轮换支持性体位(左/右侧卧、四点跪位、深蹲变式、非对称下肢/花生球支持的高 Fowler 位,以及在允许时的支撑直立体位)。
- 在可能情况下避免长时间高髋屈曲截石位,因为持续静态使用与盆底及肌肉骨骼损伤风险相关。
- 在可行时营造低刺激应对环境(昏暗/安静环境、偏好声音、舒适物品和选择的支持者),以支持分娩生理并降低应激负担。
临床判断应用
临床情景
一名足月患者报告 1 小时内每 5 分钟一次疼痛性宫缩,但复评间隔后宫颈初始发现无变化。
- 识别线索:有症状宫缩伴短间隔内宫颈进展有限。
- 分析线索:当前发现更符合前驱或潜伏早期模式,而非已建立的活跃产程。
- 优先假设:优先进行安全处置,提供清晰返院标准并持续母胎安抚。
- 制定方案:复评胎儿状态、复核 ROM 与警示征象筛查,并提供舒适支持与明确临产警示教育。
- 采取行动:记录发现、沟通计划,并仅在确认稳定与理解后出院。
- 评价结局:患者能准确复述返院触发点,并在进展发生时及时复诊。