Sepsis
Mga Pangunahing Punto
- Sepsis: organ dysfunction na nagbabanta sa buhay mula sa pinalalabis na immune response sa impeksiyon; 1.7 million US cases/year na may humigit-kumulang 270,000 pagkamatay
- “Sa bawat oras na naaantala ang paggamot, tumataas ang mortality ng 4–9%” - prayoridad ang maagang pagkilala
- Ang bacteremia ay presensya ng bacteria sa dugo; ang septicemia ay bacteremia na may aktibong pagdami sa bloodstream.
- qSOFA screening: SBP <100 mmHg + altered mental status + RR >22 - score ≥2 = pinaghihinalaang sepsis
- Unang intervention: Blood cultures BAGO ang antibiotics → broad-spectrum antibiotics agad
- Ang Lactate na <2 mmol/L = katanggap-tanggap; >4 mmol/L = mataas na mortality, kailangan ng agresibong volume resuscitation
- Ang MAP >65 mmHg = sapat na perfusion; ang urine output ≥30 mL/hr = sapat na kidney perfusion
Pathophysiology
Stages of Sepsis
- SIRS (Systemic Inflammatory Response Syndrome): Diffuse systemic inflammatory response sa major stressor (halimbawa impeksiyon, trauma, o burn) na may fever/hypothermia, tachycardia, tachypnea, at leukocyte abnormalities; hindi katumbas ng sepsis ang SIRS maliban kung may infection-driven organ dysfunction.
- Sepsis: Overreaction ng immune system sa impeksiyon → pinalalabis na systemic inflammatory response
- Severe Sepsis: May organ dysfunction (AKI, ARDS, hepatic failure, coagulopathy)
- Septic Shock: Tumatagal na hypotension sa kabila ng sapat na IV fluid administration → nabawasang cellular perfusion → multi-organ failure
Mechanism
Pinakakaraniwang sanhi ang gram-negative bacterial infections (paglabas ng endotoxin). Maaari ring magmula sa gram-positive, viral, o fungal infections.
Bloodstream terminology:
- Bacteremia: Presensya ng bacteria sa dugo.
- Septicemia: May bacteria at dumadami sa dugo.
Pathophysiologic cascade:
- Naglalabas ng endotoxins → napakalaking capillary permeability ↑ → lumilipat ang fluid sa interstitial space → matinding hypotension
- Nabawasang O2 delivery → lumilipat ang cells mula aerobic tungo sa anaerobic metabolism → lactic acidosis at metabolic acidosis
- Sympathetic compensation: tachycardia → lalo pang tumataas ang O2 demand ng puso
- Ang neuroendocrine stress activation ay maaaring lumikha ng hypermetabolic state na lalo pang nagpapataas ng cellular oxygen demand
- Panganib ng DIC (disseminated intravascular coagulation): kinakain ng microclots ang clotting factors → malawakang pagdurugo
Warm Shock vs. Cold Shock
| Phase | Timing | Hemodynamics | Skin Findings |
|---|---|---|---|
| Warm shock (early) | First 6–72 hours | ↑ Cardiac output, ↓ SVR | Warm, flushed, bounding pulses, ↓ cap refill |
| Cold shock (late) | Progressive deterioration | ↓ Cardiac output, ↑ SVR | Mottled, cool, pale; cyanotic extremities |
Risk Factors
High-risk populations:
- Age >65 years (>60% ng sepsis diagnoses)
- Immunosuppression (cancer, transplant, AIDS, paggamit ng corticosteroid)
- Chronic illness: diabetes mellitus, CKD, heart failure
- Hematologic malignancy risk states (halimbawa leukemia)
- Urinary infection source (lalo na sa older adults at catheterized patients)
- Recent surgery, artificial joints, heart valve replacement
- Pregnancy
- Substance abuse, malnourishment
Older Adults and Sepsis
Ang pagbabago sa mental status ay madalas ang unang clinical manifestation ng sepsis sa older adults - anumang biglaang pagbabago sa mental status sa matandang pasyente ay dapat mag-trigger ng sepsis screening.
Clinical Manifestations
Early (warm shock):
- Tachycardia, tachypnea (RR >22)
- Hyper- o hypothermia (lagnat na may panginginig)
- Confusion, agitation, altered mental status
- Warm, flushed skin; bounding pulses
Progressive:
- Hypotension (SBP <100 mmHg)
- Nabawasang urine output (<30 mL/hr) - renal hypoperfusion
- Respiratory distress → ARDS (fluid papasok sa alveolar space)
- Tumataas na lactate (anaerobic metabolism)
Late (cold shock):
- Mottled skin - purplish discoloration mula sa cutaneous hypoperfusion
- “Septic skin rash” - pinprick-sized blood spots (petechiae)
- Coma, organ failure, DIC, kamatayan
qSOFA Screening Tool
Bawat criterion = 1 point; score ≥2 = pinaghihinalaang sepsis → simulan ang paggamot:
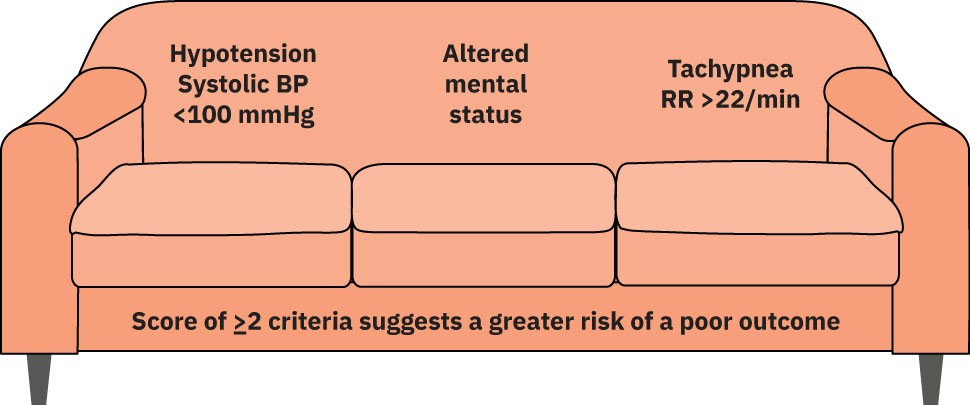 Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
| Criterion | Threshold |
|---|---|
| Systolic blood pressure | <100 mmHg |
| Altered mental status | Anumang pagbabago mula baseline |
| Respiratory rate | >22 breaths/minute |
Early Escalation Cues in Known Infection
Para sa frontline long-term-care reporting, kailangan ng agarang escalation sa nurse kapag ang pasyenteng may kilala/pinaghihinalaang impeksiyon ay may dalawa o higit pa sa mga findings na ito:
- Temperature >38 C (100.4 F) o <36 C (96.8 F)
- Heart rate >90/min
- Respiratory rate >20/min
- Systolic blood pressure <90 mmHg
- PaCO2 <32 mmHg (kung available)
- WBC >12,000/mm3 o <4,000/mm3, o >10% immature bands
Sinusuportahan ng mga cue na ito ang mabilis na reassessment para sa posibleng pag-usad ng Sepsis, lalo na kapag kasabay ng bagong confusion o functional decline sa older adults.
Diagnostic Tests
| Test | Normal | Sepsis Concern |
|---|---|---|
| Blood culture | Walang infectious agent | Natukoy ang pathogen (definitive test) |
| Lactate | <2 mmol/L | >2 mmol/L (concern); >4 mmol/L = mataas na mortality |
| Procalcitonin | Undetectable (≈0) | >2.0 mcg/L |
| WBC | 4,500–11,000/mcL | <4,000 o >12,000 |
| D-dimer | <0.50 | >0.50 (DIC risk) |
| PT/PTT | PT 10–13 sec; PTT 25–35 sec | Elevated (impaired clotting) |
| Platelets | 150,000–450,000 | Mababa (platelet aggregation sa DIC) |
| C-reactive protein (CRP) | Mababa | Elevated (inflammation marker) |
Karagdagang cultures: urine, sputum, wound, CSF (kung pinaghihinalaang meningitis). Karaniwang nangangailangan ng humigit-kumulang 1-3 days ang blood-culture confirmation, kaya hindi dapat maantala ang empiric treatment kapag pinaghihinalaan ang sepsis.
Medical Management
Sepsis Bundle (Hour-1 Bundle)
- Blood cultures × 2 (bago ang antibiotics)
- Broad-spectrum antibiotics agad - huwag antalahin para sa culture results
- Fluid resuscitation: 30 mL/kg crystalloid (normal saline o Lactated Ringer’s) - maaaring mangailangan ang mga pasyente ng 6–10 L sa unang 24 oras
- Vasopressors kung MAP <65 mmHg sa kabila ng fluid resuscitation: norepinephrine (first-line), dopamine, dobutamine, epinephrine
- Muling suriin ang lactate kung ang initial level ay >2 mmol/L
Source control: Tukuyin at alisin ang infectious source - surgical drainage kung kailangan; alisin ang infected devices. Kapag pinaghihinalaan ang device-associated infection, alisin ang indwelling devices ayon sa protocol at magpadala ng naaangkop na culture samples.
Nursing Assessment and Interventions
Priority Monitoring:
- MAP >65 mmHg target - pinakamainam na indicator ng cellular perfusion
- Urine output ≥30 mL/hr - bawat oras na sukat sa pamamagitan ng Foley catheter
- Trend ng respiratory rate - tumataas na RR = lumalalang metabolic acidosis
- Trends ng temperatura - mabilis na pagbagsak matapos ang lagnat = palatandaan ng paglala
- Lactate levels - serial monitoring
- Mga palatandaan ng DIC: pagdurugo mula sa IV sites, petechiae, hematuria
- Trends ng peripheral perfusion: mahina/walang distal pulses, matagal na capillary refill, at lumalalang skin-temperature gradient
Key Nursing Actions:
- Kumuha ng blood cultures (×2) mula sa 2 magkaibang site BAGO ang unang antibiotic dose
- Maglagay ng large-bore IV access (o tumulong sa central line)
- Mag-administer ng IV fluids ayon sa order - i-monitor para sa pulmonary edema (komplikasyon ng fluid overload)
- Mag-administer ng vasopressors sa pamamagitan ng central line kung hindi sapat ang peripheral access
- Tumpak na I&O gamit ang indwelling Foley catheter
- I-escalate agad ang urine output na mas mababa sa 30 mL/hr bilang paglala ng renal hypoperfusion
- Madalas na neurological checks - mental status bilang indicator ng perfusion
- Skin assessment - ang mottling at purpura ay nagpapahiwatig ng severe hypoperfusion
- Asahan ang suporta sa pag-usad ng ARDS, kabilang ang advanced airway/mechanical ventilation kapag nagkaroon ng respiratory failure
- Suportahan ang maagang enteral nutrition strategy (mayaman sa protein/amino-acid) at stress-ulcer prophylaxis ayon sa protocol
- Madalas na i-monitor ang glucose at i-titrate ang therapy sa protocolized targets (karaniwang humigit-kumulang 110-150 mg/dL) habang iniiwasan ang parehong hypo- at hyperglycemia
- Ihanda ang pamilya para sa posibleng paglala; 30% ng mga pasyenteng may severe sepsis ay hindi nabubuhay
Prevention in Healthcare Settings:
- Aseptic technique para sa lahat ng invasive procedures
- Napapanahong pag-alis ng hindi kailangang catheters (Foley, central lines)
- Pagsunod sa mga protocol ng kalinisan ng kamay
- VAP (ventilator-associated pneumonia) prevention bundle para sa ventilated patients
Evaluation and Recovery
Kabilang sa indicators ng tugon ang pagbuti ng hemodynamic stability, source control/eradication ng impeksiyon, pagbuti ng lactate-electrolyte trends, at pagbabalik patungo sa baseline organ function.
Maaaring magkaroon ng matagal na recovery burden ang sepsis survivors, kabilang ang:
- pagbagsak ng renal o pulmonary function
- amputation matapos ang severe tissue injury pathways
- fatigue, sleep disturbance, pagkawala ng gana, at deconditioning
- anxiety o depression matapos ang critical illness
Dapat kasama sa nursing follow-up ang counseling/resource referral at koordinadong post-discharge monitoring para sa tuloy-tuloy na functional o psychosocial sequelae.
Related Concepts
- antibiotics - Broad-spectrum antibiotics bilang first-line treatment
- pagkolekta ng blood culture sa pinaghihinalaang sepsis - Teknik ng blood culture collection bago ang antibiotics
- immune system - immune system at inflammatory response
- aktibo at pasibong immunity - Impeksiyon at immune response
- kakulangan ng fluid volume, hypovolemia, at dehydration - Fluid resuscitation sa sepsis
- mga anticoagulant - Pamamahala ng DIC
- respiratory failure - ARDS bilang komplikasyon ng sepsis
Self-Check
- Ang 72-anyos na pasyenteng may urinary catheter ay biglang nalito, may respiratory rate na 26, at blood pressure na 90/58 mmHg. Ano ang ipinahihiwatig ng qSOFA score, at ano ang dapat maging prayoridad na nursing actions?
- Mag-a-administer na ang nurse ng broad-spectrum antibiotics sa pasyenteng may pinaghihinalaang sepsis. Ano ang dapat gawin muna, at bakit kritikal ang sequence?
- Ang pasyenteng may septic shock ay may urine output na 18 mL/hr at serum lactate na 4.5 mmol/L. Ano ang ipinahihiwatig ng findings na ito, at anong interventions ang inaasahan?