Pagpalya ng Puso
Mahahalagang Punto
- Ang heart failure (HF) ay pagbaba ng cardiac output dahil sa hindi epektibong pumping, na madalas nagdudulot ng dyspnea, pagkapagod, edema, at congestion.
- Kabilang sa karaniwang sanhi ang coronary artery disease, myocardial infarction, hypertension, valvular disease, at cardiomyopathy.
- Nakadepende ang cardiac output sa heart rate at stroke volume, at ang stroke volume ay tinutukoy ng preload, afterload, at contractility.
- Ang HFrEF ang pinakakaraniwang HF phenotype at madalas na kaugnay ng CAD/MI injury at matagal na afterload stress mula sa uncontrolled hypertension.
- Gumagamit ang EF-based phenotype triage ng karaniwang thresholds: HFrEF ⇐40%, HFmrEF 41-49% na may sintomas, at HFpEF >=50% na may sintomas.
- Ginagabayan ng NYHA functional class (I-IV) ang inaasahang baseline findings, progression risk, at care intensity.
- Ang acute decompensated heart failure (ADHF) ay nagpapakita ng biglaang paglala at nangangailangan ng mabilis na escalation.
- Ang peripartum cardiomyopathy ay pregnancy-associated na sanhi ng systolic heart failure na nangangailangan ng maternal-fetal safety adaptations.
- Pinagsasama ng core management ang medication therapy, sodium at fluid strategies, symptom tracking, at coordinated follow-up.
- Sa secondary prevention nutrition, dapat ipares ang sodium control sa sapat na protein intake upang mabawasan ang paglala ng edema na may kaugnayan sa hypoalbuminemia risk.
- Sa HF, ang medication burden kasama ng mababang diet variety ay maaaring mag-ambag sa micronutrient deficits (halimbawa calcium, folate, magnesium, zinc, at vitamins C, D, E, at K), kaya mahalagang safety-relevant ang nutrition-surveillance at dietitian follow-up.
- Sa infants at children, major HF driver ang congenital heart defects at madalas na presentasyon ang feeding intolerance, diaphoresis, growth delay, at congestion signs.
Pathophysiology
Nabubuo ang HF kapag hindi na kayang tugunan ng myocardial pump function ang pangangailangan ng tissue oxygenation at perfusion. Ang nabawasang forward flow at compensatory fluid-retention pathways ay nagdudulot ng pagkapagod, pulmonary congestion, at peripheral edema. Habang umuunlad ang sakit, umaabante ang clients sa continuum mula asymptomatic risk hanggang end-stage disease.
Ang cardiac output ay produkto ng heart rate at stroke volume (CO = HR x SV), na may tipikal na resting adult output na humigit-kumulang 4-5 L/min. Nahuhubog ang stroke volume ng preload (ventricular filling), afterload (resistance sa ejection), at contractility (lakas ng myocardial squeeze). Nabubuo ang HF kapag hindi na napapanatili ng mga relasyong ito ang sapat na systemic perfusion.
Kabilang sa etiologies ang ischemic injury mula sa coronary artery disease at MI, pressure overload mula sa chronic hypertension assessment and management, structural valve dysfunction, at inherited o acquired cardiomyopathy. Pinipinsala ng mga mekanismong ito ang ventricular filling at/o ejection at pinapababa ang epektibong perfusion reserve.
Kabilang sa population risk patterns sa HF ang mataas na burden ng hypertension, ischemic heart disease, atrial fibrillation, at diabetes, na may mas mataas na observed occurrence sa ilang Black at Hispanic populations. Sinusuportahan nito ang maagang risk-trend screening sa routine cardiovascular assessment.
Sa HFrEF pathways, binabawasan ng reduced contractility ang ejection performance at forward flow. Maaaring pababain ng CAD/MI ang myocardial oxygen delivery sa myocytes, at ang matagal na uncontrolled hypertension ay maaaring magdulot ng compensatory left-ventricular hypertrophy na kalaunang magde-decompensate at magbubunga ng systolic-failure patterns.
Ang HFpEF pathways ay pinapatakbo ng ventricular stiffness at impaired filling. Sa mga pattern na ito, maaaring parehong bumaba nang proporsyonal ang blood filling ng ventricle at ang nailalabas na dami, kaya maaaring manatili sa preserved range ang measured EF kahit nababawasan ang cardiac output.
Sa late pregnancy at early postpartum periods, maaaring magpakita ang peripartum cardiomyopathy ng bagong systolic dysfunction at signs na maaaring kahawig ng inaasahang discomforts sa pagbubuntis. Maaaring maantala ang diagnosis dahil sa overlap na ito maliban kung maingat na sinusuri ang dyspnea, orthopnea, pulmonary congestion, at hemodynamic trends.
Maaaring pansamantalang pataasin ng compensatory stretch ang stroke volume (Frank-Starling response), ngunit kalaunan ay nagiging maladaptive ang chronic pressure at volume overload. Sa paglipas ng panahon, maaaring mag-hypertrophy o mag-dilate ang ventricles na may nabawasang recoil at mas mahinang contractility, na nagdudulot ng persistent HF symptom burden.
Sa pediatric populations, maaaring magdulot ang congenital structural defects ng maagang pressure o volume overload na sumusulong tungo sa pulmonary congestion, systemic venous congestion, at nabawasang cardiac-output reserve. Maaaring unang makita ang clinical decline habang nagpapakain at umiiyak dahil mabilis tumaas ang energy demand sa infants.
Classification
- Left-sided HF: Predominant pulmonary congestion pattern (dyspnea, orthopnea, crackles, reduced ejection fraction trends).
- Right-sided HF: Predominant systemic venous congestion pattern (peripheral edema, ascites, hepatomegaly, JVD).
- HF by ejection fraction context: Karaniwang ⇐40% ang HFrEF; karaniwang 41-49% na may sintomas ang HFmrEF; karaniwang >=50% na may sintomas ang HFpEF.
- ACC/AHA/HFSA Stage A-D framework: Stage A = at risk na walang structural damage/symptoms; Stage B = structural damage na walang symptoms; Stage C = structural damage na may symptoms; Stage D = advanced symptomatic disease na may major functional limitation/hospitalization risk.
- NYHA Class I-IV: Functional status classification ayon sa symptom limitation mula walang limitasyon hanggang sintomas habang nagpapahinga.
- Acute decompensated HF (ADHF): Biglaan o unti-unting paglala na nangangailangan ng agarang outpatient escalation o hospitalization.
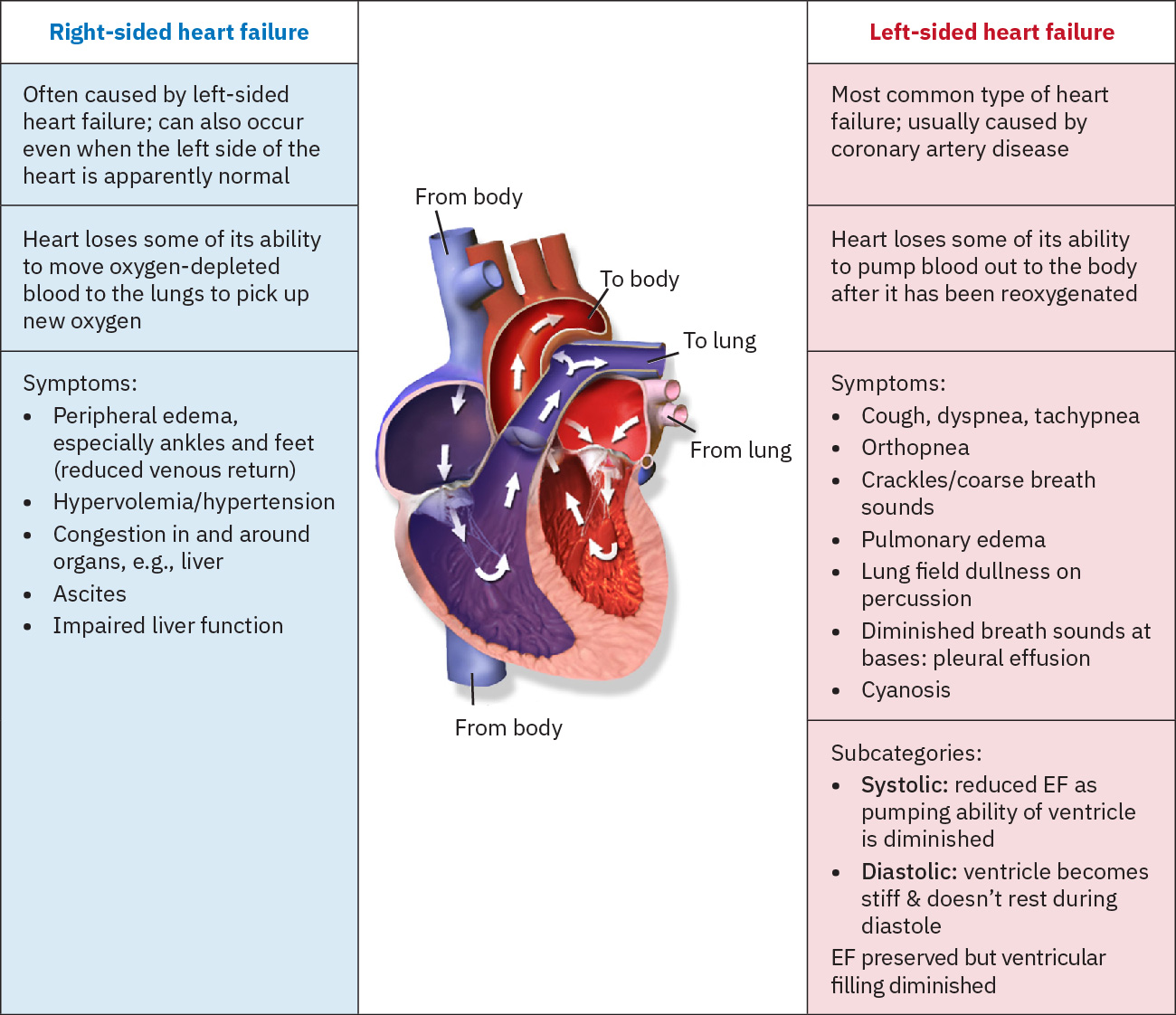 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Nursing Assessment
NCLEX Focus
Inuuna ng mga tanong ang pagkakaiba ng inaasahang baseline findings at acute decompensation na nangangailangan ng agarang provider notification.
- Tayahin ang baseline versus current status para sa edema burden, lung sounds, mental status, at kidney function.
- Kilalanin na maaaring hindi agad mapansin ng patients ang early HF symptoms; gamitin ang focused history plus targeted physical exam upang ma-bridge ang gap na ito.
- Magsimula sa general survey cues: patient position, breathing pattern, skin color/pallor, at baseline mentation.
- Tayahin ang left-sided at right-sided symptom patterns, kabilang ang orthopnea/PND, edema distribution, ascites, at JVD.
- Ilarawan ang respiratory at cardiovascular findings ayon sa lokasyon at kalidad: adventitious lung sounds, cough/sputum color-consistency-amount, S1/S2 changes, murmurs, rhythm irregularity, at peripheral pulse quality.
- I-grade ang peripheral edema trend kung mayroon (halimbawa pitting depth scale mula 0 hanggang 4+) at ihambing sa baseline limb findings.
- Tayahin ang abdominal fluid-congestion findings (ascites, hepatomegaly, hepatosplenomegaly), lalo na sa right-sided failure patterns.
- Tayahin ang NYHA functional class upang i-contextualize ang inaasahang tolerance at matukoy ang makabuluhang decline.
- Tayahin ang ADHF cues: lumalalang dyspnea, tumataas na edema, bagong/lumalalang crackles, confusion, at oliguria.
- Timbangin sa pare-parehong kondisyon (ideal sa umaga pagkatapos umihi, parehong damit) at ituring ang rapid gain bilang decompensation cue (karaniwang humigit-kumulang 3 lb/day o 5 lb/week).
- Ituring ang orthopnea progression (halimbawa nangangailangan ng higit sa dalawang unan o natutulog nang upright sa recliner) bilang ebidensya ng lumalalang pulmonary congestion.
- I-escalate ang frothy pink sputum o oxygen saturation na mas mababa sa humigit-kumulang 92% na may crackles bilang acute pulmonary-edema concern.
- Sa pediatric congenital-HF contexts, tasahin ang feeding fatigue, diaphoresis habang feeding/crying, poor growth, diminished peripheral pulses, hepatomegaly/abdominal distension, edema, at extra S3 gallop pattern.
- I-escalate ang pallor, lethargy, bradycardia, apnea, o minimal spontaneous movement bilang findings ng nalalapit na cardiopulmonary collapse.
- Gumamit ng structured chest-pain assessment (halimbawa PQRST) kapag pinaghihinalaang may ischemic contribution sa HF deterioration.
- I-trend ang diagnostics na ginagamit sa HF workup at monitoring: BNP (normal na karaniwang <100 pg/mL), chest X-ray pulmonary congestion/cardiomegaly, echocardiography ejection fraction (normal na karaniwang humigit-kumulang 55-60%, hyperdynamic >70% context na may diastolic dysfunction concern, at <40% na may mas mataas na serious-dysrhythmia risk), at ECG rhythm findings.
- I-interpret ang BNP gamit ang serial trend plus clinical context dahil ang ventricular stretch mula sa hypervolemia ay karaniwang nagpapataas ng BNP kasabay ng lumalalang congestion risk.
- Sundan ang adjunct laboratory trends para sa severity at comorbidity impact: potassium, BUN/creatinine, hemoglobin A1C, liver enzymes, at TSH.
- Tayahin ang appetite, early satiety, at food-variety pattern dahil ang paulit-ulit na low-variety intake sa HF ay maaaring magpataas ng micronutrient-deficiency risk.
- Gamitin ang EF context kasama ng ventricular-volume trends kapag available (
SV = EDV - ESV,EF = SV/EDV) upang i-interpret ang contractile performance sa paglipas ng panahon.
Nursing Interventions
- I-prioritize ang oxygenation sa acute worsening: ilagay sa High Fowler position at i-apply ang ordered supplemental oxygen upang mapanatili ang saturation sa o higit sa 92%.
- Ibigay at i-monitor nang ligtas ang HF medication classes at bantayan ang adverse effects, lalo na ang electrolyte imbalance mula sa diuretic therapy.
- Gumamit ng madalas na hemodynamic checks kapag nagbibigay ng beta-blockers, ACE inhibitors/ARBs, diuretics, at nitrates; ihold at i-escalate kapag hindi naaabot ang ordered safety parameters (halimbawa pulse <60 bpm).
- Sa severe low-output decompensation (halimbawa post-MI o post-cardiac-surgery contexts), maghanda para sa pansamantalang intra-aortic-balloon-pump support at i-monitor ang femoral-access bleeding plus distal pulse changes.
- Maingat na i-reconcile ang RAAS-modifying regimens; iwasan ang sabay na ACE inhibitor + ARB + ARNI combinations maliban kung malinaw na itinuturo ng specialist transition protocol ang timing at substitution.
- Ituro ang symptom self-management at urgent reporting thresholds upang mabawasan ang maiiwasang ADHF admissions.
- Palakasin ang low-sodium dietary strategy (karaniwang target <2 g/day), daily weights, blood-pressure logging, at follow-up adherence.
- Ituro ang praktikal na sodium-control skills: magbasa ng nutrition labels, mag-track ng daily intake, at bawasan ang processed/fast/canned high-sodium foods.
- Para sa patients na nasa RAAS-modifying at potassium-sparing pathways, palakasin ang pag-iwas sa high-potassium diets/salt substitutes kapag mataas ang potassium risk.
- Ituro ang fluid-limiting plans kapag nireseta (madalas mas mababa sa humigit-kumulang 1.5-2 L/day sa advanced HF o pulmonary edema contexts).
- Para sa clients na may fatigue o dyspnea-limited intake, gumamit ng small nutrient-dense meals at lower-effort meal-preparation strategies kasama ang dietitian collaboration.
- Sa persistent poor-intake o low-variety patterns, i-coordinate ang micronutrient-focused nutrition review at isaalang-alang ang provider-directed supplementation planning.
- Isagawa/tulungan ang daily o weekly weights ayon sa order, i-monitor ang intake/output, at maglagay ng compression stockings kung nireseta.
- I-escalate agad para sa biglaang chest pain, severe shortness of breath, o bagong white/pink foamy sputum.
- Ituro ang discharge risk-modification priorities: smoking cessation, pagbawas o pag-iwas sa alcohol, unti-unting aerobic activity progression, at pagsunod sa follow-up plans.
- Palakasin ang recommended vaccines (influenza, COVID-19, at pneumococcal) upang mabawasan ang infection-triggered HF recurrence risk.
- Hikayatin ang activity-rest balance, elevated head-of-bed/sleep positioning para sa orthopnea, smoking cessation, at paglahok sa cardiac rehabilitation across care transitions.
- I-cluster ang care at scheduled rest periods upang mabawasan ang fatigue at cardiac workload.
- Suportahan ang psychosocial coping at i-refer sa mental-health at support-group resources kapag nakaaapekto ang disease burden sa adherence at quality of life.
- Sa pediatric congenital-HF pathways, maghanda para sa class-based medication plans (loop/thiazide diuretics, ACE inhibitor therapy, aldosterone antagonist, beta-blocker, inotrope, antiarrhythmic) na may close rhythm at electrolyte surveillance.
- Para sa pediatric digoxin pathways, bilangin ang apical pulse sa loob ng buong isang minuto bago dosing, ihold at ipaalam sa provider kapag mas mababa sa 100 bpm ang infant apical heart rate (o mas mababa sa ordered age-specific parameters), at i-monitor para sa pagduduwal, pagsusuka, bradycardia, o dysrhythmia toxicity cues.
- I-track nang mabuti ang potassium at magnesium sa mga batang tumatanggap ng digoxin plus diuretic therapy dahil pinapataas ng electrolyte depletion ang toxicity risk.
- I-coordinate ang madalas na follow-up at escalation kapag kailangan ang congenital-defect correction o transplant-level evaluation para sa end-stage deterioration.
- Gumamit ng SMART-oriented evaluation targets: oxygen saturation >=92%, kakayahang makumpleto ang clustered ADLs na may mas kaunting dyspnea, edema ⇐2+, stable weight/fluid status, at medication reconciliation na nakaayon sa active orders.
ADHF Escalation Risk
Ang lumalalang dyspnea, edema progression, confusion, at bumababang urine output ay maaaring magpahiwatig ng acute decompensation na nangangailangan ng agarang escalation.
Pharmacology
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| Diuretic therapy | class-based HF use | Binabawasan ang congestion; i-monitor ang daily weight, urine output, potassium, BUN/creatinine, at hemodynamic tolerance. Ibigay nang dahan-dahan ang IV furosemide upang mabawasan ang ototoxicity risk. |
| ACE inhibitor, ARB, and ARNI therapy | class-based HF use | Mino-modify ang RAAS pathways upang mapababa ang pressure load at adverse remodeling; i-monitor ang blood pressure, renal function, at potassium trends. |
| Beta-blocker therapy | metoprolol (beta-1 selective), carvedilol (nonselective) | Pinapabagal ang rate at maaaring mapabuti ang ventricular filling; i-monitor para sa intolerance, bronchospasm risk sa reactive-airway disease, at worsening status. |
| Aldosterone-antagonist therapy | class-based HF use | Sumusuporta sa fluid reduction; i-monitor ang electrolyte at kidney-function trends. |
| sodium-glucose-cotransporter-2-inhibitors(SGLT2 inhibitor therapy) | class-based HFrEF use | Dating diabetes-focused class na ginagamit na ngayon sa HF pathways; i-monitor ang volume status at tolerability. |
| [ivabradine] and hydralazine/isosorbide adjunct pathways | selected symptomatic HFrEF use after first-line optimization | Target ang heart-rate reduction o afterload reduction kapag nagpapatuloy ang sintomas; i-monitor para sa bradycardia at hypotension. |
| Inotrope therapy | [digoxin] and class-based acute/advanced use | Sumusuporta sa contractility sa piling kaso; nangangailangan ng close hemodynamic monitoring. |
Clinical Judgment Application
Clinical Scenario
Ang pasyenteng may chronic HF baseline NYHA Class II ay nag-ulat ng 3-lb overnight weight gain, lumalalang dyspnea, at bagong ankle edema na may nabawasang urine output.
- Recognize Cues: Ang mabilis na pagtaas ng timbang, respiratory worsening, edema progression, at oliguria ay nagpapahiwatig ng fluid-retention acceleration.
- Analyze Cues: Ipinahihiwatig ng findings ang paglipat mula chronic baseline patungong ADHF.
- Prioritize Hypotheses: Agarang prayoridad ang pagpigil sa respiratory at perfusion deterioration.
- Generate Solutions: Mag-escalate agad, paigtingin ang monitoring, at ipatupad ang ordered oxygen/diuretic interventions.
- Take Action: Ipaabot ang trend data at reassessment findings sa provider nang walang delay.
- Evaluate Outcomes: Bumabuti ang dyspnea na may oxygen saturation >=92%, bumababa ang edema tungo sa ⇐2+, bumubuti ang urine output, at nagiging stable ang timbang.
Related Concepts
- coronary artery disease - Karaniwang sanhi at progression driver ng HF ang ischemic myocardial injury.
- sistemang kardiobaskular - Ipinapaliwanag ng core cardiovascular physiology ang forward-flow failure at congestion patterns.
- cardiovascular at peripheral vascular nursing assessment - Sinusuportahan ng structured exam findings ang maagang decompensation recognition.
- fluid volume overload (hypervolemia) - Magkakaugnay ang fluid-retention pathways sa edema at pulmonary-congestion management.
- angiotensin receptor neprilysin inhibitors - Ang ARNI pathways ay guideline-directed HFrEF therapy options na may dedicated safety monitoring.
- sodium-glucose cotransporter-2 inhibitors - Sinusuportahan ng SGLT2 inhibitors ang HF outcomes sa pamamagitan ng osmotic diuresis at ventricular workload reduction.
- ivabradine - Maaaring gamitin ang If-current inhibition bilang adjunct heart-rate strategy sa selected stable HFrEF pathways.
- congenital heart defects: acyanotic at cyanotic patterns - Karaniwang upstream causes ng infant HF ang pediatric structural lesions.
- pulmonary hypertension in congenital heart disease and PPHN - Maaaring kasabay ng at magpalala sa HF trajectories ang pulmonary vascular pressure overload.
- digoxin - High-alert inotrope pathway sa selected pediatric heart-failure plans.
- peripartum cardiomyopathy - Maaaring magpakita bilang acute o progressive HF ang pregnancy-associated systolic dysfunction.
- readmission reduction programs (HRRP) and value-based purchasing - Malakas ang epekto ng discharge at follow-up reliability sa 30-day HF outcomes.
Self-Check
- Aling findings ang nagkakaiba sa expected chronic HF at acute decompensated HF?
- Paano binabago ng NYHA classification ang nursing assessment expectations at escalation thresholds?
- Aling home-monitoring cues ang dapat mag-trigger ng same-day provider contact sa HF self-management?