Nursing Management ng Peritoneal at Hemodialysis
Mahahalagang Punto
- Ginagamit ang dialysis kapag hindi na kayang mag-clear ng kidneys ng fluid, electrolytes, at waste.
- Ginagamit ng peritoneal dialysis ang peritoneal cavity bilang exchange membrane, gamit ang CAPD (manual daytime exchanges) o CCPD (automated nighttime cycling).
- Gumagamit ang hemodialysis ng external filter at vascular access sa clinic o hospital settings, karaniwang tatlo hanggang apat na oras na session ilang beses bawat linggo.
- Parehong PD at HD ay umaasa sa osmosis at solute diffusion sa pagitan ng dugo at ng ibang compartment.
- Continuous ang CRRT (madalas 24 oras/araw) at ginagamit kapag kailangan ng mas mabagal na fluid/solute removal sa hemodynamic instability.
- Maaaring simulan ang emergency HD sa pamamagitan ng temporary central venous dialysis catheter, habang karaniwang nangangailangan ng ilang buwan para mag-mature ang permanent AV fistula access.
- Kabilang sa nursing priorities ang access-site safety, fluid-electrolyte monitoring, at patient-centered education.
- Madalas na sumusuporta ang PD sa home-based treatment, kaya mahalaga ang nursing teaching sa catheter-site care at effluent monitoring.
Patopisyolohiya
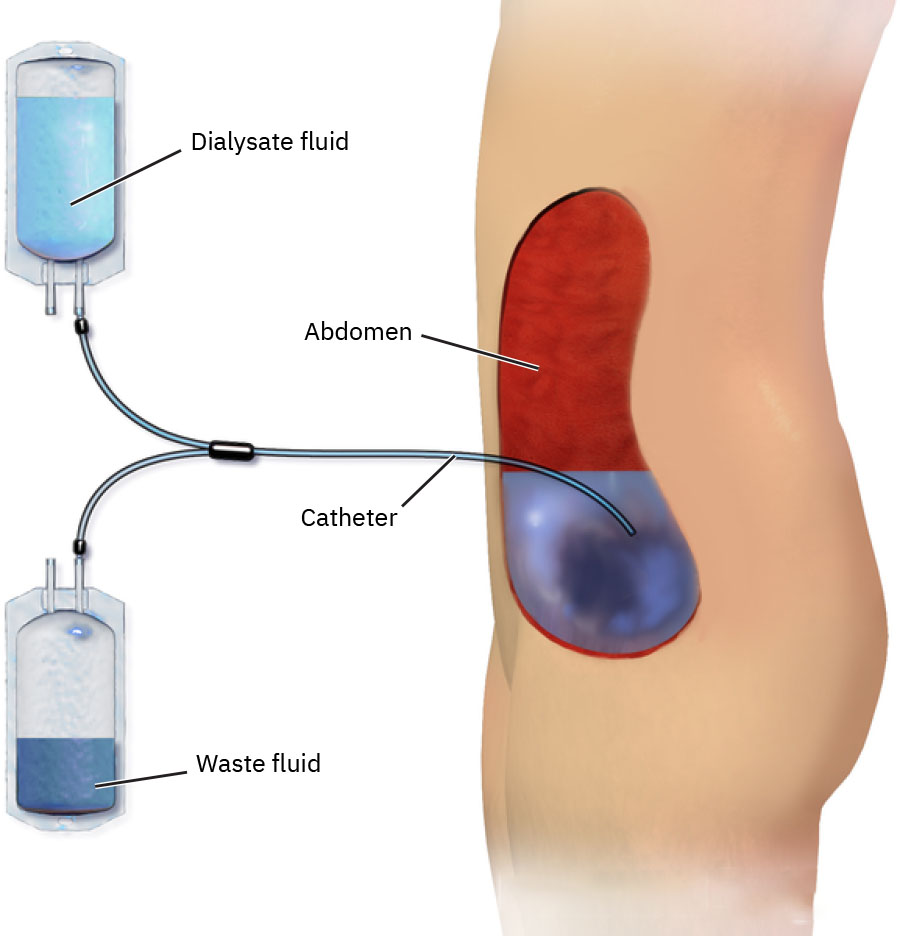
Sinusuportahan ng dialysis ang homeostasis sa pamamagitan ng paglipat ng tubig at solutes sa semipermeable interface gamit ang diffusion at osmosis. Sa peritoneal dialysis (PD), inilalagay ang iniresetang dialysate sa peritoneal cavity, pinapadwell upang magkaroon ng exchange sa peritoneal capillary blood, at pagkatapos ay dini-drain. Sa hemodialysis (HD), iniikot ang dugo sa extracorporeal filter at ibinabalik sa pasyente.
 Sanggunian ng ilustrasyon: OpenStax Clinical Nursing Skills Ch.19.4.
Sanggunian ng ilustrasyon: OpenStax Clinical Nursing Skills Ch.19.4.
Ang mabilis na pagbabago sa fluid at solute balance ay maaaring magpabuti ng overload states ngunit maaari ring magdulot ng post-treatment instability, kaya mahalaga ang masusing monitoring bago at pagkatapos ng treatment.
Pag-uuri
- Peritoneal dialysis: Home-capable modality na gumagamit ng intraperitoneal dialysate exchanges sa pamamagitan ng abdominal catheter.
- CAPD: Manual exchanges nang maraming beses bawat araw.
- CCPD: Automated machine-driven exchanges sa gabi.
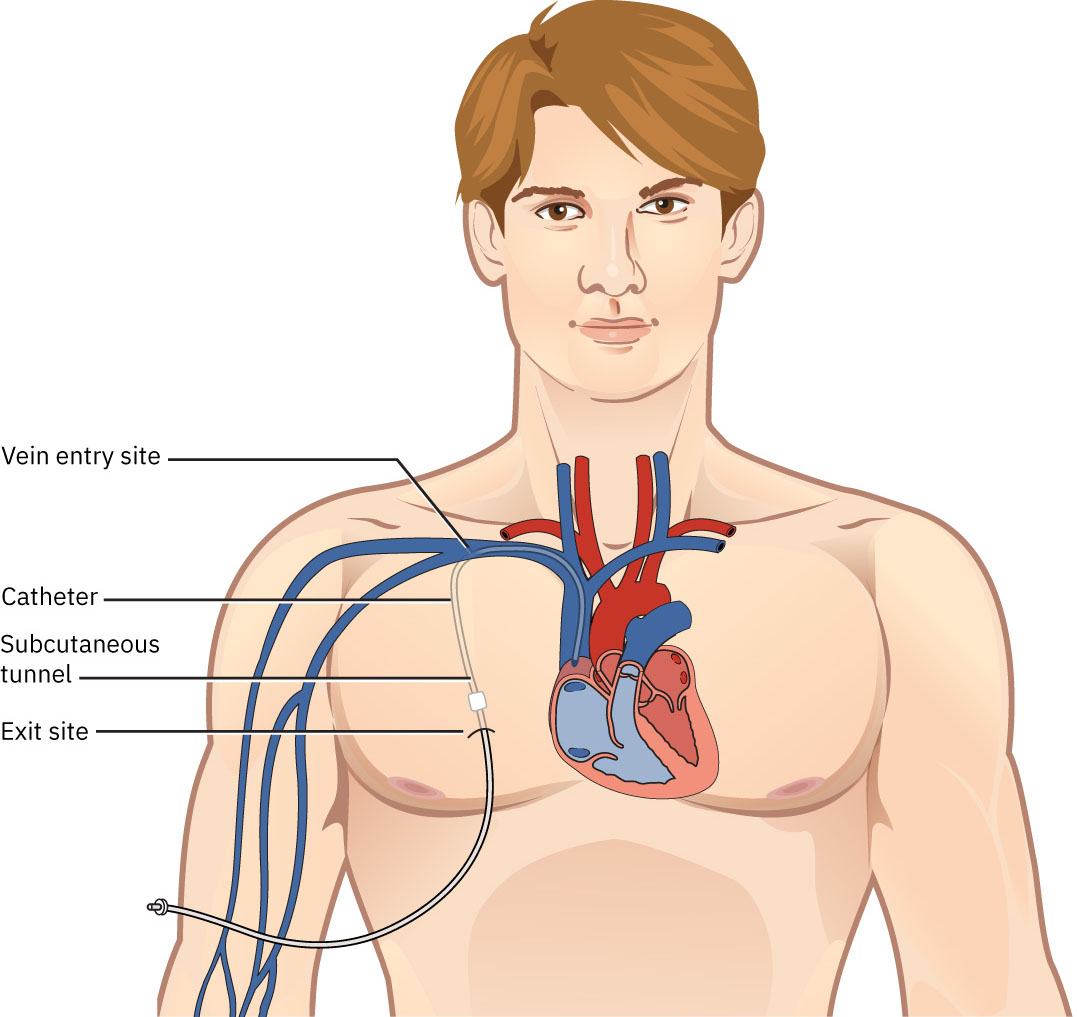
- Hemodialysis: Facility-based modality na gumagamit ng central catheter o AV access.
- HD catheter types: Nontunneled large-bore central catheter (short-term) at tunneled catheter (permacath) na may mas mababang infection risk kaysa nontunneled placement.
 Sanggunian ng ilustrasyon: OpenStax Clinical Nursing Skills Ch.19.4.
Sanggunian ng ilustrasyon: OpenStax Clinical Nursing Skills Ch.19.4.
- CRRT: Continuous dialysis pathway para sa unstable ICU-level clients.
- Access-focused care: Infection prevention, patency checks, at dressing integrity.
- Shift-related complication care: Monitoring para sa pre- at post-dialysis hemodynamic at symptom changes.
Nursing Assessment
Pokus sa NCLEX
Prayoridad ang maagang pagkilala sa access complications at hindi ligtas na fluid o electrolyte shifts.
- Tayahin ang dialysis access para sa pamumula, drainage, tenderness, dressing integrity, at signs ng occlusion.
- Kumpirmahin ang inaasahang access pathway para sa modality (AV fistula/graft o central venous catheter para sa HD; abdominal catheter para sa PD).
- Para sa urgent dialysis starts, i-verify ang temporary HD catheter status at i-monitor ang central-line complications hanggang handa na ang long-term access.
- Para sa newly created AV fistula/graft access, tasahin ang postsurgical incision healing at maagang complication cues.
- Para sa AV fistula/graft, tasahin ang patency sa pamamagitan ng thrill at bruit sa bawat focused access check.
- Agad na i-escalate kapag wala ang thrill o bruit dahil maaaring may access occlusion.
- Tayahin ang volume status trends (weight, edema, dyspnea, blood pressure) sa paligid ng treatment windows.
- Tayahin ang post-treatment symptoms tulad ng hypotension, cramping, nausea, headache, at fatigue.
- Habang at pagkatapos ng dialysis, i-monitor ang dysrhythmia risk mula sa electrolyte shifts at ilapat ang continuous telemetry monitoring kapag inireseta.
- Asahan ang nabawasang urine frequency/volume sa advanced dialysis-dependent kidney failure at i-trend ang pagbabago mula sa baseline ng pasyente.
- Para sa PD, tasahin ang dialysate appearance; karaniwang straw colored ang expected effluent.
- Para sa PD, ihambing ang instilled dialysate volume sa ibinalik na effluent, i-monitor ang persistent low return, at tasahin ang leakage sa paligid ng catheter.
- Kung hindi inaasahang mababa ang PD return, tumulong sa repositioning at agarang i-escalate para sa posibleng catheter clogging o dislodgement.
- Tayahin ang pag-unawa sa access care, fluid limits, at between-treatment self-management.
- Para sa HD central catheters, tasahin ang lagnat o pagtaas ng white-blood-cell at i-verify na malinis, tuyo, buo, at occlusive ang dressing.
Nursing Interventions
- Gumamit ng mahigpit na aseptic technique at protocol-driven access care upang mabawasan ang infection risk.
- Linisin ang PD catheter insertion site gamit ang sabon at tubig o approved antiseptic at panatilihin ang sterile dressing coverage kapag hindi aktibong nakakonekta.
- I-coordinate ang pre-dialysis medication review at i-hold ang dialyzable o hypotension-provoking medications ayon sa order.
- I-coordinate ang pre-dialysis at post-dialysis assessments na may closed-loop handoff communication.
- Magbigay ng kumpletong handoff sa HD nurse sa transfer, kabilang ang patient preferences kasama ang pain, meal, at snack considerations.
- Patibayin ang individualized fluid at electrolyte guidance sa pagitan ng dialysis sessions.
- Ituro sa PD home-care patients kung kailan dapat agarang kontakin ang nephrology (walang o mahina ang effluent return pagkatapos ng repositioning, tumitinding leakage, cloudy effluent, o access-site infection signs).
- Protektahan ang AV fistula/graft bilang dialysis-only access at i-monitor para sa access complications.
- Patibayin na maaaring mangailangan ng maturation period na ilang buwan ang AV fistula access, kaya madalas kailangan ang temporary catheter care sa transition.
- Huwag gamitin ang AV fistula/graft extremity para sa blood pressure cuffs, venipuncture, o blood draws na maaaring magpababa ng access flow.
- Ituro sa patients na iwasan ang masisikip na damit at mabigat na pagbibitbit (halimbawa purse o grocery bags) sa apektadong braso.
- Sa inpatient settings, gumamit ng protocol alerts upang walang blood pressure, IV infusion, blood draw, o tourniquet na ilalagay sa access arm.
- Huwag i-flush ang AV fistulas sa pagitan ng dialysis sessions; panatilihin ang site integrity sa pamamagitan ng dialysis-team protocols at routine hygiene teaching.
- Kung nonocclusive ang HD catheter dressing o may drainage, magsagawa ng sterile central-line dressing change ayon sa protocol.
- I-monitor ang HD access complications kabilang ang infection, sepsis, air embolism (catheter pathway), at fistula/graft occlusion.
- I-monitor ang inaasahang pre-/post-HD physiologic shifts: pre-HD overload o hypertension risk, pagkatapos ay post-HD hypovolemia/hypotension risk na may nausea, vomiting, headache, cramping, at fatigue; unahin ang recovery rest pagkatapos ng treatment.
- Pagbalik mula sa dialysis, ipagpatuloy ang high-acuity reassessment sa primary unit dahil maaaring lumitaw ang delayed hypotension o rhythm instability sa labas ng dialysis suite.
- Ituro sa patients na maaaring asahan ang mas mababang urine output pagkatapos simulan ang dialysis habang pinatitibay pa rin ang agarang pag-uulat ng bagong sakit, lagnat, o biglaang urinary-pattern change.
- Agarang i-escalate ang signs ng sepsis, access failure, respiratory compromise, o severe hypotension.
Access at Shift Risk
Nakadepende ang dialysis safety sa access integrity at sa masusing monitoring para sa mabilis na hemodynamic o electrolyte change.
Mga Kaugnay na Konsepto
- fluid volume overload-hypervolemia - Karaniwang pre-dialysis burden na nangangailangan ng surveillance.
- fluid volume deficit-hypovolemia at dehydration - Posibleng post-dialysis complication pattern.
- urinary system - Pinagbabatayang renal failure context para sa dialysis dependence.
- postvoid residual measurement at retention management - Elimination assessment overlap sa renal-urinary care.