Preterm na Bagong-silang
Mahahalagang Punto
- Ang preterm newborn ay ipinapanganak bago ang 37 weeks at ang tindi ng panganib ay malakas na naka-ugnay sa gestational age.
- Sa US, naaapektuhan ng preterm birth ang humigit-kumulang 1 sa 10 infants at nananatiling mas mataas ang disparity burden sa ilang racial at ethnic groups.
- Ang pangunahing morbidity domains ay respiratory immaturity, thermoregulation failure, panganib ng impeksiyon, neurologic injury, at feeding instability.
- Ang preterm birth ay pangunahing nag-aambag sa infant death at panganib ng pangmatagalang neurodevelopmental disability.
- Ang maagang surveillance at protocolized NICU care ay nagpapababa ng mortality at pangmatagalang disability.
- Mahahalagang bahagi ng preterm care ang family education at tuloy-tuloy na developmental follow-up.
- Kabilang sa early-course complications ang RDS, fluid-electrolyte instability, PDA/hypotension, NEC, IVH, thermoregulation failure, metabolic instability, at sepsis risk.
- Kabilang sa long-term follow-up priorities ang neurodevelopment, vision/hearing, chronic lung disease, feeding, at behavioral-health outcomes.
Patopisyolohiya
Pinuputol ng prematurity ang organ maturation sa pulmonary, neurologic, gastrointestinal, at immune systems. Ang immature lungs, marupok na vasculature, mahinang thermal reserve, at limitadong metabolic buffering ang nagtutulak sa maraming high-risk complications.
Madalas magkakagrupo ang mga komplikasyon: pinapataas ng respiratory instability ang panganib ng impeksiyon at neurologic injury, habang pinalalala ng feeding intolerance at illness ang growth at developmental trajectory.
Dahil nagaganap ang mabilis na organ maturation sa huling gestation (lalo na sa lung, brain, at liver development), ang mas maagang delivery ay malaking nagpapataas ng short-term at long-term morbidity risk.
Malakas ang ugnayan ng respiratory distress syndrome (RDS) sa surfactant deficiency at alveolar collapse sa mga sanggol na ipinanganak bago ang humigit-kumulang 34 weeks. Sa severe disease, maaaring mag-ambag ang matagal na oxygen at ventilatory support sa chronic lung injury patterns tulad ng bronchopulmonary dysplasia.
Pag-uuri
- Late preterm: 34 to 36 weeks.
- Moderately preterm: 32 to 34 weeks.
- Very preterm: Mas mababa sa 32 weeks.
- Extremely preterm: 28 weeks o mas maaga.
- Moderate-to-late preterm (alternate grouping): 32 to mas mababa sa 37 weeks.
Pagtatasa sa Nursing
Pokus sa NCLEX
Binibigyang-diin ng mga prayoridad na tanong ang trend-based assessment: ang banayad na pagbabago sa paghinga, temperatura, perfusion, o feeding ay maaaring magpahiwatig ng malubhang paglala.
- Tayahin ang respiratory pattern at support needs para sa acute respiratory distress syndrome, apnea of prematurity, MAS overlap, PPHN, at chronic lung risk.
- Tayahin ang mga senyales ng RDS: tachypnea, retractions, nasal flaring, expiratory grunting, at central cyanosis (ihiwalay sa benign acrocyanosis).
- Tayahin ang respiratory diagnostics at trajectory, kabilang ang chest X-ray evidence ng mababang lung volumes na may diffuse ground-glass appearance sa RDS.
- Tayahin ang pulmonary-transition failure (PPHN) na may severe hypoxemia, tumataas na oxygen need, at mahinang tugon sa routine transition support.
- Tayahin ang apnea patterns: mga apnea episode na humigit-kumulang 15 to 20 seconds o mas mahaba, o mas maiikling paghinto na may bradycardia/desaturation, ay nakababahala para sa apnea of prematurity.
- Isaalang-alang ang konteksto ng prevalence ayon sa gestational age para sa apnea of prematurity: karaniwan ito sa infants na mas mababa sa 28 weeks at mas hindi madalas pagkatapos ng humigit-kumulang 34 weeks.
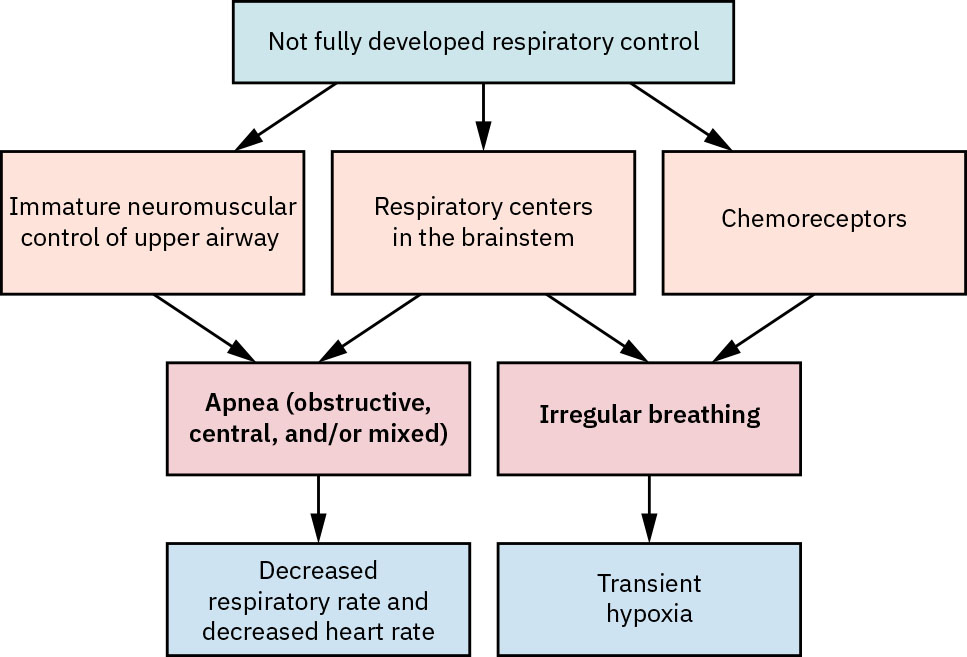 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
- Tayahin ang TTN pattern sa early transition (tachypnea, banayad na retractions/grunting, delayed lung-fluid clearance risk pagkatapos ng cesarean o mabilis na delivery).
- Tayahin ang MAS overlap kapag may meconium exposure, kabilang ang distress na may hyperinflation features, lumalalang oxygenation, at air-leak risk.
- Tayahin ang mga physical prematurity cues tulad ng mababang body mass na may proporsyonal na mas malaking ulo, nabawasang subcutaneous fat na may mas matalas na facial contour, at lanugo.
- Tayahin ang thermal stability, glucose risk, at pag-usad ng feeding tolerance.
- Tayahin ang fluid-electrolyte status gamit ang mahigpit na I&O, diaper-weight urine tracking, daily weight trends, sodium trends, at fontanel/perfusion findings para sa dehydration o overhydration.
- Tayahin ang mga neurologic complications (IVH, seizures, hypoxic-ischemic injury) gamit ang exam at ordered imaging trends.
- Para sa panganib ng IVH (lalo na sa very/extremely preterm infants), tasahin ang apnea, hypotonia, mahinang suck, lethargy, at kunin ang inutusang cranial-ultrasound surveillance (sa maagang buhay at malapit sa term-equivalent age).
- Para sa IVH imaging surveillance, asahan ang routine head ultrasound sa infants na ipinanganak bago ang humigit-kumulang 30 weeks sa unang 2 weeks at muli malapit sa corrected term age.
- Para sa neonatal seizures, tasahin ang subtle seizure cues (halimbawa lip smacking o focal twitching) at kilalanin na maaaring mangyari ang EEG-only seizure activity nang walang halatang clinical signs.
- Tayahin ang panganib ng impeksiyon at mga indicator ng sepsis na may kamalayan sa culture/lab pathways.
- Ihiwalay ang konteksto ng timing ng sepsis: early onset (unang linggo), late onset (pagkatapos ng maagang yugto hanggang unang buwan), at very late onset sa matagal na NICU courses.
- Tayahin ang GI tolerance at maagang warning signs ng Preterm na Bagong-silang.
- Tayahin ang NEC red flags: biglaang feeding intolerance, abdominal distention, bloody stool/diarrhea, pagsusuka, lethargy, temperature instability, at cardiorespiratory instability.
- Ituring ang bilious (madilim-berde) emesis, rectal bleeding, at biglaang abdominal tenderness/distention bilang high-priority NEC escalation cues.
- Iugnay ang pinaghihinalaang NEC sa abdominal imaging findings tulad ng intramural bowel gas (pneumatosis intestinalis) at i-trend ang serial films para sa progression.
- Kilalanin ang kasabay na panganib ng bacteremia sa NEC at panatilihin ang mas masusing sepsis surveillance kapag may NEC signs.
- Tayahin ang maternal at pregnancy risk-profile context (halimbawa dating preterm birth, diabetes, hypertensive disorders, interpregnancy interval na mas mababa sa humigit-kumulang 18 months, substance exposure, infection burden, at limitadong prenatal care) upang gabayan ang anticipatory surveillance.
- Isama ang PPHN-risk context sa respiratory assessment (halimbawa maternal diabetes/obesity, advanced maternal age, in utero SSRI exposure, at meconium-exposure pathways).
- Tayahin ang BPD trajectory sa oxygen-dependent preterm infants, kabilang ang patuloy na oxygen need sa 36 weeks’ postmenstrual age at pagkabigong mag-wean ng oxygen.
- Tayahin ang hypoxic-ischemic brain injury gamit ang structured neurologic exams at continuous EEG kapag may encephalopathy o subclinical seizure risk.
- Tayahin ang panganib ng long-term complications sa follow-up planning, kabilang ang retinopathy risk mula sa oxygen exposure, hearing loss, at developmental-delay surveillance.
- Madalas na tasahin ang skin integrity dahil marupok at madaling masugatan ang preterm skin.
Mga Interbensiyong Pang-nars
- Magbigay ng respiratory support escalation/de-escalation na may tuloy-tuloy na monitoring at madalas na reassessment.
- Gumamit ng stepwise RDS support: supplemental oxygen, CPAP, at escalation sa intubation/mechanical ventilation kapag hindi sapat ang oxygenation.
- Asahan ang pag-usad ng RDS sa unang 2 to 3 araw ng buhay, na may inaasahang pagbuti habang tumataas ang endogenous surfactant production.
- Maingat na i-titrate ang oxygen at saturation targets upang mabalanse ang pag-iwas sa hypoxemia at mga komplikasyon ng hyperoxia (kabilang ang panganib ng retinopathy).
- Sa severe hypoxemia, i-coordinate ang escalation para sa pulmonary vasodilation/critical-care pathways (halimbawa inhaled nitric oxide o ECMO candidacy sa refractory PPHN).
- Gumamit ng caffeine-based apnea management kapag indicated sa prematurity-related respiratory-control instability.
- Sa meconium-exposure respiratory failure, iwasan ang routine suctioning ngunit suportahan ang tracheal intubation/suction kapag pinaghihinalaan ang airway obstruction.
- Panatilihin ang mahigpit na thermoregulation at glucose-support strategies.
- Ayusin ang NICU environment (pagbawas ng ingay/ilaw) at i-cluster ang care upang mabawasan ang stress burden at masuportahan ang tulog/paglaki.
- Ipatupad ang infection-prevention bundles at napapanahong antibiotic administration kapag pinaghihinalaan ang sepsis.
- Bago simulan ang antibiotics para sa pinaghihinalaang sepsis, suportahan ang napapanahong culture collection mula sa naaangkop na sites kapag klinikal na posible.
- Gumamit ng banayad na skin-protection strategies, moisture barriers, at pagliit ng handling upang maiwasan ang skin breakdown.
- I-optimize ang nutrition pathways (enteral/parenteral) at masusing i-monitor ang growth trajectory.
- Isama ang NEC-risk reduction practices, kabilang ang masusing feeding-intolerance surveillance at breast-milk-forward feeding plans kapag posible.
- Kapag pinaghihinalaan ang NEC, suportahan ang bowel rest (NPO), IV fluids/TPN pathways, NG decompression, iniresetang antibiotics, at serial abdominal reassessment.
- Maghanda para sa surgical escalation kapag pinaghihinalaang severe NEC o bowel necrosis/perforation.
- Para sa IVH pathways, magbigay ng grade-severity monitoring, supportive care para sa anemia/hemodynamic needs, at neurosurgical escalation kapag umunlad ang posthemorrhagic hydrocephalus.
- Para sa seizure pathways, suportahan ang mabilis na cause-directed workup (halimbawa hypoxia, hemorrhage, metabolic/electrolyte/infectious causes) at napapanahong anticonvulsant treatment upang mabawasan ang pangmatagalang neurologic injury.
- Para sa moderate-to-severe hypoxic-ischemic encephalopathy, suportahan ang pagsisimula ng therapeutic hypothermia sa loob ng humigit-kumulang 6 na oras mula kapanganakan ayon sa protocol.
- Isama ang developmental at bonding supports (kabilang ang skin-to-skin at paglahok ng magulang sa care) ayon sa pinahihintulutan ng physiologic status.
- Gumamit ng neonatal pain-assessment workflows at maagap na gamutin ang pain sa mga procedure/care.
- I-verify ang weight-based medication dosing at masusing i-monitor ang adverse effects upang maiwasan ang medication-error harm.
- Magbigay ng safe-sleep counseling bago ma-discharge dahil pinapataas ng prematurity at low birth weight ang SIDS vulnerability.
- Ihanda ang pamilya para sa matagal na care course, high-acuity warning signs, at mga pangangailangan sa developmental follow-up.
- Isama ang emotional-support at resource linkage para sa family stress at financial burden na kaugnay ng matagal na NICU care.
- I-coordinate ang interprofessional care kasama ang neonatology, respiratory therapy, rehabilitation services, at case-management support para sa continuity sa NICU at discharge phases.
- Paigtingin ang pag-iwas sa nosocomial infection sa pamamagitan ng mahigpit na hand hygiene, human-milk support (kabilang ang donor-milk pathways), at antibiotic-stewardship workflows.
Potensyal ng Mabilis na Paglala
Maaaring mabilis mag-decompensate ang preterm infants dahil sa banayad na respiratory, infectious, o neurologic changes; ang naantalang escalation ay nagpapataas ng panganib ng severe outcomes.
Farmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| surfactants(mga surfactant) | Konteksto ng beractant | Sinusuportahan ang immature lungs at maaaring magpababa ng tindi ng respiratory distress. |
| methylxanthines | Konteksto ng caffeine citrate | Ginagamit sa apnea-of-prematurity pathways; i-monitor ang heart rate, feeding tolerance, at response trend. |
| Pulmonary vasodilators | Konteksto ng inhaled nitric oxide | Ginagamit para sa piling severe PPHN pathways upang mabawasan ang pulmonary vascular resistance. |
| chronic-lung-disease support agents | Konteksto ng diuretics, bronchodilator, inhaled corticosteroid | Ginagamit sa piling BPD pathways; i-monitor ang fluid balance, airway response, at adverse effects. |
| antibiotics(mga antibiotic) | Konteksto ng ampicillin plus aminoglycoside | Maagang empiric therapy para sa pinaghihinalaang neonatal [sepsis] habang hinihintay ang cultures. |
| anticonvulsants(mga antiepileptic) | Konteksto ng levetiracetam | Ginagamit para sa neonatal seizure control na may mahigpit na neurologic monitoring. |
| neonatal-seizure adjuncts | Konteksto ng phenobarbital, phenytoin, benzodiazepine | Maaaring mangailangan ng escalation ang piling seizure pathways lampas sa first-line antiepileptic strategy. |
| antenatal corticosteroids (maternal pathway) | Betamethasone, dexamethasone | Kung mataas ang panganib ng preterm delivery bago ang humigit-kumulang 34 weeks, nakatutulong ang maternal ACS sa pulmonary readiness ng bagong-silang. |
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Isang very preterm infant ang nagkaroon ng tumataas na tachypnea, recurrent desaturation, temperature instability, feeding intolerance, at intermittent apnea.
- Recognize Cues: Multi-system instability sa infant na may high-risk gestational age.
- Analyze Cues: Posibleng overlap ng respiratory immaturity, impeksiyon, at metabolic stress.
- Prioritize Hypotheses: Agarang prayoridad ang oxygenation, perfusion, at sepsis exclusion.
- Generate Solutions: I-escalate ang respiratory support, simulan ang sepsis workup/treatment pathway, i-optimize ang thermal at nutrition support.
- Take Action: Ipatupad ang NICU protocol bundle na may mahigpit na serial reassessment.
- Evaluate Outcomes: Nagsi-stabilize ang oxygenation, bumubuti ang perfusion/temperature, at mas nagiging malinaw ang direksiyon ng diagnosis.
Mga Kaugnay na Konsepto
- newborn resuscitation - Maraming preterm infants ang nangangailangan ng advanced transition support sa kapanganakan.
- preterm labor - Direktang nakaaapekto ang maternal preterm-labor management sa panganib at tindi ng prematurity ng bagong-silang.
- pisyolohikal na adaptasyon at transisyon - Pinapalala ng prematurity ang karaniwang hamon sa transisyon.
- neutral thermal environment - Ang thermal instability ay pangunahing nag-aambag sa preterm morbidity.
- pangangalaga sa karaniwang problema ng bagong-silang - Ang jaundice, hypoglycemia, at impeksiyon ay nag-o-overlap sa panganib ng prematurity.
- discharge planning para sa high-risk na bagong-silang - Nangangailangan ang preterm discharge ng structured readiness at follow-up.
Sariling Pagsusuri
- Aling mga komplikasyon ang pinakamalakas na kaugnay ng pababang gestational age?
- Bakit mahigpit na magkakaugnay ang respiratory, thermal, at nutritional interventions sa preterm care?
- Aling banayad na bedside findings ang dapat mag-trigger ng agarang escalation sa preterm infant?