Recién Nacido Pretérmino
Puntos clave
- Un recién nacido pretérmino nace antes de las 37 semanas y la gravedad del riesgo se vincula fuertemente con la edad gestacional.
- En EE. UU., el nacimiento pretérmino afecta alrededor de 1 de cada 10 lactantes y la carga de disparidad sigue siendo mayor en algunos grupos raciales y étnicos.
- Los dominios principales de morbilidad son inmadurez respiratoria, falla de termorregulación, riesgo de infección, lesión neurológica e inestabilidad de la alimentación.
- El nacimiento pretérmino es un contribuyente principal a muerte infantil y riesgo de discapacidad neurodel desarrollo a largo plazo.
- La vigilancia temprana y la atención protocolizada en UCIN reducen mortalidad y discapacidad a largo plazo.
- La educación familiar y el seguimiento continuo del desarrollo son componentes esenciales de la atención del prematuro.
- Las complicaciones del curso temprano incluyen RDS, inestabilidad de líquidos-electrolitos, PDA/hipotensión, NEC, IVH, falla de termorregulación, inestabilidad metabólica y riesgo de sepsis.
- Las prioridades de seguimiento a largo plazo incluyen neurodesarrollo, visión/audición, enfermedad pulmonar crónica, alimentación y resultados de salud conductual.
Fisiopatología
La prematuridad interrumpe la maduración orgánica en sistemas pulmonar, neurológico, gastrointestinal e inmune. Pulmones inmaduros, vasculatura frágil, baja reserva térmica y amortiguación metabólica limitada impulsan muchas complicaciones de alto riesgo.
Las complicaciones con frecuencia se agrupan: la inestabilidad respiratoria aumenta el riesgo de infección y lesión neurológica, mientras la intolerancia alimentaria y la enfermedad empeoran la trayectoria de crecimiento y desarrollo.
Debido a que la maduración orgánica rápida ocurre en la gestación tardía (especialmente desarrollo pulmonar, cerebral y hepático), un parto más temprano aumenta sustancialmente el riesgo de morbilidad a corto y largo plazo.
El síndrome de dificultad respiratoria (RDS) se vincula fuertemente con deficiencia de surfactante y colapso alveolar en lactantes nacidos antes de alrededor de 34 semanas. En enfermedad severa, el soporte prolongado con oxígeno y ventilación puede contribuir a patrones de lesión pulmonar crónica como displasia broncopulmonar.
Clasificación
- Pretérmino tardío: 34 a 36 semanas.
- Pretérmino moderado: 32 a 34 semanas.
- Muy pretérmino: Menos de 32 semanas.
- Extremadamente pretérmino: 28 semanas o menos.
- Pretérmino moderado a tardío (agrupación alternativa): 32 a menos de 37 semanas.
Valoración de enfermería
Enfoque NCLEX
Las preguntas prioritarias enfatizan valoración basada en tendencias: un cambio sutil en respiración, temperatura, perfusión o alimentación puede indicar deterioro grave.
- Valorar patrón respiratorio y necesidades de soporte para síndrome de dificultad respiratoria aguda, apnea de la prematuridad, superposición con MAS, PPHN y riesgo de enfermedad pulmonar crónica.
- Valorar signos de RDS: taquipnea, retracciones, aleteo nasal, quejido espiratorio y cianosis central (distinguir de acrocianosis benigna).
- Valorar diagnósticos y trayectoria respiratoria, incluyendo evidencia en radiografía de tórax de bajos volúmenes pulmonares con apariencia difusa en vidrio esmerilado en RDS.
- Valorar falla de transición pulmonar (PPHN) con hipoxemia severa, necesidad creciente de oxígeno y mala respuesta al soporte de transición rutinario.
- Valorar patrones de apnea: episodios de apnea de alrededor de 15 a 20 segundos o más, o pausas más cortas con bradicardia/desaturación, son preocupantes para apnea de la prematuridad.
- Considerar contexto de prevalencia por edad gestacional para apnea de la prematuridad: es común en lactantes por debajo de 28 semanas y mucho menos frecuente después de alrededor de 34 semanas.
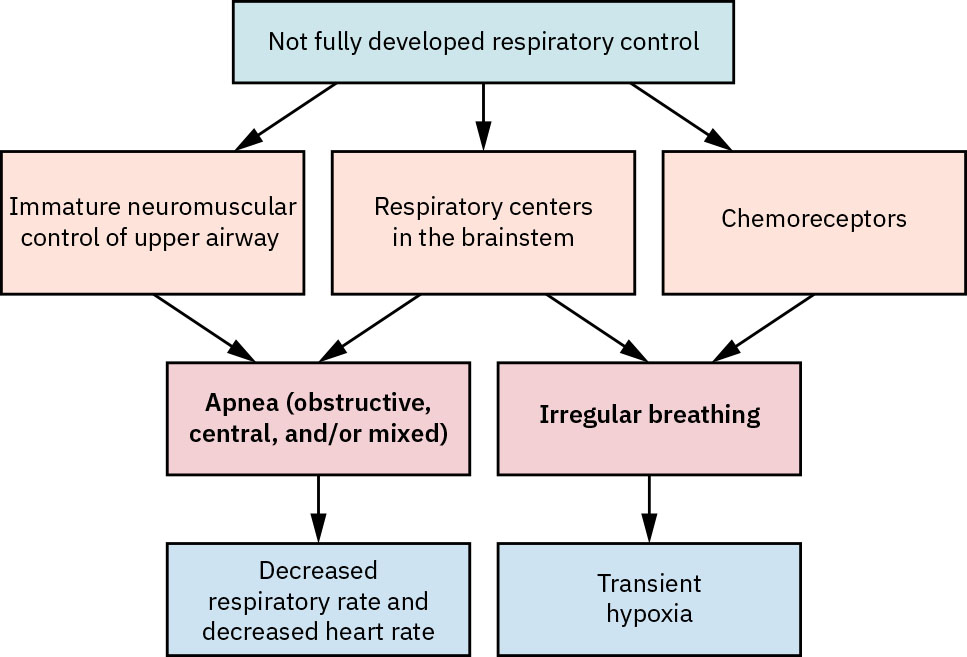 Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.25.4.
Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.25.4.
- Valorar patrón de TTN en transición temprana (taquipnea, retracciones/quejido leves, riesgo de depuración tardía de líquido pulmonar después de cesárea o parto rápido).
- Valorar superposición con MAS cuando hay exposición a meconio, incluyendo distrés con características de hiperinsuflación, empeoramiento de oxigenación y riesgo de fuga aérea.
- Valorar señales físicas de prematuridad como baja masa corporal con cabeza proporcionalmente mayor, disminución de grasa subcutánea con contorno facial más marcado y lanugo.
- Valorar estabilidad térmica, riesgo de glucosa y progresión de tolerancia alimentaria.
- Valorar estado de líquidos-electrolitos con I&O estricto, seguimiento de orina por peso de pañal, tendencias de peso diario y tendencias de sodio, y hallazgos de fontanela/perfusión para deshidratación o sobrehidratación.
- Valorar complicaciones neurológicas (IVH, convulsiones, lesión hipóxico-isquémica) usando exploración y tendencias de imágenes solicitadas.
- Para riesgo de IVH (especialmente lactantes muy/extremadamente pretérmino), valorar apnea, hipotonía, succión débil, letargo y obtener vigilancia por ultrasonido craneal solicitada (vida temprana y cerca de edad equivalente a término).
- Para vigilancia por imagen de IVH, esperar ultrasonido de cabeza rutinario en lactantes nacidos antes de alrededor de 30 semanas durante las primeras 2 semanas y nuevamente cerca de la edad corregida a término.
- Para convulsiones neonatales, valorar señales sutiles de convulsión (por ejemplo chupeteo de labios o sacudidas focales) y reconocer que puede ocurrir actividad convulsiva solo en EEG sin signos clínicos evidentes.
- Valorar riesgo de infección e indicadores de sepsis con conocimiento de vías de cultivos/laboratorio.
- Diferenciar contexto temporal de sepsis: inicio temprano (primera semana), inicio tardío (después del periodo temprano hasta el primer mes) e inicio muy tardío en cursos prolongados de UCIN.
- Valorar tolerancia GI y señales tempranas de alarma en recién nacido pretérmino.
- Valorar señales de alarma de NEC: intolerancia alimentaria abrupta, distensión abdominal, heces con sangre/diarrea, vómito, letargo, inestabilidad térmica e inestabilidad cardiorrespiratoria.
- Tratar emesis biliosa (verde oscuro), sangrado rectal y sensibilidad/distensión abdominal abrupta como señales de escalamiento de alta prioridad para NEC.
- Correlacionar NEC sospechada con hallazgos de imagen abdominal como gas intramural intestinal (neumatosis intestinal) y seguir radiografías seriadas para progresión.
- Reconocer riesgo concurrente de bacteriemia en NEC y mantener vigilancia elevada de sepsis cuando aparecen signos de NEC.
- Valorar contexto de perfil de riesgo materno y del embarazo (por ejemplo parto pretérmino previo, diabetes, trastornos hipertensivos, intervalo intergenésico menor de alrededor de 18 meses, exposición a sustancias, carga de infección y atención prenatal limitada) para guiar vigilancia anticipatoria.
- Incluir contexto de riesgo de PPHN en la valoración respiratoria (por ejemplo diabetes/obesidad materna, edad materna avanzada, exposición intrauterina a SSRI y vías de exposición a meconio).
- Valorar trayectoria de BPD en lactantes pretérmino dependientes de oxígeno, incluyendo necesidad continua de oxígeno a las 36 semanas de edad posmenstrual y fracaso del destete de oxígeno.
- Valorar lesión cerebral hipóxico-isquémica usando exámenes neurológicos estructurados y EEG continuo cuando hay encefalopatía o riesgo de convulsiones subclínicas.
- Valorar riesgo de complicaciones a más largo plazo durante planificación de seguimiento, incluyendo riesgo de retinopatía con exposición a oxígeno, pérdida auditiva y vigilancia de retraso del desarrollo.
- Valorar integridad de piel con frecuencia porque la piel pretérmino es frágil y propensa a lesión.
Intervenciones de enfermería
- Proporcionar escalamiento/desescalamiento de soporte respiratorio con monitorización continua y reevaluación frecuente.
- Usar soporte escalonado para RDS: oxígeno suplementario, CPAP y escalamiento a intubación/ventilación mecánica cuando la oxigenación siga inadecuada.
- Anticipar progresión de RDS durante los primeros 2 a 3 días de vida, con mejoría esperada conforme aumenta la producción endógena de surfactante.
- Titular objetivos de oxígeno y saturación con cuidado para equilibrar prevención de hipoxemia con complicaciones de hiperoxia (incluido riesgo de retinopatía).
- En hipoxemia severa, coordinar escalamiento para vías de vasodilatación pulmonar/atención crítica (por ejemplo candidaturas a óxido nítrico inhalado o ECMO en PPHN refractaria).
- Usar manejo de apnea basado en cafeína cuando esté indicado en inestabilidad de control respiratorio relacionada con prematuridad.
- En falla respiratoria por exposición a meconio, evitar succión rutinaria, pero apoyar intubación traqueal/succión cuando se sospeche obstrucción de vía aérea.
- Mantener estrategias estrictas de termorregulación y soporte de glucosa.
- Regular entorno de UCIN (reducción de ruido/luz) y agrupar cuidados para reducir carga de estrés y apoyar sueño/crecimiento.
- Implementar paquetes de prevención de infección y administración oportuna de antibióticos cuando se sospeche sepsis.
- Antes de iniciar antibióticos por sospecha de sepsis, apoyar recolección oportuna de cultivos de sitios apropiados cuando sea clínicamente factible.
- Usar estrategias suaves de protección cutánea, barreras de humedad y minimización de manipulación para prevenir lesión de piel.
- Optimizar vías de nutrición (enteral/parenteral) y monitorizar de cerca trayectoria de crecimiento.
- Incluir prácticas de reducción de riesgo de NEC, incluida vigilancia estrecha de intolerancia alimentaria y planes de alimentación centrados en leche materna cuando sea factible.
- Cuando se sospeche NEC, apoyar reposo intestinal (NPO), vías de líquidos IV/TPN, descompresión por sonda NG, antibióticos prescritos y reevaluación abdominal seriada.
- Preparar escalamiento quirúrgico cuando se sospeche NEC severa o necrosis/perforación intestinal.
- Para vías de IVH, proporcionar monitorización de gravedad por grado, cuidado de soporte para necesidades de anemia/hemodinámica y escalamiento neuroquirúrgico cuando se desarrolle hidrocefalia posthemorrágica.
- Para vías de convulsiones, apoyar estudio rápido dirigido a causa (por ejemplo hipoxia, hemorragia, causas metabólicas/electrolíticas/infecciosas) y tratamiento anticonvulsivo oportuno para reducir lesión neurológica a largo plazo.
- Para encefalopatía hipóxico-isquémica moderada a grave, apoyar inicio de hipotermia terapéutica dentro de alrededor de 6 horas del nacimiento según protocolo.
- Integrar apoyos de desarrollo y vínculo (incluyendo piel con piel y participación de padres en el cuidado) según lo permita el estado fisiológico.
- Usar flujos de valoración de dolor neonatal y tratar el dolor de forma proactiva durante procedimientos/cuidados.
- Verificar dosificación de medicamentos basada en peso y monitorizar de cerca efectos adversos para prevenir daño por errores de medicación.
- Proporcionar consejería de sueño seguro antes del alta porque prematuridad y bajo peso al nacer aumentan vulnerabilidad a SIDS.
- Preparar a la familia para curso de atención prolongado, señales de alarma de alta agudeza y necesidades de seguimiento del desarrollo.
- Integrar apoyo emocional y vinculación a recursos para estrés familiar y carga financiera relacionada con atención prolongada en UCIN.
- Coordinar atención interprofesional con neonatología, terapia respiratoria, servicios de rehabilitación y apoyo de gestión de casos para continuidad entre fases de UCIN y alta.
- Reforzar prevención de infección nosocomial con higiene de manos estricta, apoyo a leche humana (incluidas vías de leche donada) y flujos de uso racional de antibióticos.
Potencial de deterioro rápido
Los lactantes pretérmino pueden descompensarse rápidamente por cambios sutiles respiratorios, infecciosos o neurológicos; el escalamiento tardío aumenta el riesgo de resultados graves.
Farmacología
| Clase de fármaco | Ejemplos | Consideraciones clave de enfermería |
|---|---|---|
| [surfactants] | Contexto de beractante | Apoya pulmones inmaduros y puede reducir la gravedad del distrés respiratorio. |
| metilxantinas | Contexto de citrato de cafeína | Se usa en vías de apnea de la prematuridad; monitorizar frecuencia cardiaca, tolerancia alimentaria y tendencia de respuesta. |
| vasodilatadores pulmonares | Contexto de óxido nítrico inhalado | Se usa para vías seleccionadas de PPHN grave para reducir resistencia vascular pulmonar. |
| agentes de apoyo para enfermedad pulmonar crónica | Contextos de diuréticos, broncodilatador, corticosteroide inhalado | Se usan en vías seleccionadas de BPD; monitorizar balance hídrico, respuesta de vía aérea y efectos adversos. |
| [antibiotics] | Contexto de ampicilina más aminoglucósido | Terapia empírica temprana para sospecha de [sepsis] neonatal mientras los cultivos están pendientes. |
| [anticonvulsants] (antiepilépticos) | Contexto de levetiracetam | Se usa para control de convulsiones neonatales con monitorización neurológica estrecha. |
| adyuvantes para convulsión neonatal | Contextos de fenobarbital, fenitoína, benzodiazepina | Vías seleccionadas de convulsión pueden requerir escalamiento más allá de estrategia antiepiléptica de primera línea. |
| corticosteroides antenatales (vía materna) | Betametasona, dexametasona | Si el riesgo de parto pretérmino es alto antes de alrededor de 34 semanas, ACS materno ayuda a mejorar preparación pulmonar neonatal. |
Aplicación del juicio clínico
Escenario clínico
Un lactante muy pretérmino desarrolla taquipnea en aumento, desaturación recurrente, inestabilidad térmica, intolerancia alimentaria y apnea intermitente.
- Reconocer pistas: Inestabilidad multisistémica en un lactante de edad gestacional de alto riesgo.
- Analizar pistas: Posible superposición de inmadurez respiratoria, infección y estrés metabólico.
- Priorizar hipótesis: Las prioridades inmediatas son oxigenación, perfusión y exclusión de sepsis.
- Generar soluciones: Escalar soporte respiratorio, iniciar vía de estudio/tratamiento de sepsis y optimizar soporte térmico y nutricional.
- Actuar: Implementar paquete protocolizado de UCIN con reevaluación seriada estrecha.
- Evaluar resultados: Oxigenación estabilizada, mejor perfusión/temperatura y dirección diagnóstica más clara.
Conceptos relacionados
- reanimación neonatal - Muchos lactantes pretérmino requieren soporte avanzado de transición al nacer.
- trabajo de parto pretérmino - El manejo materno del trabajo de parto pretérmino afecta directamente el riesgo y la gravedad de prematuridad neonatal.
- adaptación y transición fisiológica - La prematuridad magnifica los desafíos normales de transición.
- entorno térmico neutro - La inestabilidad térmica es un contribuyente principal a morbilidad del prematuro.
- cuidado de problemas comunes en el recién nacido - Ictericia, hipoglucemia e infección se superponen con riesgo por prematuridad.
- planificación del alta para recién nacidos de alto riesgo - El alta del prematuro requiere preparación estructurada y seguimiento.
Autoevaluación
- ¿Qué complicaciones se asocian con mayor fuerza con la disminución de la edad gestacional?
- ¿Por qué las intervenciones respiratorias, térmicas y nutricionales están estrechamente vinculadas en la atención del prematuro?
- ¿Qué hallazgos sutiles al lado de la cama deben activar escalamiento inmediato en un lactante pretérmino?