Adaptación y Transición Fisiológicas
Puntos clave
- La transición a la vida extrauterina requiere cierre/reversión rápidos de cortocircuitos fetales e inicio de función pulmonar efectiva.
- Las estructuras circulatorias clave incluyen conducto venoso, foramen oval y conducto arterioso.
- La falla de adaptación respiratoria causa síndromes de distrés neonatal temprano que requieren reconocimiento oportuno.
- La transición neonatal sigue fases predecibles de reactividad, y las anormalidades persistentes requieren escalada.
- El momento típico de cierre varía: el foramen oval cierra funcionalmente en horas tempranas, el conducto arterioso se contrae funcionalmente en horas a días (cierre anatómico en semanas a meses), y el conducto venoso se estrecha en días tempranos con cierre anatómico posterior.
- La saturación de oxígeno preductal normalmente aumenta durante los primeros 10 minutos tras el nacimiento (alrededor de 60 a 65 percent al minuto 1 a alrededor de 85 a 95 percent al minuto 10).
Fisiopatología
Al nacer, cesa la circulación placentaria y la expansión pulmonar disminuye la resistencia vascular pulmonar. Las presiones cardíacas del lado izquierdo aumentan, los cortocircuitos fetales cierran funcionalmente y el flujo sanguíneo cambia al patrón circulatorio neonatal maduro.
Las primeras respiraciones despejan líquido pulmonar, expanden alvéolos y sostienen intercambio de oxígeno. Si esta secuencia se retrasa o altera, pueden ocurrir hipoxemia, acidosis y distrés respiratorio. El aumento de catecolaminas asociado al trabajo de parto ayuda a cambiar el epitelio pulmonar fetal hacia reabsorción de líquido para apoyar entrada temprana de aire.
Antes del nacimiento, oxígeno y nutrientes llegan desde la placenta a través de la vena umbilical. La sangre evita en gran medida el hígado fetal por medio del conducto venoso, luego evita la mayor parte del flujo pulmonar a través del foramen oval (aurícula derecha a aurícula izquierda) y del conducto arterioso (arteria pulmonar a aorta). Dos arterias umbilicales devuelven sangre desoxigenada y desechos a la placenta.
Después del pinzamiento del cordón, la resistencia vascular sistémica aumenta y el flujo de cortocircuito de derecha a izquierda disminuye rápidamente. Con las primeras respiraciones y oxigenación alveolar, la resistencia vascular pulmonar cae, el llenado de aurícula izquierda aumenta y la reversión de presión favorece cierre funcional del foramen oval en horas tempranas (a menudo alrededor de 1 a 2 horas). El flujo del conducto venoso cae con la pérdida del flujo de vena umbilical; el estrechamiento comienza en los primeros días, cerrando funcionalmente a menudo dentro de la primera semana en recién nacidos de término, con cierre anatómico posterior. Con las primeras respiraciones y caída de resistencia vascular pulmonar, el flujo del conducto arterioso disminuye; la constricción/cierre funcional ocurre en horas a días, mientras el cierre anatómico se extiende por semanas a meses.
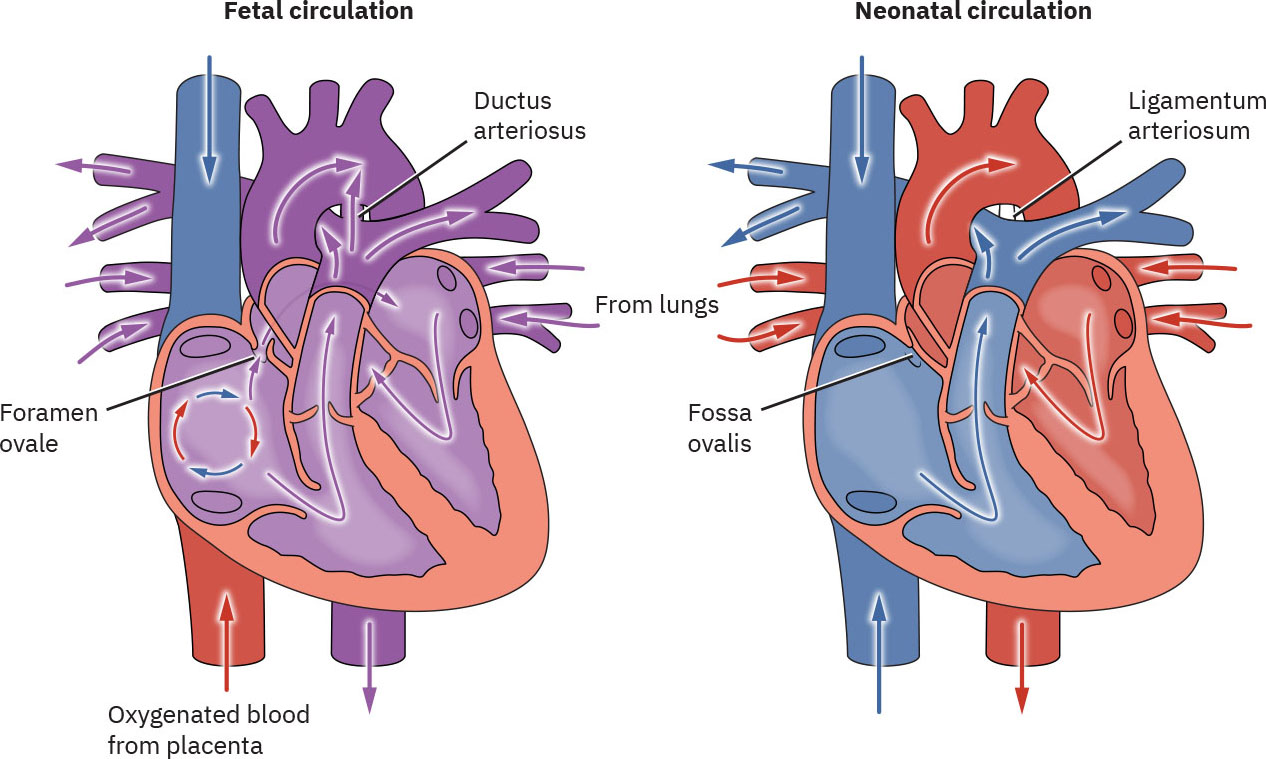 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
Se esperan remanentes pos-transición: el cierre del foramen oval deja la fosa oval, el conducto arterioso se convierte en ligamento arterioso y el conducto venoso se convierte en ligamento venoso.
Clasificación
- Adaptación circulatoria: Cierre funcional de foramen oval y conducto arterioso con reversión de presión sistémico-pulmonar.
- Línea basal de circulación fetal: Oxigenación placentaria con entrada por vena umbilical y bypass dependiente de cortocircuitos de hígado/pulmón antes del nacimiento.
- Perfil hemodinámico neonatal: La complacencia ventricular limitada y miocardio inmaduro reducen capacidad para aumentar volumen sistólico durante estrés.
- Adaptación respiratoria: Aclaramiento de líquido de vía aérea, expansión alveolar apoyada por surfactante e intercambio gaseoso efectivo.
- Patrones tempranos de distrés respiratorio: MAS, TTN, RDS y PPHN como diferenciales comunes de transición inmediata.
- Fases conductuales de transición: Primera reactividad, disminución de respuesta (alrededor de 30 minutos a 2 horas) y segunda reactividad (alrededor de 2 a 8 horas).
- Patrones de transición anormales: Cianosis persistente, distrés respiratorio prolongado, inestabilidad hemodinámica o conducta neurológica inusual.
Valoración de enfermería
Enfoque NCLEX
Las preguntas prioritarias evalúan reconocimiento de hallazgos esperados de transición temprana versus anormalidades persistentes que necesitan escalada.
- Monitorizar estado cardiopulmonar por taquipnea, quejido, retracciones, aleteo, cianosis persistente y tendencias de saturación de oxígeno.
- Valorar signos asociados con patología de cortocircuito persistente (soplo, taquicardia, hipoxia, cambios de perfusión).
- Seguir progresión esperada de saturación de oxígeno preductal durante primeros 10 minutos tras nacimiento (alrededor de 60 a 65 percent al minuto 1, 80 a 85 percent hacia 5 minutos y 85 a 95 percent hacia 10 minutos).
- En recién nacidos hasta alrededor de 6 meses, interpretar cambios de perfusión entendiendo que el gasto cardíaco depende predominantemente de la frecuencia cardíaca.
- Vigilar bradicardia como señal de alto riesgo porque la reserva limitada de volumen sistólico puede reducir rápidamente el gasto cardíaco.
- En posibles estados de choque, no depender solo de presión arterial porque la hipotensión suele ser un hallazgo tardío de descompensación en neonatos.
- Valorar estresores de glucosa, calcio, temperatura, oxigenación y equilibrio ácido-base porque hipoglucemia, hipocalcemia, hipoxia y acidosis pueden afectar contractilidad neonatal.
- Valorar conducta en fase de transición y preparación para alimentación durante primeras horas.
- Durante la fase de respuesta disminuida, los hallazgos esperados incluyen menor actividad con perfusión preservada y respuesta reducida a estímulos; la depresión prolongada es anormal.
- Durante la fase de segunda reactividad, anticipar breve retorno de alerta/señales de hambre y posible arcada/atragantamiento transitorio por moco mientras se aclaran secreciones de vía aérea.
- Identificar historia de riesgo (prematuridad, exposición a meconio, enfermedad/medicación materna, complicaciones del nacimiento).
- En sospecha de PDA, reconocer soplo continuo tipo maquinaria con taquicardia y pulsos saltones como señales de escalada.
- En sospecha de PFO, reconocer que muchos hallazgos neonatales son transitorios/benignos pero aun así requieren notificación al proveedor cuando se ausculta soplo.
- Tratar señales rojas persistentes de transición como urgentes: SpO2 por debajo de 90 percent después de la primera hora, apnea mayor de 20 segundos con bradicardia, palidez marcada, llenado capilar mayor de 3 segundos o esfuerzo respiratorio severo en curso.
Intervenciones de enfermería
- Apoyar vía aérea/ventilación con posicionamiento, succión y escalada a ventilación con presión positiva según indicación.
- Mantener termorregulación para reducir demanda metabólica durante adaptación respiratoria/circulatoria.
- En transición inestable, mantener monitorización continua de temperatura y conservar temperatura central en rango normotérmico (comúnmente alrededor de 36.5 C a 37.4 C).
- Usar oximetría de pulso y reevaluación seriada para guiar decisiones de oxígeno y reanimación.
- Cuando sea clínicamente factible, apoyar pinzamiento tardío del cordón por alrededor de 30 a 60 segundos para mejorar hemoglobina neonatal temprana y transición circulatoria.
- Evitar carga rápida de líquidos sin monitorización en neonatos porque ventrículos de baja complacencia son vulnerables a sobredistensión y patrones de falla cardíaca por sobrecarga hídrica.
- Escalar taquicardia persistente, bradicardia, perfusión débil o descenso de alimentación incluso cuando la presión arterial parezca dentro del rango por edad.
- Apoyar estabilidad metabólica (control de temperatura, glucosa y calcio) para reducir disfunción miocárdica secundaria durante transición.
- Reportar soplos persistentes o hallazgos de mala perfusión para evaluación del proveedor.
- Coordinar participación temprana del equipo neonatal para transición pretérmino o de alto riesgo.
Distrés persistente
Cianosis en curso, apnea, retracciones severas o mala perfusión después del periodo inicial de transición requieren evaluación avanzada inmediata.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| vitamin-k(vitamina K) | Fitonadiona | La profilaxis rutinaria reduce riesgo de sangrado por deficiencia de vitamina K temprano y tardío. |
| [oxygen-therapy] | Contexto de oxígeno suplementario | Usar objetivos de saturación y evitar hiperoxia innecesaria durante soporte de transición. |
Aplicación del juicio clínico
Escenario clínico
Un recién nacido pretérmino tardío presenta taquipnea persistente, aleteo nasal, tendencia de saturación baja y mala alimentación durante la primera hora de vida.
- Reconocer señales: Trabajo respiratorio sostenido y oxigenación subóptima más allá de variabilidad transicional esperada.
- Analizar señales: Falla de adaptación con posible vía de síndrome de distrés respiratorio.
- Priorizar hipótesis: La prioridad inmediata es soporte de oxigenación y ventilación mientras se identifica la causa.
- Generar soluciones: Posicionamiento de vía aérea, oxígeno guiado por oximetría de pulso, soporte térmico y escalada al equipo neonatal.
- Tomar acción: Implementar soporte protocolizado y reevaluación frecuente.
- Evaluar resultados: Mejora el trabajo respiratorio y la oxigenación o el lactante se transfiere para atención de mayor nivel.
Conceptos relacionados
- puntuación de Apgar - Instantánea rápida de efectividad de transición inmediatamente después del nacimiento.
- entorno térmico neutro - La estabilidad de termorregulación apoya adaptación cardiopulmonar.
- defectos cardíacos congénitos: patrones acianóticos y cianóticos - Defectos estructurales de circulación posnatal que alteran trayectoria de transición esperada.
- síndrome de distrés respiratorio agudo - Causa mayor de transición respiratoria fallida en recién nacidos pretérmino.
- recién nacido pretérmino - Patrón común de taquipnea temprana vinculado con aclaramiento tardío de líquido pulmonar.
- recién nacido pretérmino - Falla de adaptación severa con hipoxemia refractaria.
Autoevaluación
- ¿Qué cambios hemodinámicos cierran los cortocircuitos fetales después del nacimiento?
- ¿Qué hallazgos sugieren transición normal versus insuficiencia respiratoria en evolución?
- ¿Por qué la termorregulación afecta directamente una transición cardiopulmonar exitosa?