Entorno Térmico Neutro
Puntos clave
- Un entorno térmico neutro para recién nacidos se mantiene alrededor de 36.5 C a 37.0 C durante la transición.
- Los recién nacidos pierden calor por evaporación, convección, conducción y radiación.
- El estrés por frío puede desencadenar hipoglucemia, cambios respiratorios, irritabilidad y aumento de la demanda metabólica.
- El recalentamiento oportuno, la reevaluación y la escalada evitan la progresión a inestabilidad grave.
- Los umbrales de temperatura guían la acción: hipotermia leve/estrés por frío por debajo de 36.5 C (por encima de 35.5 C), moderada 32.0 a 34.9 C, grave por debajo de 32.0 C e hipertermia por encima de 37.5 C.
- Los flujos de trabajo de cadena de calor de diez pasos siguen siendo de alto rendimiento para prevenir pérdida de calor evitable, especialmente en entornos con recursos limitados.
Fisiopatología
Los recién nacidos tienen una relación superficie-masa alta, piel delgada, reservas limitadas de grasa parda y ausencia de una respuesta efectiva de escalofrío. Estos factores los hacen altamente vulnerables a la pérdida de calor ambiental durante el periodo inmediato posterior al nacimiento.
La temperatura ambiental en sala de parto y la evaporación del líquido del nacimiento pueden disminuir la temperatura neonatal en alrededor de 2 C durante los primeros 30 minutos si la prevención de pérdida de calor se retrasa.
Cuando la temperatura baja, el recién nacido aumenta el uso de oxígeno y glucosa por termogénesis sin escalofríos. El estrés por frío persistente puede agotar las reservas energéticas, empeorar el esfuerzo respiratorio y afectar la adaptación. El estrés por frío grave no corregido puede reducir el rendimiento del surfactante, empeorar el desajuste del flujo sanguíneo pulmonar y aumentar el riesgo de complicaciones serias.
Clasificación
- Pérdida de calor por evaporación: El líquido sobre la piel se convierte en vapor y elimina calor.
- Pérdida de calor por convección: El aire frío en movimiento elimina calor corporal.
- Pérdida de calor por conducción: El contacto directo con superficies frías extrae calor.
- Pérdida de calor por radiación: Objetos/paredes frías cercanas extraen calor sin contacto directo.
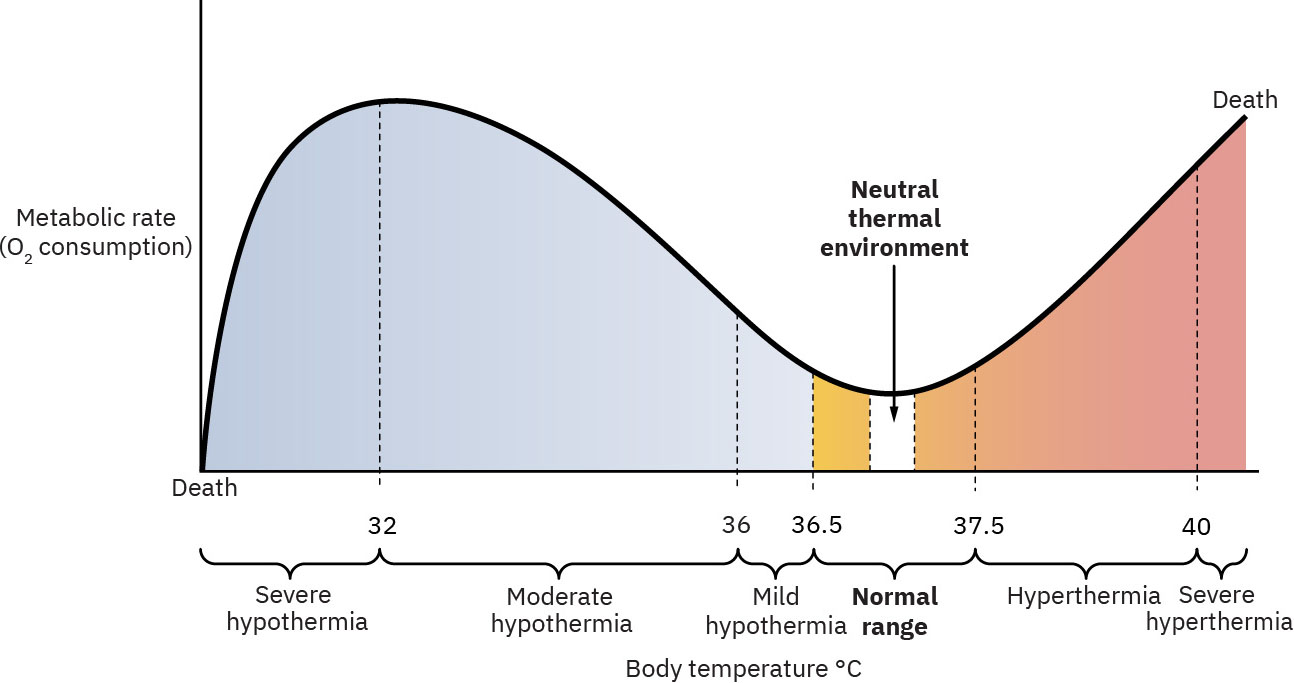 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
-
Gravedad de la hipotermia: Leve/estrés por frío (35.5 C a menos de 36.5 C), moderada (32.0 C a 34.9 C), grave (menos de 32.0 C).
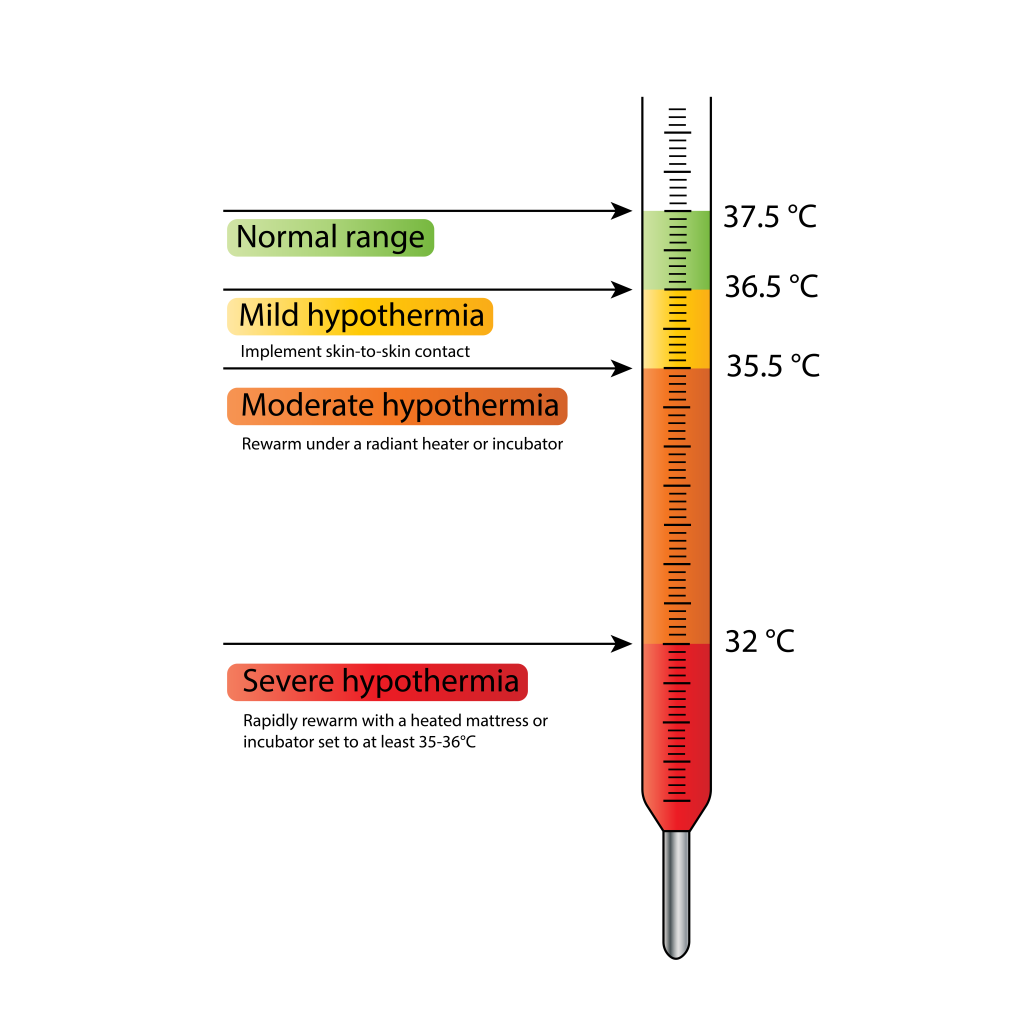 Illustration reference: OpenRN Nursing Health Promotion Ch.12.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.12.3. -
Estado de hipertermia: Temperatura por encima de 37.5 C, a menudo por sobrecalentamiento del entorno/ropa/ropa de cama.
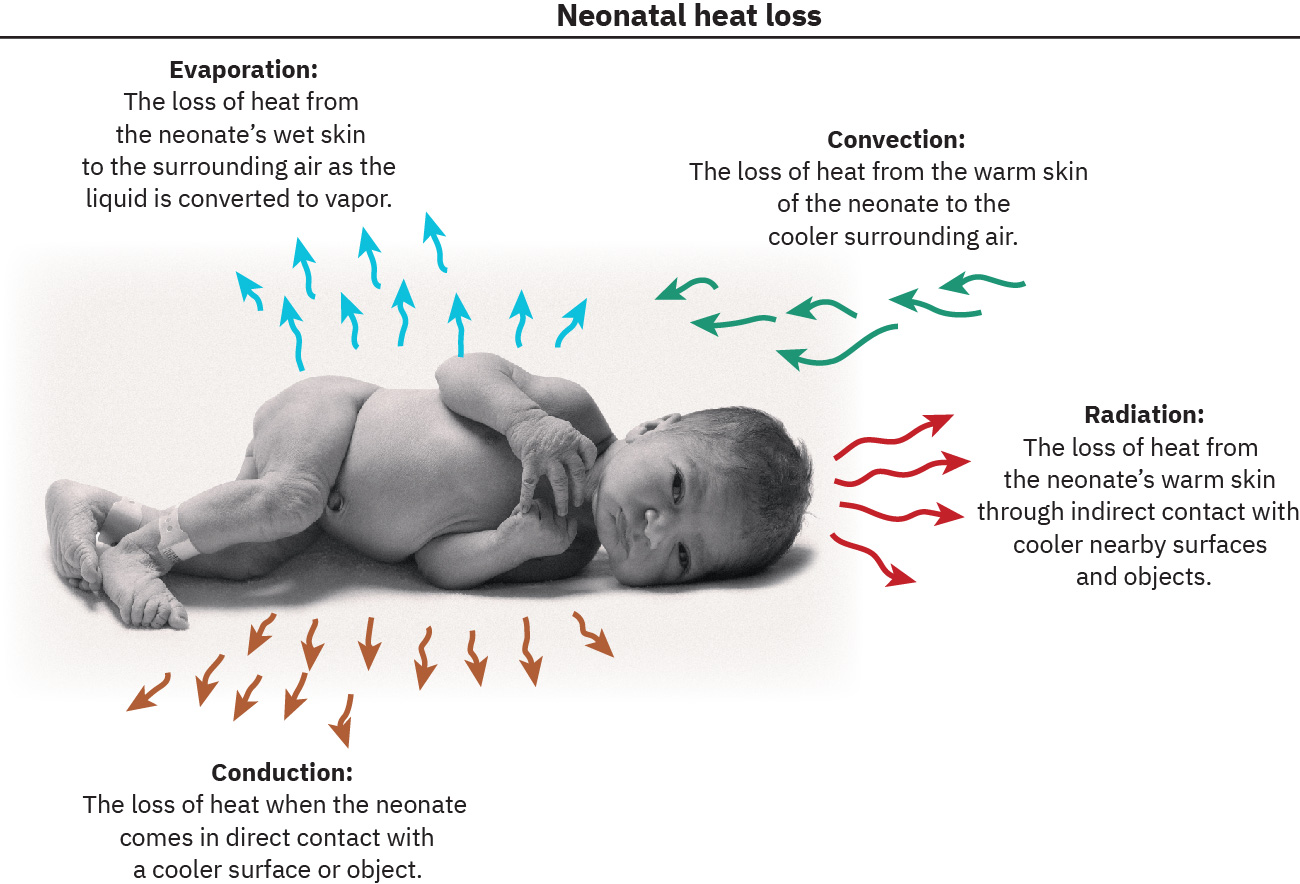 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Valoración de enfermería
Enfoque NCLEX
Los ítems prioritarios evalúan si la enfermera identifica señales tempranas sutiles de estrés por frío antes del deterioro grave.
- Monitorizar tendencias de temperatura axilar y frecuencia de episodios de inestabilidad.
- Valorar señales tempranas de estrés por frío: irritabilidad, patrón respiratorio alterado, temblores, mala alimentación.
- En hipotermia leve, valorar extremidades frías, llanto débil, baja actividad, mala alimentación y taquipnea/respiración laboriosa.
- En hipotermia moderada/grave, valorar bradicardia, disminución de profundidad/frecuencia respiratoria, empeoramiento de hipoglucemia y riesgo de acidosis.
- Verificar glucosa en sangre en lactantes en riesgo o sintomáticos porque hipotermia e hipoglucemia suelen coexistir.
- Valorar el entorno para exposiciones prevenibles de pérdida de calor (sábanas húmedas, corrientes de aire, superficies frías, ventanas cercanas).
- Valorar factores de riesgo de sobrecalentamiento (exceso de abrigo, sueño en prono, colecho, habitación caliente) porque la hipertermia puede aumentar el riesgo de SMSL.
- En transición temprana, correlacionar hallazgos térmicos con fases esperadas de reactividad; taquicardia persistente, apnea recurrente o bradicardia fija con hipotermia son anormales.
- Reevaluar la respuesta dentro de 30 minutos después de intervenciones térmicas.
Intervenciones de enfermería
- Secar al recién nacido de forma oportuna después del nacimiento/baño y colocar gorro, mantas calientes y cuidado piel con piel.
- Usar prevención de cadena de calor: secar de inmediato, reemplazar sábanas húmedas rápidamente, iniciar piel con piel y evitar corrientes de aire/flujo de ventilador.
- Alinear la estrategia de temperatura ambiental al contexto: muchos protocolos de cadena de calor apuntan a una temperatura de sala de parto de al menos 25 C (77 F), mientras que los objetivos ambientales en nursery para término/postérmino pueden ser menores según política local y monitorización.
- Mantener piel con piel inicial durante alrededor de 60 a 90 minutos cuando esté estable y continuarla como estrategia de recalentamiento de primera línea para hipotermia leve.
- Usar calentador radiante o incubadora cuando piel con piel no sea suficiente para restaurar normotermia.
- Para hipotermia moderada/grave, usar calentador radiante/incubadora alrededor de 35 a 36 C; si no hay calentador disponible, continuar piel con piel en una habitación de al menos 77 F.
- Apoyar alimentación temprana (pecho o fórmula) para aportar calorías para termogénesis.
- Retrasar el pesaje de rutina durante varias horas y retrasar el baño hasta establecer estabilidad térmica; muchos protocolos retrasan al menos 6 a 24 horas, con demora más prolongada cuando el riesgo de inestabilidad es alto.
- Mantener juntos a madre y recién nacido y asegurar transporte cálido entre áreas de atención.
- Seguir principios de cadena de calor durante transporte, manipulación y ambiente de la habitación.
- Minimizar exposición innecesaria y agrupar cuidados para reducir pérdida de calor repetida.
- Durante vías de recalentamiento activo, vigilar la temperatura con mayor frecuencia (por ejemplo cada hora en ventanas tempranas de alto riesgo) y reanudar la cadencia de rutina una vez estable.
- Escalar por temperatura baja persistente o dificultad respiratoria concurrente y cambios neurológicos.
Hipotermia persistente
Temperatura por debajo de 36.5 C después de alrededor de 30 minutos de recalentamiento activo, o cualquier hipotermia moderada/grave con compromiso cardiorrespiratorio, requiere notificación urgente al proveedor/UCI neonatal.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [intravenous-fluid-categories-tonicity-and-infusion-regulation] | Contexto de tratamiento de hipoglucemia en el punto de atención | Tratar glucosa baja de forma oportuna cuando el estrés por frío aumenta la demanda metabólica. |
| [oxygen-therapy] | Contexto de oxígeno suplementario | Puede ser necesario si el estrés por frío se acompaña de compromiso respiratorio. |
Aplicación del juicio clínico
Escenario clínico
Un recién nacido a las 3 horas de vida tiene temperatura axilar por debajo del objetivo, temblores y aleteo nasal leve después de manipulación prolongada sin cobertura.
- Reconocer señales: Inestabilidad térmica con signos tempranos de estrés metabólico/respiratorio.
- Analizar señales: Es probable que la pérdida de calor ambiental haya desencadenado estrés por frío con posible riesgo de hipoglucemia.
- Priorizar hipótesis: La prioridad inmediata es recalentamiento y estabilización metabólica.
- Generar soluciones: Iniciar acciones de cadena de calor, soporte con calentador radiante, verificación de glucosa y valoración focalizada repetida.
- Tomar acción: Implementar recalentamiento y notificar al proveedor si la inestabilidad persiste.
- Evaluar resultados: La temperatura se normaliza y los signos respiratorios/neurológicos mejoran.
Conceptos relacionados
- adaptación y transición fisiológicas - La estabilidad térmica es crítica para una adaptación neonatal exitosa.
- valoración física del recién nacido - Los hallazgos de signos vitales y comportamiento detectan progresión temprana de estrés por frío.
- cuidado de problemas comunes en el recién nacido - El estrés por frío aumenta el consumo de glucosa y el riesgo de hipoglucemia.
- puntuación de Apgar - La puntuación de transición inmediata suele vincularse con prioridades de termorregulación.
- cuidado de problemas comunes en el recién nacido - Los flujos de cuidado rutinario deben preservar la estabilidad térmica.
Autoevaluación
- ¿Cuáles son los cuatro mecanismos de pérdida de calor neonatal y una estrategia de prevención para cada uno?
- ¿Por qué el estrés por frío aumenta el riesgo de hipoglucemia?
- ¿Qué hallazgos indican que las intervenciones de enfermería independientes ya no son suficientes?