Reanimación del Recién Nacido
Puntos clave
- La prioridad primaria en la reanimación neonatal es establecer ventilación efectiva.
- El control de temperatura (meta 36.5 C a 37.5 C) está estrechamente vinculado a resultados respiratorios y metabólicos.
- La ventilación con presión positiva se inicia cuando la respiración espontánea está ausente o es inefectiva y la frecuencia cardíaca permanece baja.
- Las vías de escalada incluyen CPAP, intubación/ventilación mecánica y terapias avanzadas cuando la hipoxemia persiste.
- Alrededor de 10 por ciento de los recién nacidos necesitan algún apoyo de transición al nacer, mientras menos de 1 por ciento requiere reanimación extensa.
- Durante la valoración inicial del NRP, los lactantes de término, que respiran/lloran y tienen buen tono reciben cuidado de rutina sin succión rutinaria incluso con líquido teñido de meconio.
Fisiopatología
El compromiso cardíaco neonatal generalmente sigue a insuficiencia respiratoria, por lo que retrasar la ventilación empeora rápidamente la oxigenación y la perfusión. La insuflación pulmonar efectiva es la intervención pivotal que mejora la frecuencia cardíaca y estabiliza la transición.
La hipotermia aumenta el consumo de glucosa, el riesgo de acidosis y la inestabilidad respiratoria. Por tanto, la reanimación requiere apoyo respiratorio y protección térmica simultáneos.
Clasificación
- Transición inicial de apoyo: Secado, estimulación, posicionamiento/limpieza de vía aérea y soporte térmico.
- Apoyo ventilatorio básico: Ventilación con presión positiva y titulación de oxígeno.
- Apoyo respiratorio avanzado: CPAP, intubación, ventilación convencional o de alta frecuencia.
- Apoyo de nivel rescate: Óxido nítrico inhalado y ECMO para falla cardiopulmonar refractaria en lactantes elegibles.
- Tríada de valoración inicial (primeros 30 segundos): Estado de término, esfuerzo respiratorio/llanto y calidad del tono muscular para determinar cuidado rutinario versus secuencia de reanimación.
Valoración de enfermería
Enfoque NCLEX
Las preguntas prioritarias evalúan cuándo escalar de apoyo de transición rutinario a reanimación activa.
- Valorar esfuerzo respiratorio/llanto, tono y frecuencia cardíaca inmediatamente después del nacimiento.
- Usar triaje inicial de 3 preguntas en los primeros 30 segundos (gestación de término, respiración/llanto efectivos, buen tono/movimiento activo) para activar cuidados rutinarios o pasos de reanimación.
- Vigilar tendencia de saturación de oxígeno y trabajo respiratorio durante y después de las intervenciones.
- Monitorizar signos de hipoxemia persistente, bradicardia o fatiga respiratoria.
- Monitorizar estado térmico de forma continua y corregir hipotermia rápidamente.
- Reevaluar respuesta después de cada paso de intervención para guiar escalada/desescalada.
- En contexto de líquido teñido de meconio, evitar succión/intubación rutinaria en lactantes vigorosos; succionar solo cuando obstrucción visible o respiración inefectiva sugieran compromiso de vía aérea.
- Revisar causas perinatales de transición alterada (por ejemplo prolapso/compresión de cordón, desprendimiento de placenta, ruptura uterina, trabajo de parto prolongado, prematuridad, trastornos congénitos pulmonares/cardíacos, hernia diafragmática o riesgo de infección neonatal como neumonía por EGB).
- Incluir revisión de riesgo de reanimación: atención prenatal limitada, edad gestacional por debajo de 36 semanas o en/por encima de 41 semanas, gestación múltiple, parto operatorio o de emergencia, presentación anormal, anormalidad de frecuencia cardíaca fetal, infección y exposición materna a sustancias.
Intervenciones de enfermería
- Iniciar posicionamiento de vía aérea, secado, estimulación y calor sin demora.
- Seguir secuencia TABC para pasos iniciales (Temperatura, Vía aérea, Respiración, Circulación) durante los primeros 30 a 60 segundos.
- Antes del nacimiento, verificar configuración del calentador neonatal, precalentar temperatura objetivo y confirmar disponibilidad de oxígeno/succión con el equipo de respuesta neonatal.
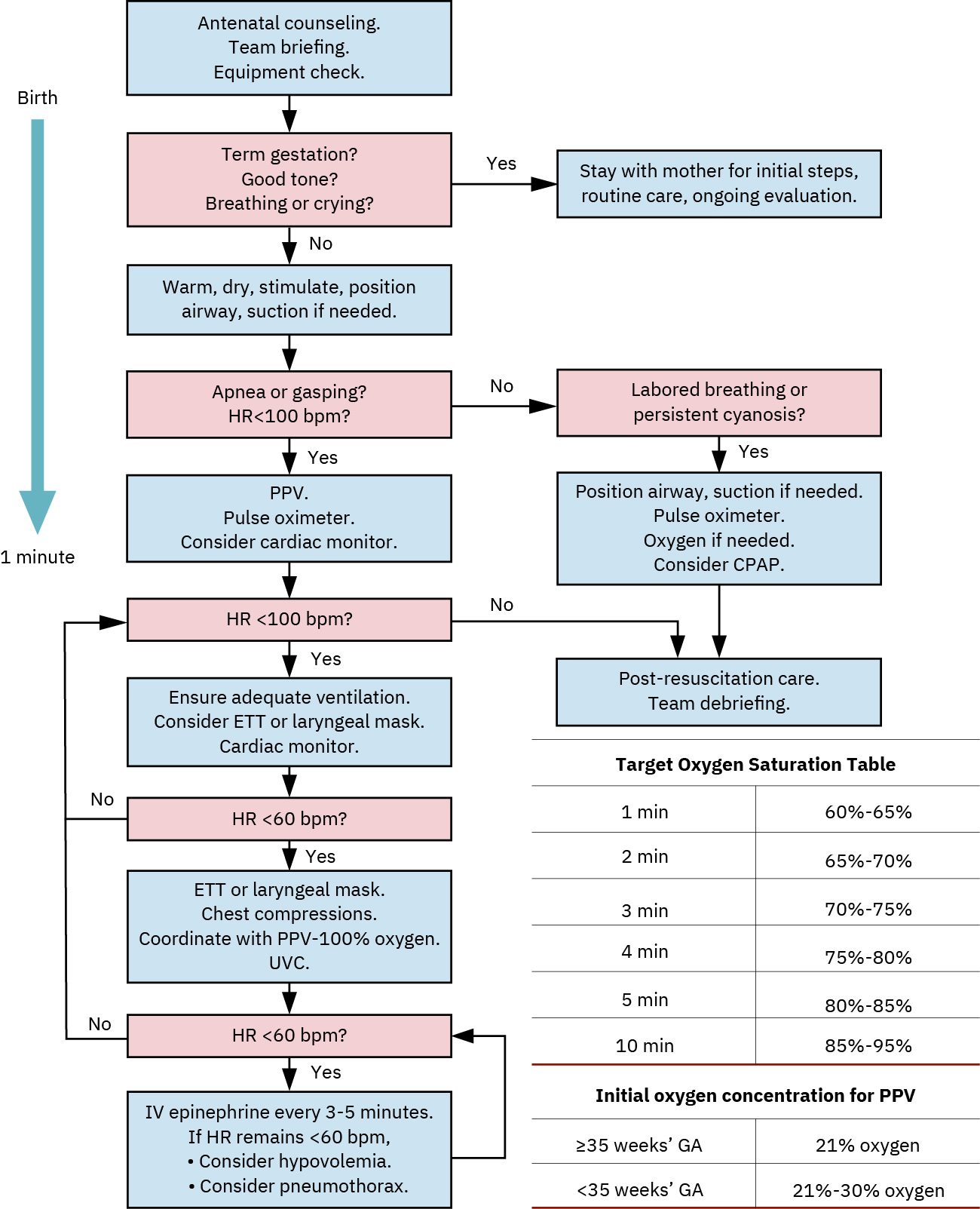 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
- Iniciar ventilación con presión positiva a la frecuencia del protocolo cuando esté indicado y monitorizar respuesta de frecuencia cardíaca.
- Para inicios de PPV, usar alrededor de 21% de oxígeno en lactantes de término y alrededor de 30% en pretérmino, con frecuencia ventilatoria de alrededor de 40 a 60 respiraciones/minuto.
- Titular oxígeno cuidadosamente a objetivos de saturación y evitar hiperoxia innecesaria.
- Usar administración de oxígeno humidificado y calentado con oximetría de pulso continua para reducir estrés por frío y monitorizar respuesta.
- Si la saturación de oxígeno permanece por debajo de 92 percent o PaO2 permanece por debajo de 60 mm Hg pese al apoyo inicial, escalar oxígeno suplementario según flujo de trabajo NRP.
- Si la frecuencia cardíaca permanece por debajo de 100 bpm después de alrededor de 30 segundos de PPV efectiva, reevaluar sello de mascarilla/posición de vía aérea/técnica y escalar oxígeno/apoyo avanzado según protocolo.
- Iniciar compresiones torácicas cuando la frecuencia cardíaca permanezca por debajo de 60 latidos por minuto después de pasos de ventilación efectivos.
- Usar técnica de dos pulgares envolventes para compresiones con relación compresión-ventilación de 3:1 (alrededor de 90 compresiones y 30 respiraciones por minuto).
- Preparar/asistir intubación y administración de surfactante cuando persista insuficiencia respiratoria.
- Al administrar surfactante, apoyar administración endotraqueal en alícuotas divididas después de estabilización cardiopulmonar y evitar succión rutinaria por alrededor de 1 hora salvo sospecha de obstrucción de vía aérea.
- Escalar a ventilación mecánica cuando persistan hipoxemia o hipercapnia, incluyendo casos con apnea/bradicardia, asfixia, sepsis, síndrome de aspiración de meconio o síndrome de distrés respiratorio.
- Considerar ventilación de alta frecuencia cuando esté disponible para administrar respiraciones de menor presión y reducir riesgo de barotrauma.
- Preparar y administrar epinefrina cuando la bradicardia persista pese a ventilación/compresiones según protocolo y conjunto de órdenes.
- En vías avanzadas de reanimación neonatal, anticipar dosificación de epinefrina alrededor de 0.01 a 0.03 mg/kg cuando la frecuencia cardíaca permanezca por debajo de 60 bpm pese a ventilación/compresiones efectivas.
- Si se sospecha choque o pérdida sanguínea, apoyar reanimación rápida con líquidos IV/hemoderivados según órdenes del equipo.
- Coordinar escalada multidisciplinaria para candidatura a óxido nítrico o ECMO en casos refractarios y reconocer que la anticoagulación en ECMO aumenta el riesgo de sangrado intracraneal y por lo general no se usa por debajo de 34 semanas de gestación.
- Después de una reanimación exitosa, continuar monitorización estrecha de HR/RR/SpO2, mantener normotermia (alrededor de 36.5 C a 37.5 C) y transferir a UCI neonatal cuando se necesite apoyo continuo.
Retraso de ventilación
El retraso en iniciar ventilación efectiva aumenta significativamente el riesgo de morbilidad severa y muerte en recién nacidos comprometidos.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [surfactants] | Contexto de beractante (Survanta) | Usado en pulmones con deficiencia de surfactante por vía endotraqueal; monitorizar desaturación, bradicardia, cambios de presión arterial y complicaciones graves como hemorragia pulmonar o CAP. |
| preterm-newborn(recién nacido pretérmino) (inhaled-nitric-oxide) | Contexto de iNO | Soporte de vasodilatación pulmonar para vías seleccionadas de hipoxemia severa/hipertensión pulmonar. |
| [oxygen-therapy] | Contexto de oxígeno suplementario | Administrar oxígeno humidificado/calentado con monitorización estrecha de saturación y titulación. |
| [epinephrine] | Contexto de medicación NRP | Reservar para bradicardia severa persistente después de ventilación/compresiones; verificar dosis/vía rápidamente. |
Aplicación del juicio clínico
Escenario clínico
Un recién nacido al minuto 1 permanece apneico con mal tono y frecuencia cardíaca por debajo de 100 bpm pese a estimulación y reposicionamiento de vía aérea.
- Reconocer señales: Apnea persistente y bradicardia indican transición espontánea fallida.
- Analizar señales: La falla ventilatoria es la causa primaria de inestabilidad continua.
- Priorizar hipótesis: La prioridad inmediata es ventilación efectiva y estabilización térmica.
- Generar soluciones: Iniciar PPV, aplicar monitorización, reevaluar frecuencia cardíaca y escalar apoyo respiratorio si la respuesta es inadecuada.
- Tomar acción: Implementar secuencia protocolizada de reanimación y llamar apoyo del equipo neonatal.
- Evaluar resultados: La frecuencia cardíaca aumenta y mejora el esfuerzo respiratorio, o se activa vía de apoyo avanzado.
Conceptos relacionados
- puntuación de Apgar - Guía la urgencia del apoyo de transición y la reevaluación repetida.
- adaptación y transición fisiológicas - La fisiología subyacente explica prioridades de reanimación.
- entorno térmico neutro - El manejo térmico es integral para una reanimación exitosa.
- recién nacido pretérmino - La prematuridad aumenta sustancialmente la necesidad de intervención respiratoria.
- complicaciones relacionadas con el nacimiento - El trauma del nacimiento puede precipitar necesidades inmediatas de reanimación.
Autoevaluación
- ¿Por qué se prioriza la ventilación sobre otras intervenciones en la mayoría de eventos de reanimación neonatal?
- ¿Qué hallazgos indican la necesidad de escalar de PPV a apoyo respiratorio avanzado?
- ¿Cómo empeora la hipotermia los resultados de reanimación en recién nacidos?