Valoracion y documentacion integral del dolor
Puntos clave
- Una escala de dolor 0-10 es una pregunta de tamizaje util, pero no es una valoracion completa del dolor.
- El dolor suele tratarse como dominio rutinario de signos vitales, lo que requiere valoracion repetida entre transiciones de cuidado e intervenciones.
- El cuidado efectivo del dolor inicia con valoracion basal multidimensional, no con tamizaje solo por puntaje.
- La recoleccion de datos subjetivos se estructura con PQRSTU y preguntas de seguimiento centradas en el paciente.
- Los datos objetivos (signos vitales, conducta, hallazgos de examen) son esenciales cuando el autorreporte es limitado.
- La documentacion y la reevaluacion temporizada determinan si las intervenciones cumplen metas de confort-funcion.
- El paciente debe seguir siendo participante activo al seleccionar metas realistas de confort-funcion y evaluar la respuesta.
Fisiopatologia
El dolor es subjetivo y se expresa de manera variable segun etapa del desarrollo, cognicion, cultura y contexto de enfermedad. Debido a que la expresion puede ser atenuada, exagerada o no verbal, la valoracion de enfermeria debe integrar reporte del paciente con indicios fisiologicos y conductuales observables.
Una valoracion inadecuada lleva a clasificacion incorrecta y tratamiento inefectivo, mientras datos basales completos apoyan una seleccion de intervencion dirigida y un escalamiento mas seguro. La reevaluacion cierra el ciclo clinico al demostrar respuesta o fracaso del tratamiento.
Clasificacion
- Corriente subjetiva: PQRSTU, OLDCARTES o COLDSPA con descriptores, historia de dolor y meta de confort-funcion.
- Corriente objetiva: Hallazgos fisicos, tendencias de signos vitales, indicios de conducta/postura/expresion facial.
- Corriente de seleccion de escala: Escala numerica, Wong-Baker FACES, McCaffrey Initial Pain Assessment Tool, FLACC, COMFORT Behavioral Scale, PAINAD, Behavioral Pain Scale (BPS) o CPOT segun edad y perfil de comunicacion.
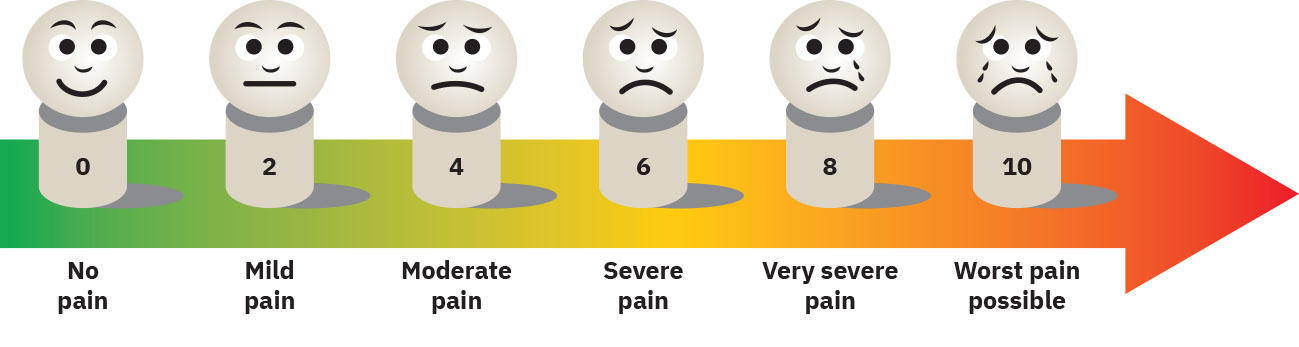 Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2. - Corriente de documentacion: Basal, intervencion, seguimiento y comparacion de resultados con la meta.
Valoracion de enfermeria
Enfoque NCLEX
Seleccione la herramienta de valoracion que el paciente pueda entender; un desajuste de herramienta puede producir puntajes de gravedad enganosos.
 Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
- Use PQRSTU para una linea basal subjetiva consistente: provocacion/paliacion, calidad, region, gravedad, tiempo/tratamiento, entendimiento.
- En vias postoperatorias, inicie la valoracion del dolor de inmediato al llegar a PACU y ancle tendencias tempranas a esta linea basal de tiempo de transferencia.
- Realice controles rutinarios de dolor durante cuidado basal, antes y despues de procedimientos, y siempre que el paciente reporte dolor.
- Use marcos estructurados alternativos (OLDCARTES o COLDSPA) cuando se ajusten mejor al flujo del entorno manteniendo profundidad de datos equivalente.
- Use mapeo de localizacion/diagramas corporales cuando esten disponibles y aclare si el dolor es localizado, irradiado o referido.
- Determine temprano el patron de duracion (agudo, cronico/persistente o exacerbacion intercurrente) porque esto cambia urgencia, respuesta fisiologica esperada y planificacion del tratamiento.
- Evalue el nivel de desarrollo por separado de la edad cronologica porque la capacidad de comunicacion y expresion del dolor puede no alinearse solo con la edad.
- Evalue modificadores psicosociales: sintomas del estado de animo, historia de trauma/PTSD, calidad de apoyo interpersonal y rechazo social percibido.
- Evalue cultura, restricciones socioeconomicas y barreras de acceso (por ejemplo costo de tratamiento, seguro, preocupaciones por seguridad laboral) que pueden suprimir reporte o retrasar cuidado.
- Aborde cultura con indagacion individualizada y no con supuestos; expectativas estereotipadas sobre dolor pueden llevar a subtratamiento.
- Evalue contexto de sexo asignado al nacer y genero sin estereotipos, y documente barreras para tratamiento equitativo cuando esten presentes.
- Seleccione escala de dolor segun edad, cognicion, idioma y capacidad de comunicacion.
- Trate el autorreporte de dolor del paciente como dato subjetivo valido; evite subestimar desde enfermeria solo por apariencia.
- Confirme que el paciente entiende la escala seleccionada antes de puntuar; si no entiende la escala numerica (por ejemplo por idioma, alfabetizacion, cognicion o sedacion), cambie a una escala visual u otra herramienta estructurada.
- Para barreras de idioma durante recuperacion postoperatoria aguda, use escalas visuales (por ejemplo FACES) con apoyo de interprete medico profesional para confirmar significado del puntaje y reducir riesgo de clasificacion incorrecta.
- Para Wong-Baker FACES, use explicacion apropiada para la edad (comunmente desde los 3 anos y en adultos que prefieren escalas visuales) e instruya al paciente a elegir la cara que coincide con su dolor; no seleccione una cara basandose solo en apariencia.
- Considere una herramienta inicial mas integral (por ejemplo McCaffrey) cuando la gravedad por si sola sea insuficiente y se necesite un mapeo mas amplio de impacto/causa/efecto.
- Use FLACC (Face, Legs, Activity, Cry, Consolability) para lactantes/ninos pequenos u otros pacientes que no pueden dar autorreporte verbal confiable.
- En valoracion neonatal, use NIPS para lactantes pretermino y de termino; use FLACC para lactantes desde aproximadamente 2 meses en adelante y para otros ninos no verbales.
- Use COMFORT Behavioral Scale en pacientes pediatricos con ventilacion mecanica cuando dolor/sedacion deban valorarse conductualmente.
- Use PAINAD (0-10) en demencia avanzada cuando el autorreporte no es confiable, siguiendo respiracion, vocalizacion, expresion facial, lenguaje corporal y consolabilidad.
- Use CPOT en adultos criticos no verbales/intubados cuando el autorreporte no sea posible, puntuando expresion facial, movimiento corporal, tension muscular y cumplimiento con ventilador/patron de vocalizacion.
- En dolor agudo, documente perfil de vocalizacion (por ejemplo llanto, gritos, gemidos, jadeo o grunidos) con tiempo y respuesta a intervencion.
- En lactantes y ninos pequenos, trate llanto e indicios vocales relacionados como datos primarios de expresion del dolor cuando los descriptores verbales son limitados.
- En ninos mayores, combine herramientas de autorreporte apropiadas por edad (por ejemplo Wong-Baker FACES) con indicios vocales observados como llanto o gritos.
- Para ninos pequenos y muchos preescolares, use munecos/mapas corporales para apoyar comunicacion de localizacion del dolor cuando la precision verbal es limitada.
- Para preescolares que interpretan el dolor como castigo, use tranquilizacion correctiva y explicaciones simples del desarrollo para reducir angustia y mejorar precision del reporte.
- Para adolescentes, incluya tiempo de valoracion privada lejos de pares/cuidadores cuando la presion social pueda suprimir divulgacion de dolor.
- En ninos con discapacidad, haga tendencia de cambios en estado de animo, actividad, contacto visual/atencion y conductas dirigidas a partes corporales como posibles indicadores de dolor.
- En lactantes, no suponga que todo llanto refleja dolor; reevalue despues de medidas de confort (por ejemplo envolver, alimentar, mecer) y escale evaluacion de dolor cuando el llanto persista.
- Para NIPS, use bandas de puntaje como apoyo rapido de gravedad (
0-1sin dolor,2leve,3-4moderado,5-7severo) mientras integra todo el contexto clinico. - Trate patrones referidos atipicos (por ejemplo dolor mandibular/brazo/hombro con sintomas autonomicos) como indicios prioritarios para escalamiento.
- Evalue indicios objetivos incluyendo signos vitales, proteccion, muecas, limitaciones de movilidad y anormalidades del examen.
- Incluya revision de piel/musculo/articulacion para edema, laceracion, cambio de color, sensibilidad, cambio de temperatura, cambio de marcha, limites de rango de movimiento y disminucion de fuerza como indicios de localizacion/agravacion.
- En pacientes con autorreporte limitado, use cambios de tendencia autonoma (estres simpatico versus estabilizacion parasimpatica) como un indicador de empeoramiento del dolor o respuesta al tratamiento.
- En pacientes no verbales o sedados, incluya indicios de dificultad respiratoria (por ejemplo aleteo nasal, respiracion ruidosa, uso de musculos accesorios) al evaluar estres fisiologico relacionado con dolor.
- En adultos mayores con deterioro cognitivo, incluya observaciones de dolor reportadas por cuidadores y patrones de comunicacion como datos de valoracion.
- Estructure la revision conductual en cinco dominios cuando sea posible: expresion facial, vocalizacion, movimiento, respuesta emocional (incluyendo afecto plano) y cambios en patron de interaccion.
- Reconozca que la presentacion conductual puede variar ampliamente (silencioso/retraido versus enojado/agitado) y puede no coincidir con autorreporte numerico, especialmente en dolor cronico.
- Evalue impacto funcional (sueno, ADL, actividad, trabajo, participacion social) y defina meta de confort-funcion alineada con prioridades del paciente (por ejemplo funcion para retorno al trabajo o confort en comidas familiares en enfermedad grave).
- Aclare la meta de confort-funcion como la tolerancia aceptable al dolor del paciente mientras mantiene funcion diaria; los umbrales de meta varian por paciente y deben guiar evaluacion del plan.
- Antes de administrar analgesicos o medicamentos musculoesqueleticos, verifique historia basal de alergias y respuestas adversas previas a medicamentos.
- Evalue patrones de expectativa/interpretacion (por ejemplo dolor severo anticipado, optimismo sensible a placebo o interpretacion catastrofica) porque pueden cambiar gravedad percibida y respuesta.
- Evalue historia de experiencia de dolor y conductas aprendidas de dolor (por ejemplo catastrofizacion modelada por familia, evitacion o reporte tardio) porque estos patrones pueden persistir y distorsionar valoracion actual.
- Evalue conductas de evitacion (no divulgar dolor, retirada de actividad, evaluacion tardia) que pueden enmascarar progresion o aumentar riesgo.
- Realice examen dirigido de areas dolorosas para sensibilidad, edema, cambio de color, cambio de temperatura, proteccion y limites de movilidad; integre indicios asociados como diaforesis, nausea, vomito o perdida de apetito.
- En pacientes quirurgicos, incluya revision de inflamacion o edema en incision/sitio quirurgico e identifique desencadenantes de movimiento/posicion que empeoren o alivien el dolor.
- Compare hallazgos de postura/marcha/ROM con la linea basal del paciente y expectativas del contexto de edad, porque puede haber hallazgos fisicos anormales con o sin dolor activo.
- Evite conclusiones por un solo indicio; corrobore postura, expresion facial, signos vitales, hallazgos de examen e historia de reporte antes de atribuir anormalidades al dolor.
- Use preguntas abiertas y valide respuestas inconsistentes con sondeo de seguimiento (por ejemplo puntaje numerico alto pero dolor descrito como actualmente tolerable en reposo).
- Evalue encuadre de expectativas (por ejemplo “nada ayudara” versus confianza en el plan) porque la expectativa puede amplificar o reducir la carga de dolor percibida.
- Tamice catastrofizacion, angustia y conductas de retirada que pueden empeorar discapacidad y adherencia.
- En dolor cronico debilitante con depresion o desesperanza severa, complete tamizaje de seguridad por suicidabilidad y escale segun protocolo.
- Considere contexto social al interpretar indicios porque pacientes pueden ocultar signos faciales o conductuales de dolor frente a clinicos, companeros de trabajo o familiares especificos.
- En ninos que se retraen del contacto en sitios dolorosos, evite palpacion forzada; use indicios visuales, descriptores del paciente/cuidador y diagnosticos adjuntos mientras planifica analgesia antes de valoracion provocativa cuando se requiera.
Intervenciones de enfermeria
- Documente el dolor reportado por el paciente en cita textual entre comillas cuando corresponda, identifique quien proporciono el reporte (paciente versus cuidador) e identifique con claridad escala usada y contexto.
- Documente la meta de confort-funcion definida por el paciente porque sirve como linea basal para evaluacion y revision del plan de tratamiento.
- Documente hallazgos objetivos que corroboren o contextualicen el reporte.
- Documente comunicacion/entregas relevantes del equipo vinculadas a hallazgos de dolor y actualizaciones del plan.
- Documente toda intervencion farmacologica y no farmacologica con tiempo y razon.
- Realice y documente reevaluacion oportuna para determinar si se alcanzo la meta de confort-funcion.
- Para analgesicos, use puntos de referencia de reevaluacion segun via y tiempo por politica (comunmente aproximadamente 15-30 minutos despues de dosis IV y dentro de aproximadamente 60 minutos despues de dosis oral), luego documente respuesta y plan de siguiente paso.
- Si el dolor actual excede la meta de confort-funcion documentada, intervenga y complete reevaluacion de seguimiento dentro de 1 hora, luego documente respuesta y plan de siguiente paso.
Riesgo de seguridad en documentacion
La documentacion de dolor tardia o incompleta puede causar dosificacion duplicada, subtratamiento y traspasos inseguros.
Farmacologia
El tiempo de reevaluacion debe reflejar via y comienzo de efecto esperado (por ejemplo IV versus oral). La documentacion del efecto del medicamento debe incluir eficacia y vigilancia de efectos adversos, no solo puntaje de dolor.
Aplicacion del juicio clinico
Escenario clinico
Un paciente reporta dolor 8/10 despues de la intervencion, pero parece mas calmado y tiene mejor movilidad.
- Reconocer indicios: Puntaje alto persistente con mejora funcional parcial.
- Analizar indicios: La carga de dolor sigue por encima de la meta pese a cierta respuesta.
- Priorizar hipotesis: El esquema actual es insuficiente para la funcion objetivo.
- Generar soluciones: Reevaluar causa/tipo, optimizar plan multimodal y escalar si se requiere.
- Tomar accion: Actualizar plan de cuidado y documentar claramente todas las corrientes de datos.
- Evaluar resultados: Tendencia hacia la meta de confort-funcion definida por el paciente.
Conceptos relacionados
- via del dolor, control de compuerta y clasificacion - Base mecanistica y de clasificacion para la logica de valoracion.
- respuestas fisiologicas, conductuales y afectivas al dolor - Apoyo para interpretacion de indicios objetivos y afectivos.
- manejo del dolor - Convierte resultados de valoracion en estrategia de tratamiento.
- valoracion de enfermeria y planes de cuidado - Alineacion general del proceso para cuidado guiado por reevaluacion.
- valoracion de alfabetizacion en salud y educacion en lenguaje simple - Mejora comprension de escalas y metas compartidas.
Autoevaluacion
- Por que una escala numerica sola puede ser insegura en presentaciones complejas de dolor?
- Que elementos de documentacion son requeridos despues de una intervencion de dolor?
- Como mejora la meta de confort-funcion el manejo individualizado del dolor?