外周静脉通路
关键要点
- 从上肢静脉系统性评估开始,选择满足输注目标且风险最低的部位。
- 导管针规与装置类型需匹配治疗需求、血管大小与生命周期因素。
- 针规选择对流速至关重要:针规号越小,导管越粗,潜在流速越高。
- 可行时优先非优势侧上肢直而有弹性的静脉段,避免掌侧腕静脉等高风险部位。
- 使用透明敷料与固定装置以保持部位可视并降低脱出风险。
- 高频监测局部与全身并发症,出现异常时立即干预。
设备
- 外周静脉导管(常见 14-24 号;成人常用 18-20 号,衰弱老年患者/儿科常用 22-24 号)
- 延长管或盐水封管设置(取决于持续或间歇输注)
- 止血带或血压袖带(短时扩张静脉使用)
- 消毒用品、敷料与固定装置(StatLock 固定贴、人字胶带、手臂夹板/包扎)
流程步骤
- 核实有效开立者医嘱包含溶液/药物类型、总量、输注速率、持续时间及医嘱日期/时间;完成输注前主观风险复核(用药/乳胶过敏史、CHF/CKD 液体负荷风险、输注期间当前 IV 部位不适),并在准备/发药及床旁给药前再次执行给药权利核对。
- 自手背向上进行视诊与触诊静脉评估,包括常见上肢目标(手背静脉网、肘正中静脉、头静脉副支及适用时前臂正中静脉);优先远端以保留近端选项,选择直且有弹性的静脉段(约 1/4 至 1/2 inch),并避开分叉、急弯及静脉瓣密集段。
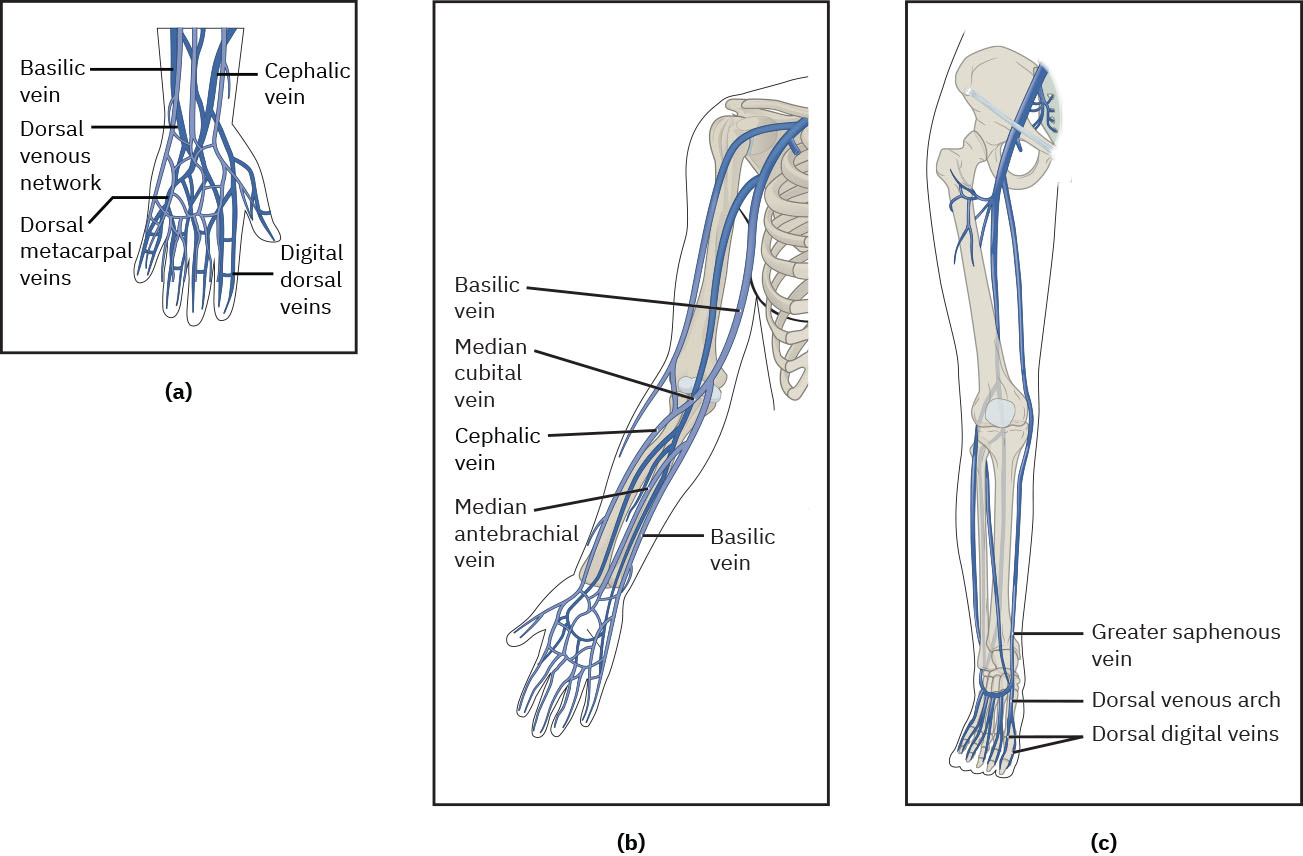 Illustration reference: OpenStax Clinical Nursing Skills Ch.13.
Illustration reference: OpenStax Clinical Nursing Skills Ch.13. - 避免高风险部位及受限肢体(掌侧腕静脉、乳房切除/保乳术或淋巴结清扫同侧、AV 瘘侧上肢、淋巴水肿、DVT、骨折、挛缩、广泛瘢痕、石膏固定/活动受限肢体、如瘫痪/卒中等主要感觉缺失、肢体水肿、遮挡评估的重度纹身或肢体警示标识)。
- 对预计多日持续输注,尽量避开屈曲或高运动部位(如肘前、腕部、手部),以减少阻塞、不适与重复失败。
- 若静脉难以显露,使用短时扩张策略(止血带并确认远端脉搏、短时血压袖带充气、加温约 3-5 分钟、肢体下垂位,以及可用时静脉显像辅助设备)。
- 按通路用途选择导管尺寸与类型:需快速补液或血制品时选较低针规的大口径导管;脆弱血管或儿科选较小口径。
 Illustration reference: OpenRN Nursing Advanced Skills Ch.1.3.
Illustration reference: OpenRN Nursing Advanced Skills Ch.1.3. - 对发疱性/刺激性输注液,优先选择较大且健康静脉(若使用外周通路,常为更近端/肘前位),并重新评估中心静脉通路是否更安全。
- 对需非常快速输注场景(如围术期/重症),在血管条件与临床目标支持下考虑 16-18 号等更大口径选项。
- 核实装置与医嘱操作兼容(如造影输注可能需要特定导管/端口规格)。
- 按机构无菌流程准备并置管;绝不绕过安全锁针机制;每次尝试后立即处置锐器,并核对锐器数量(带入/开启/处置)确保无针具遗留环境。
- 准备主输液管路时,保持穿刺针/接口无菌,预置夹子,刺入输液袋,将滴斗液面充至约一半,并完全预充管路(包括存在接口时的倒置/预充),直至无可见气泡;按政策标注液袋/管路日期和时间。
- 连接输液管前,复评部位是否刺激/渗漏,对导管帽进行有力擦拭并待干(如初次擦拭约 15 秒),按政策以 3-5 mL 不含防腐剂生理盐水采用停-推技术评估通畅;遇阻力不得强冲。
- 再次接入前对导管帽重新消毒(如按政策至少约 5 秒),无菌连接管路,打开夹子,设置医嘱泵速或重力滴速,流动开始后复评部位,再固定管路以减少牵拉/脱出。
- 若为盐水封管,按政策在非使用时冲管并夹闭;继续计划性复评与维护(部位检查、敷料更换、输注液体出入量记录及并发症升级处置)。
持续管理
- 住院场景下至少每 4 小时进行一次部位监测;发疱性输注提高频次;高风险人群采用更高频检查(如重症/镇静/认知受损患者每 1-2 小时,新生儿/儿科约每小时)。
- 在每班开始/结束、输液泵报警时、静脉给药前,以及患者报告部位疼痛/压痛/不适时复评 IV 状态。
- 教育门诊/居家患者或照护者每清醒 4 小时评估一次部位并立即上报异常。
- 每日复评装置适配性;若 IV 治疗预计超过约 6 天,按政策/开立者评估转换至中长导管或 CVAD。
- 当无并发症且政策支持时,采用临床指征更换导管,而非固定 72-96 小时轮换。
- 按政策更换溶液袋,且一般在开封/开始后约 24 小时内更换;若无日期、过期、浑浊、有沉淀或需启用新配制液,应立即更换。
- 识别维持管路通畅速率医嘱(TKO/KVO,常见 10-20 mL/hr),而非完整补液治疗。
- 非持续输注时按常规时程冲洗盐水封管(常每 8-12 小时),使用医嘱生理盐水量维持通畅。
- 典型外周盐水封管冲洗量按政策/医嘱常约 3-5 mL;遇阻力绝不强冲。
- 用于非血液/非脂质输注的主/次级持续给药管路按政策更换(常每 96 小时,最长至 7 天);已分离的次级管路常每 24 小时更换。
- 按敷料类型更换外周敷料(常见纱布约每 2 天、透明敷料约每 7 天);若污染、松脱、潮湿、出血、渗液或覆盖受损皮肤应立即更换。
- 若怀疑污染或系统完整性受损,立即更换管路,并按政策标注启用/更换日期。
- 日常清洁与活动中保护部位(避免浸泡/盆浴,淋浴时覆盖部位,避免紧束衣物,并在对侧手臂测量血压)。
生命周期注意事项
- 儿科与新生儿通路规划可能需年龄特异部位与支持;新生儿通路可包括手、足或头皮静脉(如额部/枕部/浅颞/耳后),但应由受过相应训练的临床人员操作。
- 在儿科尝试下肢 IV 通路前应确认开立者指导。
- 通过固定辅助、局麻外用选择、发育阶段适配的分散注意策略及清晰照护者角色指导,提升儿科成功率与舒适度。
- 对计划性非急诊儿科静脉穿刺/置管,按医嘱在完整皮肤涂利多卡因-普鲁卡因外用乳膏并戴手套及封闭覆盖;穿刺前去除,并在感觉恢复前保护麻木部位免受冷热或损伤。
- 对正在输注的儿童,增加管路/部位保护(如按指征包扎或夹板),保持敷料干燥,并每小时监测通畅及液体负荷线索。
- 若使用关节固定,应保证部位/路径可视,避免循环受压或压伤,定期解除以检查循环/活动度;对早产儿或免疫受损儿童避免使用木制压舌板,因存在真菌感染风险。
- 置入前进行年龄适配解释,可用时纳入照护者支持,并使用舒适措施(如毯子/玩具)降低儿科操作焦虑。
- 在衰弱老年患者(尤其激素暴露后脆弱血管)中,可考虑降低止血带压力/使用并采用更浅进针角度针对更浅静脉。
- 对接受 IV 补液的老年患者,加强液体过负荷体征监测(如血压/呼吸频率升高、氧饱和度下降、水肿、湿啰音、心衰模式加重),在静脉脆弱时考虑更慢速率。
常见错误
- 同一临床人员重复尝试超过两次置管会增加疼痛、延误治疗并减少未来通路选项。
- 固定不足或复评不频繁会增加渗漏、脱出与可预防不良事件风险。
- 非无菌污染后继续使用 IV 用品会增加可预防感染风险;应立即更换导管或管路。