血管通路装置选择与中心静脉导管安全
关键要点
- 装置选择应匹配治疗时长、溶液性质、静脉条件与患者状态。
- PIVC 适用于短期治疗,而中线和中心通路支持更长疗程或更高风险治疗。
- CVC 类型(PICC、隧道式、非隧道式、植入式 port)各有不同适应证和风险特征。
- 置入规划应纳入患者特异的静脉保留需求(如终末期肾病)及不同部位的预期并发症风险。
- 中心导管感染预防与位置核验流程是降低严重伤害的关键。
病理生理
血管通路意味着将异物装置引入血流通道。机械创伤、化学刺激和微生物进入可导致局部与全身并发症。当装置类型与治疗强度或时长不匹配时,风险会增加。
中心通路可改善发疱性药物、高渗溶液(包括高张液和全肠外营养)及长期治疗的给药,但若未遵循置入与维护标准,会增加血流感染和血栓风险。
分类
- 外周静脉导管(PIVC):适用于多种液体和药物的短期外周通路;常为单腔,长度常约 3/4 到 1 英寸。
- 中线导管(Midline):更长的外周选项(数天至数周,常见 14 天或更久),常在超声引导下置入(常见 16-18G),尖端位于上臂腋静脉附近血管;不属于中心静脉导管。
- 中心静脉导管(CVC):用于高风险输注液、血流动力学监测及长期治疗的中心通路。
- 常见 CVC 形式:PICC、隧道式导管、非隧道式导管、植入式 port。
- 隧道式 CVC 特征:外露段经皮下隧道并带袖套(如 Hickman/Permacath),常用于数月至数年的长期治疗,如化疗、长期抗生素或血液透析。
- 非隧道式 CVC 特征:用于紧急复苏/给药或急需 CVP 监测的快速临时中心通路;因无隧道与袖套,感染/脱管风险更高。
- 植入式 port 特征:全皮下储液囊(按需以 Huber/无损针穿刺),适合间歇性长期治疗,如化疗、长期抗生素、频繁采血或放疗;未穿刺时外部感染暴露较低,但可能存在穿刺不适和局部瘢痕。
- 多腔 CVC 常见腔道分工:近端或中间腔常用于药物/液体和肠外营养,较大远端腔常按政策优先用于输血、采血和 CVP 监测。
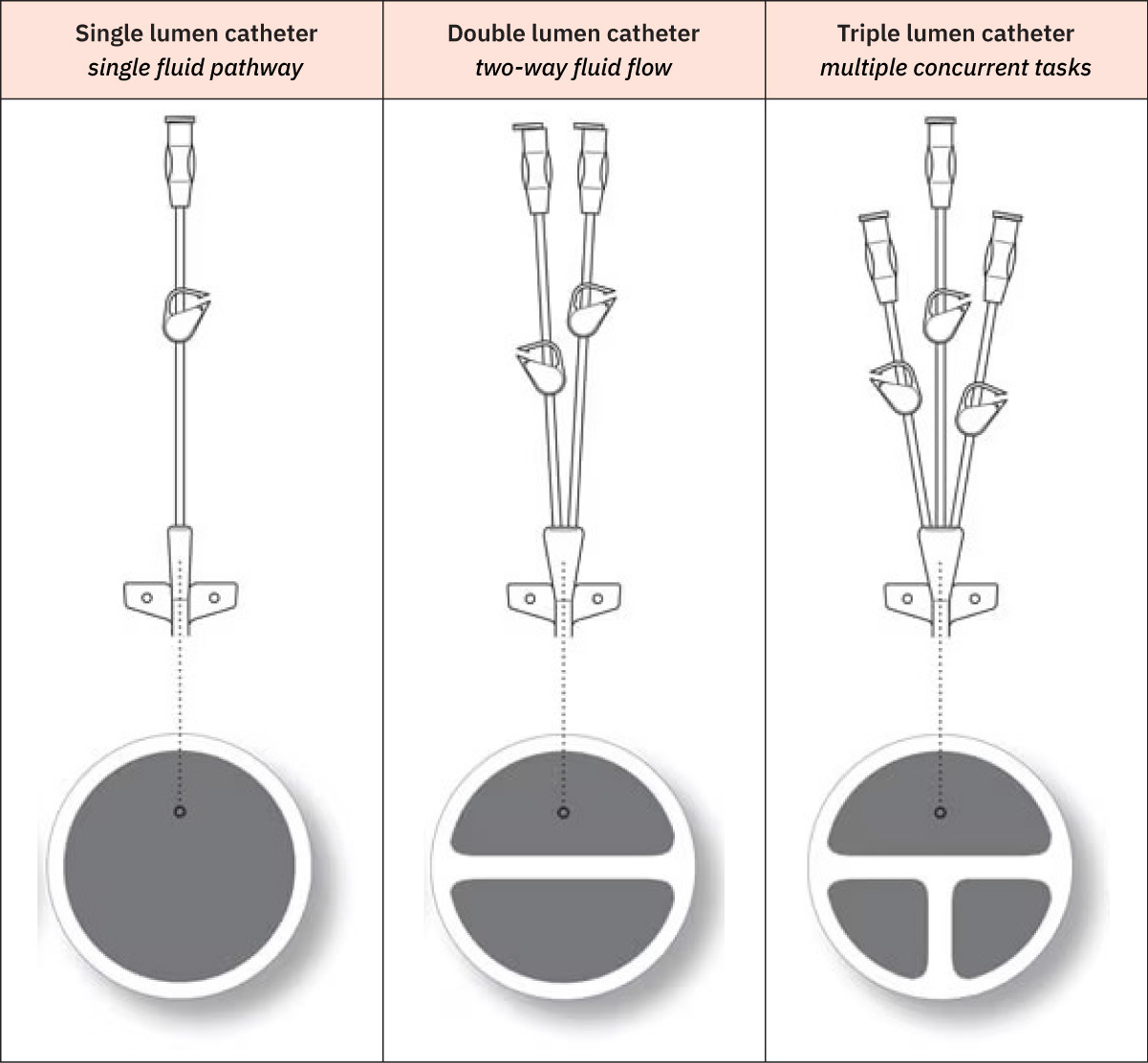 Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
护理评估
NCLEX 重点
优先将治疗需求匹配到最安全可行的通路,然后持续监测导管完整性与感染线索。
- 复核治疗计划:预期时长、输注速度、发疱风险、渗透压及多腔需求。
- 评估静脉条件、既往通路史、对活动影响及肢体限制。
- 对中线规划,核实拟用输注液适合外周深部输注(如按政策避免 TPN 及其他高组织损伤风险溶液)。
- 置入前识别肢体限制(如 limb-alert、乳房手术侧、AV 瘘、淋巴水肿、DVT、骨折或严重挛缩/瘢痕)。
- 评估静脉保留优先级(如终末期肾病透析瘘规划),这类情况可能使 PICC 不再是最佳选择。
- 确认置入部位适配性及必要时的导管位置核验(如置入中透视,或未透视时术后胸片)。
- 急性照护中至少每班复评一次(并按病情/政策加密):置入点及邻近颈/胸/肢体皮肤、敷料完整性、导管功能,以及渗漏、静脉炎、血栓或感染早期体征。
- 对隧道式导管,纳入隧道区域疼痛、肿胀、渗液和红斑检查。
- 对外露隧道导管,强化洗澡时保持部位干燥,并评估出口及隧道相关区域固定完整性。
- 将导管外露长度与基线趋势比较,并每班监测 PICC 侧上臂周径;在肘窝上约 10 cm 处测量,增加约 3 cm 可提示水肿并可能合并 DVT。
- 确认所有输注液/药物标签完整,并核实 Luer-lock 接头持续牢固,以降低污染、渗漏和空气进入风险。
护理干预
- 当治疗特征超出外周安全范围时,从 PIV 升级到中线或中心通路。
- 当静脉治疗预计超过约 6 天时,重新评估通路策略并考虑中长期装置。
- 对需快速外周输注者,在临床合适时优先评估上臂较大静脉(头静脉、贵要静脉、肱静脉)而非手部小静脉。
- 外周与中心装置在条件允许时使用超声引导置入,以提高首针成功率并减少并发症。
- 确保中心导管置入由具备相应资质的人员执行;非置入护士负责无菌准备与操作协助。
- 按装置/政策使用工程化固定(缝合或无缝)以减少脱管、血管损伤和治疗延迟。
- 采用无菌置入/维护流程和标准化导管接口消毒。
- 执行装置特异的冲管、管路更换与敷料更换流程。
- 对疑似 CLABSI、导管相关血栓或外渗及时报告并干预。
- 识别中心导管置入/维护特异风险,包括气胸、意外脱管伴出血风险和空气栓塞。
- 减少不必要的 CVAD 开放/操作次数,降低污染机会。
- 按政策对无针接头进行充分摩擦消毒(通常至少 15 秒,最长约 60 秒;包含顶部和侧面),或使用批准的抗菌保护帽。
- 疑导管阻塞时,评估回血与输注阻力;切勿顶压冲管,检查扭折,并在升级前尝试体位策略(抬臂、咳嗽/深呼吸、改变体位)。
- 为降低导管断裂风险,冲管使用 10 mL 注射器,避免锐器接近管路;若发现断裂,等待修复/更换期间在置入点附近用无菌纱布夹闭。
- 按政策在尖端核验后、输注前后及采血前后冲管;多腔装置采血后可考虑各腔冲管以减少血液返流。
- 对未使用导管,按政策执行维护性冲/封管计划(未使用 CVAD 常约每 7 天维护一次;植入式 port 常约每 4 周维护,一些政策为 4-6 周)。
- 采用脉冲式冲管和与腔容积匹配的冲管量(常约为腔容积 2 倍),冲管前尝试回血确认通畅。
- 按接头类型执行夹管顺序(负压型、正压型或中性无针接头)以降低返流风险。
- IVAD 穿刺时,用氯己定消毒皮肤并待干;使用无损针;计算机断层扫描(CT)造影前核实 port 是否可高压注射,若状态不明按不可高压处理。
- IVAD 穿刺前,确认尖端定位文件,核对患者对消毒剂/麻醉剂/溶液过敏史,评估覆盖皮肤与装置旋转情况,并选择可满足治疗需求的最小规格无损针。
- 对正在使用的植入式 port,按政策/厂家建议执行冲管和换针频率(例如指征下至少每日冲管,约每 7 天重新穿刺/更换针)。
- 采用无菌区域技术先预充延长管/接头,再垂直穿刺隔膜至到位,确认回血与低阻力冲管后固定,同时保持穿刺点可视。
- 追踪并记录导管外露长度以识别脱出/移位;对外移导管不得再推进;若完全脱出,覆盖伤口、直接加压并启动快速响应支持。
- 通过保持接头闭合和夹管到位预防空气栓塞;若怀疑发生,立即阻断空气继续进入、呼叫快速反应、给予高流量氧并按政策采取左侧头低位。
- 如怀疑置管错误或置入相关气胸,立即停止输注并升级进行影像/医师处置。
- PICC 特异保护:避免在 PICC 侧进行静脉穿刺/外周留置/测血压,保持敷料干燥,避免过紧弹性包扎以降低血栓/静脉炎风险。
- PICC 护理中强化“保持干燥”沐浴注意事项,并按政策执行使用前后及维护性冲管以维持通畅。
- 隧道式 CVC 护理按政策在使用前后及维护时冲管;多腔装置需确认腔道特异的使用分工。
- 对居家/门诊患者及照护者进行部位评估教学(检查频率、警示体征、何时通知医师)。
- 每日复评 CVAD 是否仍有必要,无指征时及时升级移除。
- 对紧急置入的非隧道 CVC,一旦有稳定替代通路,应尽早规划更换/移除(按政策/指南常约 48 小时内)。
- 在持续输注治疗中,追踪心肺状态、出入量、每日体重和相关化验,以早期发现并发症。
- 出院携带 IVAD/CVAD 前,确认患者/照护者装置管理能力,并按需协调居家护理随访和物资(敷料、冲管液、管路)。
- 对 IVAD 穿刺事件,记录针号/长度、穿刺次数、冲管类型/剂量、通畅与回血情况、耐受性、教学内容及任何意外结局/干预。
装置-治疗不匹配风险
对发疱性或长期高风险输注使用不足级别通路,会增加组织损伤与感染风险。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| [vesicants] | 万古霉素(Vancomycin)、多巴胺(dopamine)、苯妥英(phenytoin) | 有指征时优先较大或中心通路;密切监测组织损伤线索。 |
| [antibiotics] | 广谱静脉抗生素 | 长疗程可能需要耐久通路并严格执行导管感染预防。 |
临床判断应用
临床情景
一位静脉条件脆弱的患者需要两周静脉抗生素并间歇使用发疱性药物。
- 识别线索:计划长期治疗且外周通路反复失败。
- 分析线索:继续反复 PIV 尝试会增加创伤并导致治疗中断。
- 确定优先假设:需升级装置以降低并发症并保证治疗可靠性。
- 生成解决方案:基于药物特征与疗程协作选择中线或中心通路。
- 采取行动:落实导管护理组合措施并监测早期并发症。
- 评估结局:输注可靠进行,通路相关事件减少。
相关概念
- 外周静脉通路 - 初始外周通路原则与部位选择。
- 静脉置入与拔除 - 实操流程与安全核查。
- 外周静脉治疗并发症 - 局部/全身并发症线索与升级处理。
- 导管相关血流感染 - 血流感染预防与应对重点。
- 渗漏与外渗 - 组织损伤识别与立即干预路径。
自我检查
- 哪些因素应触发从外周通路升级到中心通路?
- 为什么中线不适用于某些高风险输注液?
- 哪些每日检查最能有效降低中心导管并发症风险?