脑膜炎优先照护与颅内压风险
要点
- 脑膜炎是脑膜的炎症性感染,可迅速危及生命。
- 常见细菌病因包括 Streptococcus pneumoniae 与 Neisseria meningitidis,而病毒性病因常呈自限性。
- 细菌性脑膜炎球菌脑膜炎为医疗急症;未治疗死亡率可接近 50%,即使治疗后仍可出现严重结局。
- 优先风险包括颅内压增高(ICP)、神经损伤、癫痫发作与脑疝。
- 早期抗生素、糖皮质激素、神经监测与传播防护是核心护理优先项。
- 高严重度进展可包括脑损伤及听力/视力丧失,需尽早升级与随访规划。
病理生理
脑膜炎是累及脑和脊髓周围膜层的感染性炎症过程。感染可由其他部位经血行播散,也可在局部感染、创伤或有创操作后经直接传播发生。
脑膜由软脑膜、蛛网膜与硬脑膜组成。上述间隙或邻近区域的炎症,尤其是蛛网膜下腔 CSF 循环区域的炎症,会导致水肿、疼痛与神经功能受损。
细菌、病毒、真菌与寄生虫病原均可触发脑膜炎症。部分药物诱发或自身免疫背景下也可出现非感染性脑膜炎路径。由于炎症位于中枢神经组织附近,水肿与 ICP 升高可快速发生并造成严重神经损害。
分类
- 细菌性脑膜炎:高急性严重度感染,恶化风险快,需紧急广谱抗感染治疗。
- 病毒性脑膜炎:通常较轻,神经效应多为暂时性,炎症缓解后可恢复。
- 脑膜炎球菌性脑膜炎:高度传染的细菌型,需立即急救响应与公共卫生防控。
风险因素
- 儿童与青少年鼻咽部定植风险更高。
- 近期呼吸道或 ENT 感染(例如 中耳炎、鼻窦疾病、乳突炎或牙脓肿)可播散至脑膜间隙。
- 免疫抑制(例如化疗、长期激素暴露、免疫抑制治疗或 HIV 背景)。
- 新生儿来自母体 B 族链球菌定植/感染的暴露风险。
- 密集群居环境(例如校园或军营住房)中的脑膜炎球菌传播情境。
- 男性与密闭群居环境在易暴发人群中风险更高。
- 颅骨骨折或神经外科屏障破坏可增加病原体进入风险。
- 前往高流行地区旅行的部分暴发情境。
护理评估
NCLEX 重点
在启动隔离与升级处理的同时,优先识别神经恶化与 ICP 相关发现。
- 评估经典发现:剧烈头痛、颈项强直、高热、急性意识混乱、畏光、畏声、恶心或呕吐以及瘀点。
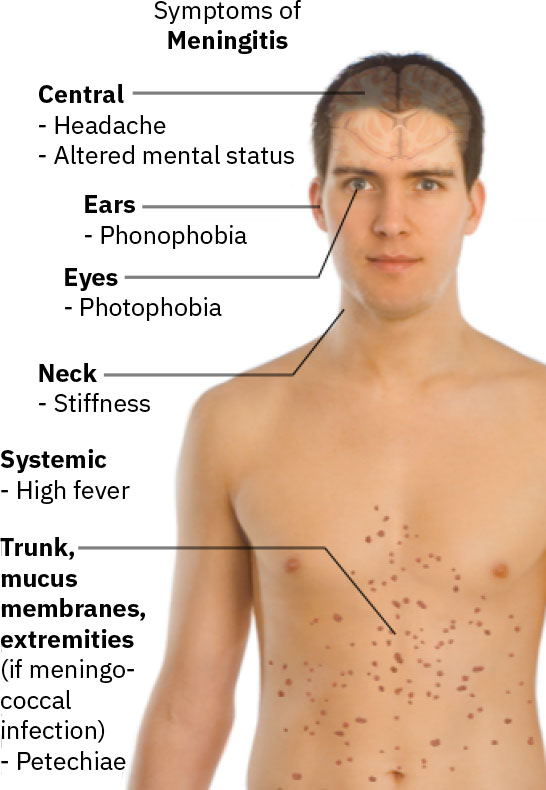 Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
- 评估经典三联征(颈强直、发热、意识状态改变),同时识别部分来访者可呈不完整三联征。
- 在疑似脑膜炎球菌病中,评估下肢瘀点样皮疹与快速脓毒症进展线索(心动过速、呼吸急促、低血压)。
- 评估脑膜刺激征,包括 Brudzinski 与 Kernig 体征,并认识其仅见于少数来访者。
- Kernig 征:在髋膝屈曲位尝试伸膝时出现疼痛/阻力;Brudzinski 征:被动屈颈时出现不自主髋膝屈曲。
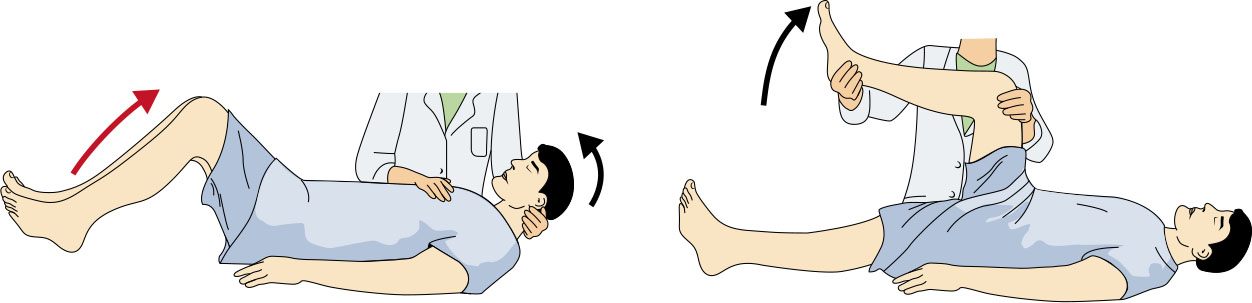 Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
- 监测癫痫活动、意识水平改变、局灶缺损及脑灌注恶化体征。
- 在婴儿中评估非特异性恶化线索,如疲倦、易激惹与前囟膨隆。
- 追踪提示 ICP 问题的生命体征模式,包括血压升高伴相对心动过缓。
- 识别老年或免疫抑制来访者(包括已使用抗生素者)可能无高热。
- 复核诊断:腰穿 CSF 分析(开放压、WBC、蛋白、葡萄糖)、血培养、CBC、电解质、肝酶及目标化感染检查(有指征时含 HIV 检测)。
- 在怀疑相关感染时复核额外检查线索(例如咽/鼻/尿培养及胸部/鼻窦/乳突影像)。
- 在高脑疝风险来访者中先行计算机断层扫描(CT)再行腰穿(例如年龄 >60 years、免疫抑制或 ICP 升高体征)。
护理干预
- 立即给予处方广谱静脉抗生素,并在培养与革兰染色结果返回后支持转为病原体靶向治疗。
- 在疑似脑膜炎球菌脑膜炎时,不应等待确证化验而延迟经验性抗生素。
- 在细菌性疾病背景下,准备较长静脉抗菌疗程(常 2-3 周)。
- 按医嘱给予辅助药物,如地塞米松、抗癫痫治疗及 ICP 靶向治疗;糖皮质激素使用可随流程与临床背景变化。
- 提供症状缓解支持(例如按医嘱镇痛/退热路径)以减轻发热、疼痛与不适。
- 高频进行神经评估并记录趋势,以识别早期恶化。
- 降低环境刺激,并将床头抬高 30-45 度且保持头部中线对齐,以支持 ICP 管理。
- 对细菌性脑膜炎实施飞沫隔离,并强化密接暴露管理。
- 通过医嘱静脉补液与按需电解质纠正,支持液体与电解质平衡。
- 在呼吸做功下降或神经负担加重时支持氧合与通气。
- 在部分细菌性疾病路径中协助实施医嘱引流操作(例如乳突或鼻窦引流)。
- 当怀疑 ADH 失调时,监测 SIADH 相关低钠血症与 ICP 恶化风险。
时间关键的神经恶化
脑膜炎未治疗或持续进展可迅速导致 ICP 增高、脑疝与死亡。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [antibiotics](广谱抗生素) | 先经验性静脉治疗,后改为靶向药物 | 尽早启动;在培养与药敏数据返回后调整。 |
| [corticosteroids] | dexamethasone | 在社区获得性细菌性脑膜炎中用于减少并发症。 |
| [diuretics](渗透性利尿药) | mannitol | 在存在脑水肿风险时支持降低 ICP。 |
| [anticonvulsants] | 按药物类别选择 | 在出现发作活动或风险升级时使用。 |
| [antibiotics](预防性抗生素) | rifampicin、ciprofloxacin、ceftriaxone | 在脑膜炎球菌暴露情境中给予密切接触者。 |
健康教育
- 教授有效手卫生与呼吸礼仪,以在疾病阶段降低传播风险。
- 教授通过疫苗预防细菌性脑膜炎,包括脑膜炎球菌、肺炎球菌与 Hib 疫苗路径。
- 强化成人与儿童按年龄接种计划保持最新状态。
- 在脑膜炎球菌暴露情境中,教育密接预防性用药依从与紧急症状报告。
- 在儿科住院中,鼓励照护者参与照护,以减轻焦虑并支持定向。
- 教授脑膜炎康复后建议约 4 周进行听力筛查,以识别迟发性听力丧失。
临床判断应用
临床情景
一名居住于集体宿舍的青年出现突发发热、剧烈头痛、颈强直、畏光与意识混乱,并在数小时内神经反应性恶化。
- 识别线索:急性脑膜刺激症状伴意识状态改变且进展迅速。
- 分析线索:发现符合高风险细菌性脑膜炎并伴 ICP 升高风险。
- 确定优先假设:即刻优先项是预防神经失代偿与死亡。
- 提出解决方案:启动紧急抗感染路径、隔离与序贯神经监测。
- 采取行动:无延迟给予医嘱治疗,实施飞沫隔离并快速升级变化。
- 评估结局:神经查体稳定、体温受控且无进一步 ICP 进展。
相关概念
- 常见神经系统疾病识别与优先照护 - 急性恶化的神经鉴别评估框架。
- 颅内高压与颅内压增高 - 跨病因 ICP 识别、诊断与稳定优先项。
- 耳部评估、听力测试与常见异常 - 脑膜炎后听力监测与转介背景。
- 过敏性反应 - 需快速优先气道与循环的关键急症对照。
- 药物给药安全措施 - 紧急治疗期间高风险静脉药物安全与复评。
- 钠平衡障碍 - 可加重神经风险的 ADH 相关钠紊乱。
- 系统化心电图(ECG)解读与心律失常分诊 - 在重度神经与电解质不稳定中监护相关性。
自我检查
- 哪些发现最强烈提示高风险细菌性脑膜炎而非轻型病毒性疾病?
- 为什么在脑膜炎照护中,早期抗生素与神经趋势监测同样具有时间关键性?
- 哪些评估变化提示 ICP 升级并需要立即干预?