心电图(ECG)波形基础与 12 导联应用
关键要点
- ECG 通过皮肤电极记录心脏电活动。
- 标准 ECG 纸通过小格与大格支持时序解读。
- 波形成分对应心动周期中的传导与收缩事件。
- 12 导联 ECG 是急性心脏症状评估的核心诊断工具。
- ECG 监测也用于用药安全再评估与缺血监测。
- 在急性缺血表现中,ECG 发现常与心肌标志物联合解读。
病理生理
心脏电激活始于窦房结,经心房组织传播,在房室结短暂停顿后继续沿心室传导通路下行。最快起搏点决定节律,ECG 将该序列表现为有序波段与间期。 正常窦性节律反映此有序路径(窦房结、房室结、希氏束、束支、浦肯野纤维),其中房室延迟支持心室去极化前的充盈。 在细胞层面,传导组织自律性体现为反复“钠前电位、钙驱动去极化、钾介导复极”循环。 收缩心肌细胞随后经历快速去极化、钙支持的平台期与复极,并伴不应期以降低立即重复收缩风险。 沿传导路径内源起搏率逐级下降(窦房结最快,其次房室结,再次希氏-浦肯野系统),因此严重传导失败可表现为更慢逸搏节律与灌注受损。
由于电活动紊乱可先于严重血流动力学崩溃出现,及时 ECG 评估可在有症状患者中支持早诊与治疗决策。
12 导联 ECG 通过“六个胸前导联(V1-V6)+ 四肢电极输入(RA、LA、RL、LL)”从多视角捕捉心电活动。标准打印常按 12 导联网格显示,每导联约 2.5 秒。
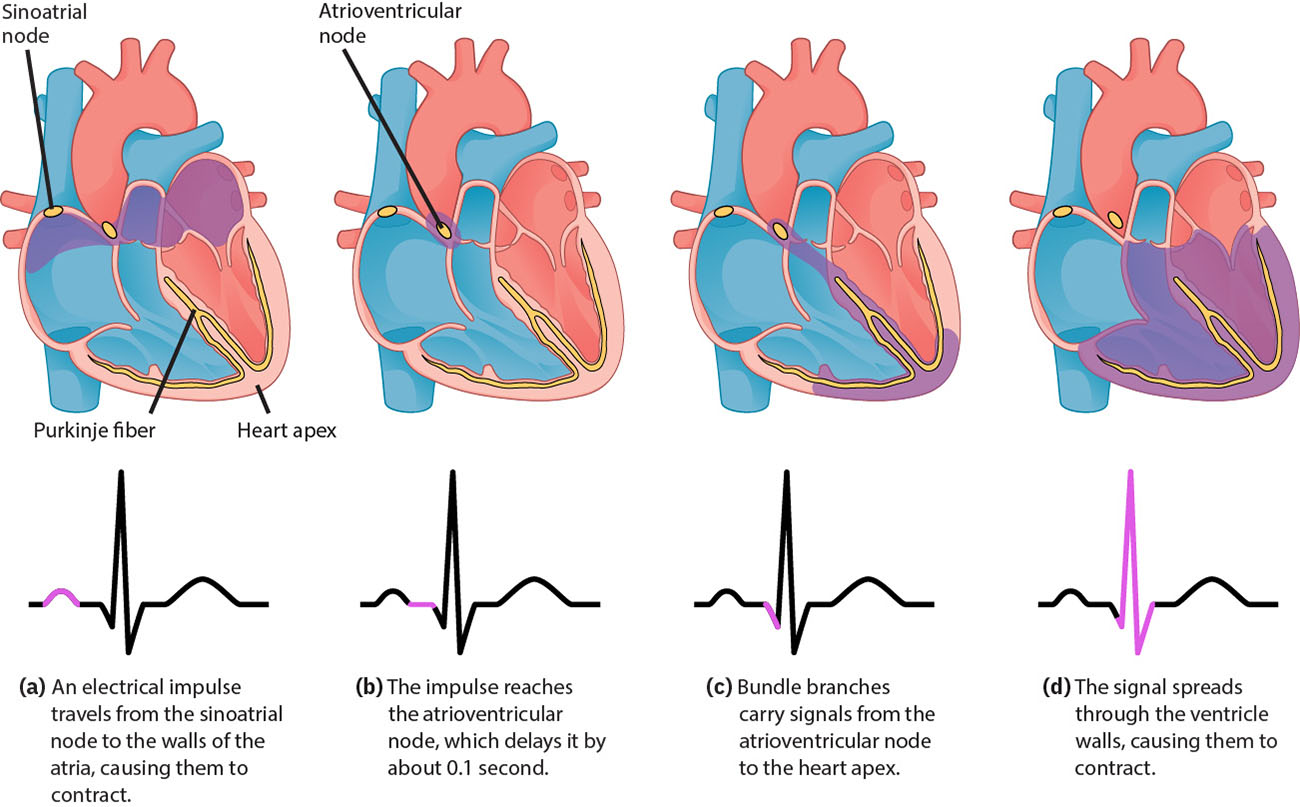 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
分类
- 基线/等电位参考:用于判断波形向上或向下偏转的零线背景。
- 核心波形成分:P 波、PR 间期/段、QRS 波群、ST 段、T 波、QT 间期。
- 心动周期映射:P 波(心房去极化)、QRS(心室去极化并伴心室收缩开始)、T 波(心室复极与舒张阶段)。
- 节律规则性间期:P-P 与 R-R 间期一致性用于心房/心室节律检查。
- 窦性通路完整性:窦房结起始与房室结传导延迟先于希氏-浦肯野心室激活。
- 细胞电生理情境:起搏细胞前电位行为与收缩细胞去极化/平台/复极及不应期时序。
- 等电位参考:用于识别正负偏转及间期起止点的基线。
- 监测格式:6 秒节律条用于监护,12 导联 ECG 用于更全面诊断评估,常用于急诊、ICU、遥测与 PACU。
- 12 导联面板结构:肢体导联(I、II、III)、加压肢体导联(aVR、aVL、aVF)与胸前导联(V1-V6)。
- 导联区域映射:下壁(II、III、aVF)、侧壁(I、aVL、V5、V6)、间隔(V1、V2)、前壁(V3、V4)。
- 临床用途广度:急性症状分诊、治疗/病情监测与部分筛查情境(如心肌病评估)。
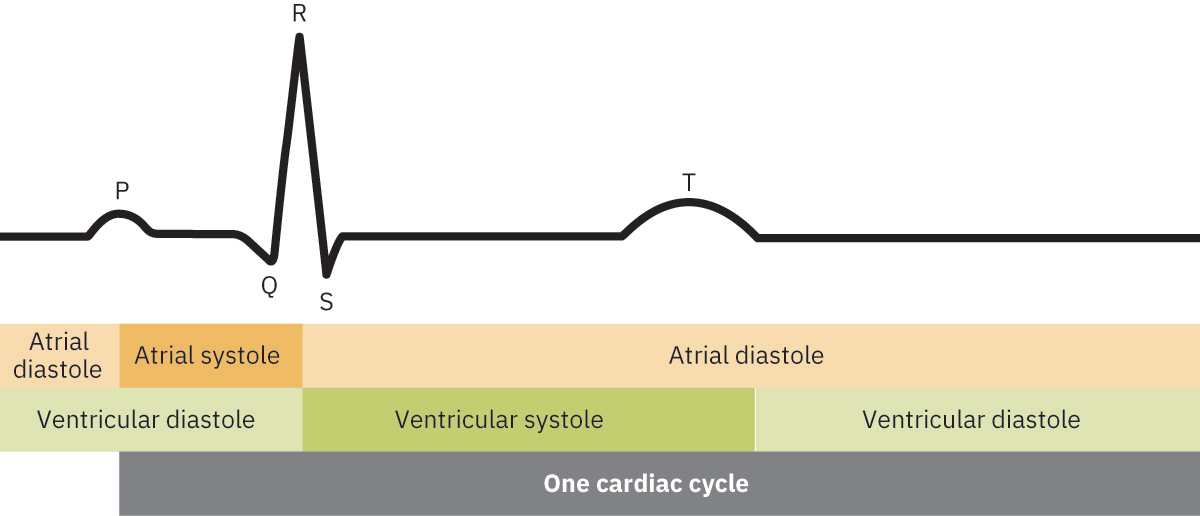 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
波形参考范围
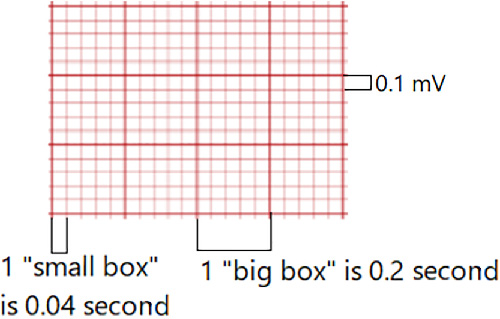 Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
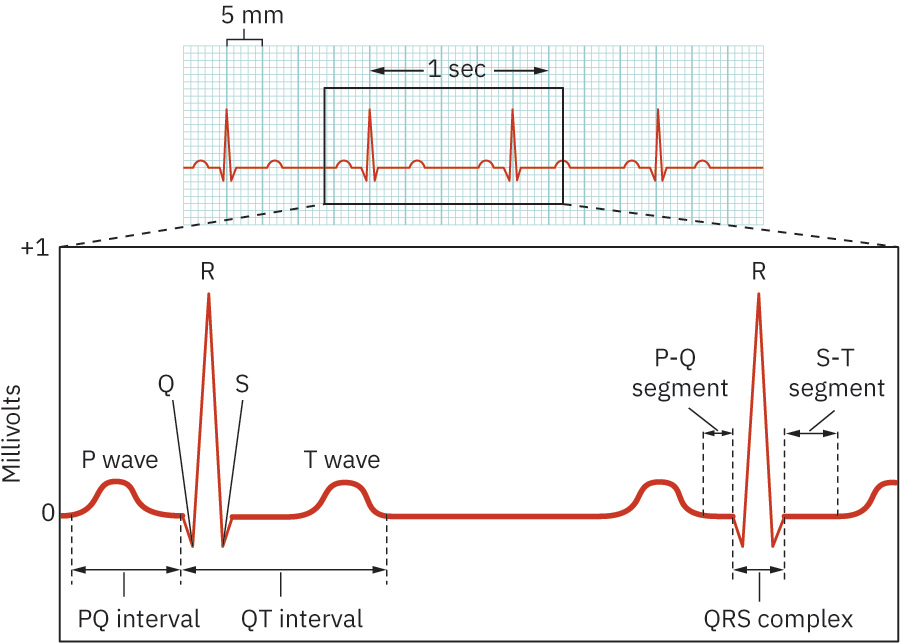 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
- ECG 网格计时:一个小横格 =
0.04秒;一个大格(5 小格)=0.20秒。 - 垂直尺度情境:垂直偏转反映围绕等电位基线的电压振幅。
- P 波:通常 <0.12 秒且振幅 <2.5 mm;多为圆钝形,部分导联可见倒置/双相变化。
- PR 间期:0.12-0.20 秒;部分成人内外科节律教学参考将正常框定在 0.16-0.20 秒。>0.20 秒提示房室传导延迟/阻滞。
- QRS 波群:0.06-0.12 秒;病理性 Q 波(如时限 >0.04 秒、深度 >1 mm 或 >QRS 振幅 25%)可提示既往梗死。
- QT 间期:约 0.36-0.44 秒,受心率与性别影响;当存在药物相关延长风险时宜用 QTc 监测。
- 长 QT 关注阈值:男性 QT >约 0.47 秒或女性 >约 0.48 秒,会增加尖端扭转与其他恶性室性心律风险。
- T 波:通常直立圆钝,振幅常 <10 mm,且常约为 R 波的八分之一到三分之二。
- ST 段:从 S 波终点(J 点)到 T 波起点的等电位区间;抬高/压低可提示急性损伤或缺血。
- “段”与“间期”区别:段是两波之间无波形区间;间期包含“波形 + 连接段”。
- 周期时序概念:电活动先于机械收缩;ECG 时序有助于把电序列与收缩/舒张阶段关联。
- 临床显著 ST 偏移:连续导联中,肢体导联 ST 抬高 ≥约 1 mm 或胸前导联 ≥约 2 mm 支持急性损伤关注;ST 压低 >1 mm 可提示缺血。
- QTc 极端值:短 QTc(<0.36 秒)可见于部分代谢/电解质状态;延长 QTc 增加尖端扭转与其他恶性室律风险。
其他 ECG 发现
- U 波:位于 T 波后的小偏转,部分心电图可见;明显增高常与低钾相关。
- J 波:位于 QRS-ST 交界的额外偏转,经典与低体温相关。
护理评估
NCLEX 重点
常考点是“识别预期波形结构”与“何时应优先采集 12 导联”。
- 评估需立即采 ECG 的心脏症状及其紧急性。
- 评估波形质量、导联放置情境与伪差风险。
- 评估 ECG 纸上基础周期成分与时序一致性。
- 在可用时使用卡尺进行精确间期测量;基于格线计数仍是最常见床旁方法。
- 评估 P-P 与 R-R 间期模式,识别规则性与房室分离线索。
- 将不稳定心动过缓与可能传导系统衰竭相关联,并优先氧合、血流动力学支持、遥测监护与紧急升级。
- 在儿科与先天性情境中,将持续重度心动过缓或房室分离与先天性完全性房室传导阻滞关联,并评估起搏路径需求。
- 评估节律条发现是否需扩展至 12 导联评估。
- 牢记 ECG 本身不能确认泵功能;需整合脉搏/灌注体征,并将无脉电活动视为“无输出”急症。
护理干预
- 对急性心脏症状关注患者,立即采集并优先处理 12 导联 ECG。
- 在高急性场景支持持续监测,并按政策记录节律条发现。
- 识别遥测为连续节律监测,可支持快速发现演变性心律失常模式。
- 及时沟通新发或可疑传导模式变化。
- 将 ECG 发现与生物标志物及整体灌注状态整合解读。
- 当发现提示心脏不稳定演进时,启动升级路径协同。
诊断延迟风险
急性症状下未及时进行 ECG 评估会延误危及生命心脏事件的明确治疗。
药理学
急性心脏照护中,ECG 趋势需与心肌标志物及治疗反应联合解读,以指导给药时机、升级与再评估。
临床判断应用
临床情景
一名患者出现急性胸部不适与出汗,床旁监测提示传导异常可能。
- 识别线索:症状模式与监护变化提示可能急性心脏事件。
- 分析线索:节律条异常需更全面电活动评估。
- 确定优先假设:缺血性或心律失常过程可能正在演进。
- 生成解决方案:采集 12 导联 ECG、比较发现并准备快速干预。
- 采取行动:紧急完成 ECG 并向治疗团队沟通。
- 评估结局:及时诊断支持更早靶向管理。
相关概念
- 系统化 ECG 解读与心律失常分诊 - 在急性照护中常与 ECG 共同解读生物标志物趋势。
- 照护中的动脉与静脉血气应用 - 联合生理数据可细化紧急心肺评估。
- 呼吸衰竭 - 严重呼吸受损时 ECG 监测有助识别心脏负荷。
- 患者照护协同、跨学科转诊与个案管理 - 快速跨学科沟通可改善急诊流转。
- 护理中的循证决策 - ECG 驱动行动体现数据导向护理判断。
自我检查
- ECG 纸网格如何支持间期与节律解读?
- 何时 6 秒节律异常应触发立即采集 12 导联 ECG?
- 为什么急性表现中常将 ECG 发现与心肌标志物联合解读?