甲状腺疾病
关键要点
- 甲状腺功能减退和亢进呈现相反代谢模式,但若不治疗,两者都可导致心血管和神经功能失稳。
- 评估优先是区分“低代谢”与“高代谢”症状簇,再用甲状腺实验室趋势确认。
- Graves 病是甲亢最常见病因,可伴突眼和甲状腺肿。
- 核心诊断包括 TSH 联合游离 T4,并根据疑似病因和严重程度加做辅助检查。
- 护理管理结合用药安全、症状监测,以及对甲状腺危象或黏液性水肿风险恶化的升级处理。
- 单纯性甲状腺肿反映甲状腺增大,常由缺碘引起并伴代偿性 TSH 驱动腺体生长。
- 碘失衡可双向加重甲状腺功能紊乱,因此床旁筛查食盐来源和饮食模式具有高价值。
病理生理学
甲状腺疾病反映下丘脑-垂体-甲状腺轴失调,以及循环甲状腺激素在组织层面的效应改变。在甲减中,甲状腺激素活性降低会减慢代谢过程,严重时可导致疲劳、畏寒、体重增加、认知迟缓及心血管失代偿。
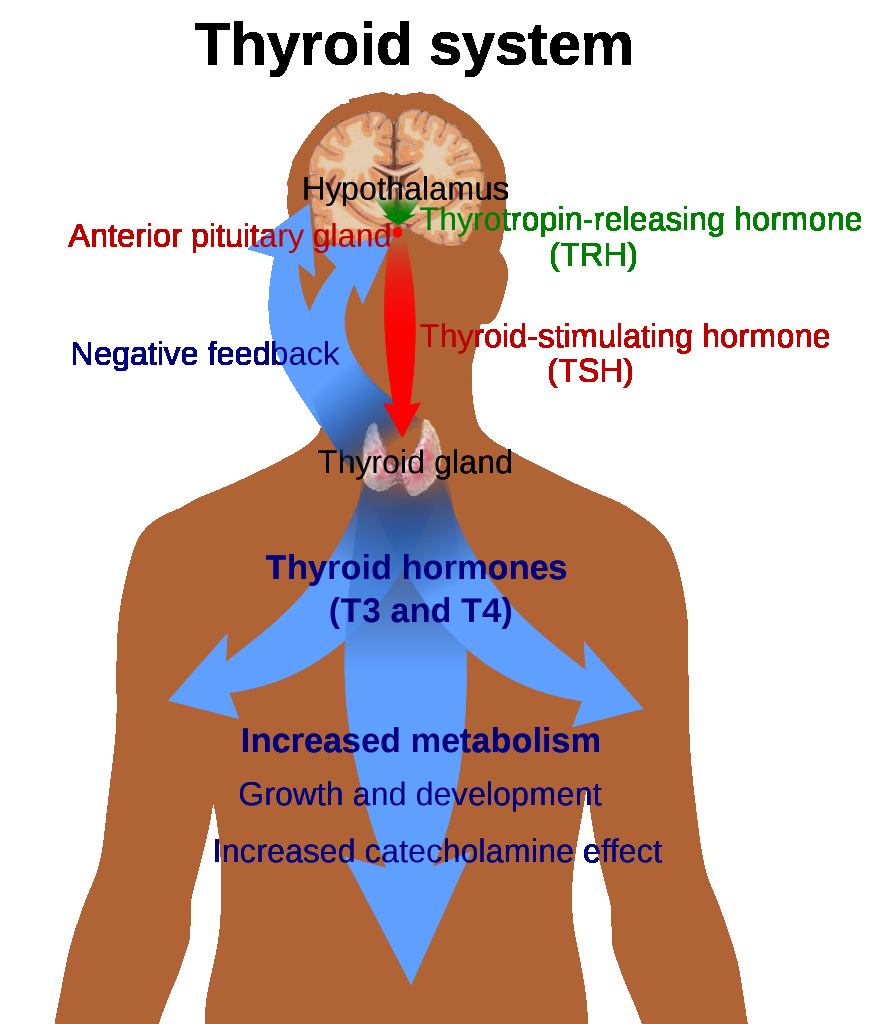 Illustration reference: OpenRN Health Alterations Ch.7.2.
Illustration reference: OpenRN Health Alterations Ch.7.2.
在甲亢中,过量甲状腺激素效应会增加代谢需求并引发类似交感兴奋表现,包括怕热、体重下降、震颤、焦虑及快速心律失常风险。Graves 型高功能是常见原发病因。 部分甲亢表现具有特定表型,包括 T3 毒症(T3 升高、TSH 降低而 T4 正常)与亚临床甲亢(TSH 低而 T3/T4 正常)。 当碘摄入不足时,甲状腺激素合成下降且代偿性 TRH-TSH 驱动持续,导致滤泡胶质积聚和甲状腺增大(甲状腺肿)。 在碘充足地区,甲状腺肿常见于自身免疫病因;而易感患者过量摄碘可加重甲亢样不稳定。 硒状态也可影响甲状腺激素代谢;碘和硒双重不足可进一步增加甲状腺功能紊乱风险。
分类
- 甲减模式:甲状腺激素效应低下,代谢活动降低。
- 甲亢模式:甲状腺激素效应过高,代谢活动加速。
- 急性高风险状态:甲状腺危象谱系,需立即升级。
- 急性低代谢失代偿风险:重度甲减恶化,需紧急评估与支持性稳定处理。
- 单纯性甲状腺肿(地方性甲状腺肿):常与碘摄入不足相关的非癌性甲状腺增大。
- 缺碘负担模式:长期缺碘可影响生育力、胎儿-婴儿结局和神经发育。
- 先天性甲减模式:生命早期甲状腺激素缺乏若未治疗,可导致严重神经发育与生长缺陷。
护理评估
NCLEX 重点
优先识别相反症状簇,并判断哪些发现需要立即向医师升级。
- 比较症状方向:体重增加/畏寒/疲劳与体重下降/怕热/震颤/心悸。
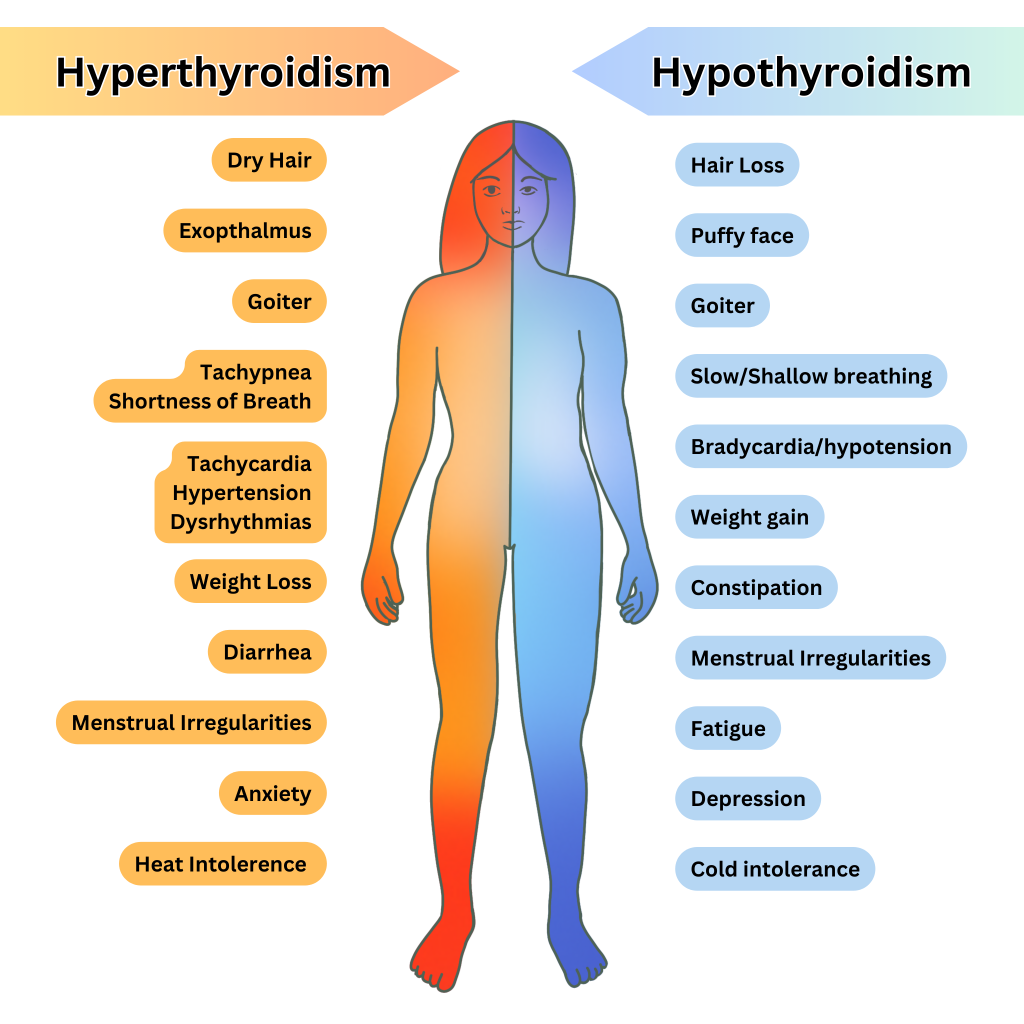 Illustration reference: OpenRN Health Alterations Ch.7.6.
Illustration reference: OpenRN Health Alterations Ch.7.6.
- 在重度甲减模式中,评估与黏液性水肿相关的组织改变,如面部/眶周浮肿、皮肤增厚干燥蜡样、毛发或指甲脆弱及声音嘶哑。
- 密切监测心血管体征,尤其是心动过速、心律变化、血压不稳定和活动不耐受。
- 将甲状腺诊断指标(TSH 和游离 T4)与症状进展做趋势联读,而非孤立看值。
- 评估甲状腺增大或结构性发现,并与吞咽、气道或颈部不适主诉相关联。
- 评估前颈部可见增大是否符合甲状腺肿模式,并与碘摄入史和甲状腺化验趋势关联。
- 具体询问碘暴露模式,包括加碘盐或非加碘盐使用,以及低碘饮食模式(如海鲜、乳制品、鸡蛋摄入极少)。
- 在甲亢模式评估中,当怀疑腺体高血供时,筛查突眼、细颤、出汗和甲状腺杂音。
- 对产后个体,在分娩后第一年内筛查一过性产后甲状腺炎(疲劳、怕热/畏寒、心悸、情绪/认知变化)。
- 当存在恶性风险时,对可疑甲状腺结节升级进行定向影像与细针穿刺活检评估。
- 筛查甲状腺肿相关压迫症状(如吞咽困难或呼吸困难),并对进行性气道/吞咽受损升级处理。
- 筛查甲亢主导线索(如腹泻和不规则快速心律)与甲减主导线索(如便秘和心动过缓)。
- 筛查急性恶化线索:甲亢中的严重高代谢不稳定,或甲减中的严重意识和灌注下降。
- 识别甲状腺危象红旗,包括高热(常 >105 F)、激越或意识混乱、坐立不安和严重心血管不稳定。
- 识别黏液性水肿昏迷风险线索,包括低体温、心动过缓、低血压、低通气和意识下降。
护理干预
- 强化甲状腺替代治疗与抗甲状腺治疗的用药依从时机和监测计划。
- 强化治疗调整后的化验随访节奏(滴定期间常每 4-8 周,稳定后延长维持间隔)。
- 在治疗调整后协调化验复查与症状再评估。
- 教育患者对心悸加重、胸痛、呼吸困难、意识混乱、持续发热或功能明显下降要立即报告。
- 在治疗滴定期支持休息-能量平衡、体温舒适策略与安全活动节奏。
- 当内分泌不稳定影响心脏安全、营养或心理社会应对时,使用跨专业转介路径。
- 对疑似黏液性水肿昏迷风险及时升级,并为气道、血流动力学与体温支持干预做准备。
- 在黏液性水肿昏迷路径中,预期 ICU 级照护,包括持续心电监测与静脉甲状腺激素替代。
- 当怀疑缺碘相关甲状腺肿时,强化足碘营养指导,并对持续颈部增大协调随访。
- 教育患者:缺乏相关的单纯甲状腺肿增大在持续补碘和持续甲状腺监测下可改善。
- 对 Graves 或其他甲亢模式患者,避免过量补碘,并与内分泌和营养团队协调个体化摄入建议。
- 对甲亢症状负担,支持高热量营养、眼表保护(润滑)及心律/体温监测。
- 在甲状腺危象风险窗口,监测高热、心动过速、高血压和神经功能下降;需紧急升级接受 ICU 导向治疗。
甲状腺急症升级
出现严重高代谢失稳或严重甲减衰退的快速失代偿属于高风险状态,需立即升级至急诊医师处理。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [thyroid-medications] | 左甲状腺素(levothyroxine)、三碘甲状腺原氨酸(liothyronine) | 甲状腺激素替代需基于趋势滴定,并进行后续 TSH 监测。 |
| [thyroid-medications] | 甲巯咪唑(methimazole)、丙硫氧嘧啶(propylthiouracil) | 抗甲状腺药安全管理包括 CBC 趋势监测,以及对发热或咽痛的紧急报告。 |
| beta-blockers(β 受体阻滞剂) | 同类辅助药物 | 在纠正甲状腺激素水平期间用于控制震颤/心动过速症状。 |
临床判断应用
临床情景
一名已知甲状腺疾病的成人报告心悸逐渐加重、怕热、非意愿体重下降,并伴焦虑和失眠恶化。
- 识别线索: 高代谢症状簇并伴心血管风险体征。
- 分析线索: 可能为未控制甲亢状态,存在升级风险。
- 确定优先假设: 立即安全关注点是向不稳定内分泌-心脏状态进展。
- 提出解决方案: 紧急再评估、复核化验、确认用药方案并快速向医师升级。
- 采取行动: 启动升级流程并持续进行症状-安全监测。
- 评估结局: 症状稳定,治疗计划调整并明确后续随访阈值。
相关概念
- 内分泌系统 - 支持甲状腺解读的核心激素轴生理。
- 甲状腺药物 - 用于甲减和甲亢治疗的药物类别。
- 系统化心电图解读与心律失常分诊 - 甲亢状态会增加心律失常风险。
- 白细胞减少与中性粒细胞减少 - 抗甲状腺治疗不良反应监测与中性粒细胞减少风险线索重叠。
- 成人预防筛查与健康促进 - 持续随访和症状教育可降低并发症延迟风险。
自我检查
- 在初始分诊时,哪组症状最能区分甲减与甲亢?
- 为什么连续甲状腺实验室趋势比单次孤立数值更有用?
- 哪些体征提示可能发生甲状腺相关失代偿并需立即升级?