Pagsusuring Pang-nars sa Cardiovascular at Peripheral Vascular
Mahahalagang Punto
- Pinagsasama ng cardiovascular assessment ang symptom history sa inspection, palpation, percussion, at auscultation.
- Kabilang sa high-priority findings ang paglala ng chest pain, dyspnea, JVD, bagong murmurs, pulse asymmetry, at pagbabago sa edema.
- Ang peripheral findings tulad ng unilateral warmth/swelling, nabawasang pulses, at delayed capillary refill ay nangangailangan ng mabilis na risk stratification.
- Ang acute peripheral-perfusion decline ay sina-screen gamit ang 6P cluster: pain, pallor, poikilothermia, pulselessness, paresthesia, at paralysis.
Pisyopatolohiya
Tinutukoy ng cardiovascular assessment kung gaano kahusay nakalilikha ng forward flow ang puso at kung gaano kaepektibong naipapamahagi at naibabalik ng peripheral vessels ang dugo. Maaaring unang lumitaw ang dysfunction bilang banayad na pagbabago sa perfusion, effort tolerance, o fluid distribution.
Ang cardiac output (CO = stroke volume x heart rate) ay sumasalamin sa interaksiyon ng preload, afterload, at contractility. Dapat isaalang-alang ng assessment trends na maaaring pansamantalang suportahan ng maagang tachycardia ang output, ngunit maaaring magpababa ng filling at magpalala ng forward flow ang patuloy na mabilis na rate.
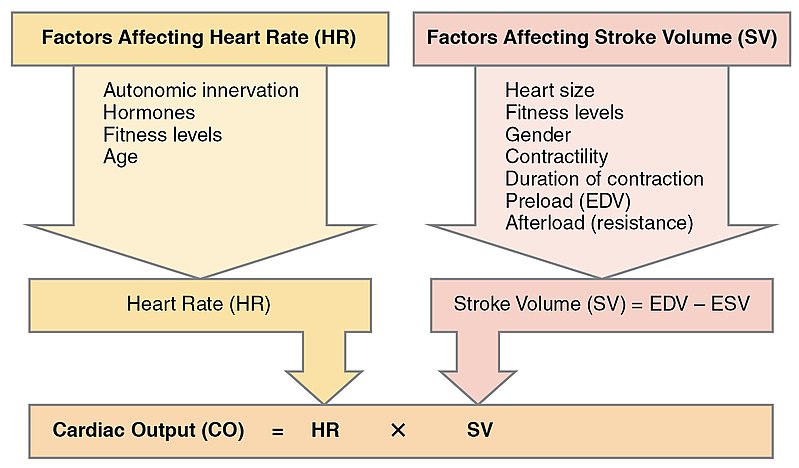 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
Dahil interdependent ang cardiopulmonary at vascular systems, nangangailangan ang assessment ng sabayang interpretasyon ng central signs (heart sounds, rhythm, JVD) at peripheral signs (pulses, edema, skin changes).
Klasipikasyon
- Subjective domains: Mga katangian ng chest pain, pattern ng dyspnea, palpitations, risk factors, medication history.
- Objective domains: Inspection, palpation, percussion, auscultation, at pulse assessment.
- High-risk finding groups: Ischemic pain patterns, dysrhythmia cues, venous congestion, thromboembolic signs, at perfusion deficits.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Iugnay ang heart sounds at pulse findings sa mga sintomas at perfusion cues bago magpasya na stable ang kondisyon.
- Suriin ang chest discomfort gamit ang structured symptom questions at i-trend ang pagbabago sa paglipas ng panahon.
- Magsimula muna sa immediate-threat clarifiers (halimbawa severe chest pain, severe dyspnea, paglala ng syncope) bago palawakin ang routine history.
- Kung matukoy ang severe active ischemic o iba pang critical symptoms sa interview, itigil ang routine assessment at i-activate ang agarang emergency assistance ayon sa policy.
- Isama ang fatigue, dyspepsia-like discomfort, pamamaga ng binti, at hindi maipaliwanag na mabilis na pagtaas ng timbang kapag nagsi-screen para sa posibleng cardiovascular decompensation.
- Gumamit ng focused clarifying question sets para sa palpitations, dyspnea (kabilang ang orthopnea/PND), paglala ng edema, dizziness/syncope, at mahinang peripheral circulation.
- Gumamit ng structured chest-pain interview logic (halimbawa PQRSTU) upang matukoy ang provocation, quality, region/radiation, severity, timing, at interpretasyon ng pasyente.
- Isama ang kumpletong medication inventory (prescription, OTC, vitamins, herbals/supplements) dahil maaaring magdulot ng palpitations o rhythm changes ang stimulant-containing products.
- Isama ang family-history detail para sa premature cardiovascular events (relasyon at edad nang mangyari) at isama ang social-risk context (smoking/vaping, alcohol/drug use, aktibidad, diyeta, stress, tulog, travel/occupation exposure).
- Suriin ang kulay, init, galaw, pagbabago sa sensation, cyanosis/pallor, JVD, at bilateral extremity asymmetry.
- Ituring ang JVD sa upright positioning o may head-of-bed elevation na humigit-kumulang 30-45 degrees bilang abnormal finding na nangangailangan ng follow-up.
- Sa bilateral extremity inspection, isama ang superficial distended veins, pagbabago sa hair distribution, at presensya/lokasyon/laki ng skin ulcers.
- Ituring ang unilateral calf warmth, pamumula, pamamaga, at tenderness bilang agarang thromboembolic cues na nangangailangan ng mabilis na escalation.
- Suriin ang mga kuko para sa clubbing bilang posibleng cue ng chronic oxygenation/perfusion abnormality na maaaring kasabay ng cardiopulmonary disease.
- Palpahin ang capillary refill, edema grade, pulse quality at symmetry, at tenderness na posibleng DVT.
- Itala ang baseline manual blood pressure at buong 60-second apical pulse, pagkatapos ay iugnay sa peripheral perfusion findings.
- Suriin ang capillary refill pagkatapos ng blanching (karaniwang
<=2seconds sa adults; maaaring katanggap-tanggap ang hanggang<=3seconds sa ilang pediatric contexts). - Sa mga context ng pagsusuri sa darker skin-tone, maaaring mapahusay ng great-toe capillary-refill checks ang sensitivity ng peripheral-perfusion screening kapag banayad ang discoloration cues.
- Sa pediatric assessments, i-prioritize ang apical pulse para sa heart-rate measurement (karaniwang mas maaasahan ang radial pulse sa adolescence) at bigyang-kahulugan ang inaasahang pagbaba ng heart rate ayon sa edad patungo sa adult ranges sa humigit-kumulang school age.
- Gumamit ng age-banded newborn baselines kapag nagti-trend ng instability (halimbawa preterm HR na humigit-kumulang 120-170 at BP na humigit-kumulang 40-75/30-35; term neonate HR na humigit-kumulang 120-160 at BP na humigit-kumulang 60-75/45-55).
- Sa mga sanggol na may posibleng CHD, magtanong ng focused feeding-history questions: mahinang suck, matagal na feeds, pagtulog bago matapos ang feed, diaphoresis o cyanotic color change habang nagpapakain/umiiyak, at mahinang daily weight-gain trajectory.
- I-grade nang pare-pareho ang pitting edema (
0absent hanggang4+very deep/rebound delayed) at i-trend ayon sa lokasyon/oras ng araw. - Ihiwalay ang pitting kumpara sa nonpitting edema habang nagpa-palpate (mas mainam sa bony area gaya ng tibia) at idokumento ang pattern.
- Gamitin ang edema-grade detail kapag available (
+1trace hanggang+4severe) kasama ang indentation depth at rebound time upang mapahusay ang trend precision.
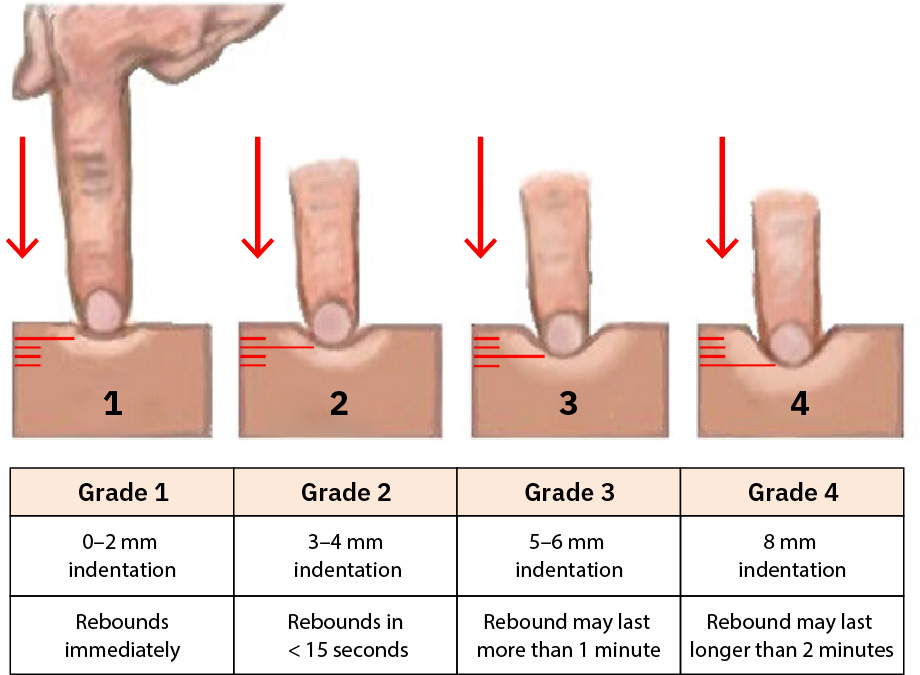 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
- Isaalang-alang ang biglaang pagtaas ng timbang bilang posibleng kasamaang cue ng fluid overload kapag mabilis nagbabago ang edema burden.
- Suriin ang delayed venous-filling patterns, malamig na balat, at abnormal dependent/elevated color changes bilang peripheral insufficiency cues.
- Kilalanin ang dependent edema bilang maagang venous dysfunction cue, lalo na sa nonambulatory patients o sa matagal na pag-upo/pagtayo.
- Suriin ang bagong exertional unilateral leg pain na naaampat ng pahinga (intermittent claudication pattern) at i-trend ang pag-usad.
- Linawin kung ang leg pain ay nananatiling exercise-linked o nagpapatuloy kahit pahinga; ang pag-usad tungo sa rest pain ay nagmumungkahi ng advanced ischemic burden.
- Gamitin nang magkasama ang pain location at pulse/temperature findings upang i-localize ang malamang na arterial involvement (halimbawa aortoiliac kumpara sa femoropopliteal kumpara sa tibial-peroneal distribution).
- Muling suriin ang JVD sa repositioning kung kinakailangan at isama sa perfusion interpretation ang skin moisture/temperature findings (warm-dry vs cool-clammy).
- Sa pediatric CHD concern, ikumpara ang kulay, pulse quality, at skin temperature ng upper-versus-lower extremities; ang makabuluhang pagkakaiba sa arm-leg ay nagmumungkahi ng posibleng flow restriction at nangangailangan ng agarang escalation.
- Gamitin ang kilalang cardiac orientation landmarks kapag nilolokalisa ang heart sounds (karaniwang nasa kaliwa ng sternum malapit sa fourth-fifth intercostal region ang cardiac apex).
- Maaaring mag-screen ang percussion para sa gross tissue-density changes ngunit limitado ang cardiovascular specificity nito; i-prioritize ang high-quality auscultation at pag-ugnay sa ibang findings.
- Gamitin ang sequence na
APE To Man(aortic, pulmonic, Erb point, tricuspid, mitral) upang i-standardize ang valve-area auscultation coverage. - Auscultate para sa S1/S2 integrity, extra sounds (S3/S4), murmurs, friction rub, at vascular bruits kapag indikado.
- Ituring ang bagong high-pitched, blowing/whooshing systolic sound sa cardiac apex bilang posibleng mitral-regurgitation cue at i-escalate ayon sa clinical context.
- Asahan na mas malakas ang
S2kaysaS1sa aortic/pulmonic areas; gamitin ang pattern na ito upang kumpirmahin ang landmark placement. - Isama ang femoral-artery bruit assessment kapag hinihinala ang lower-extremity ischemia o pulse asymmetry.
- Auscultate ang carotids para sa bruits kapag clinically indicated; ang bagong turbulence ay maaaring sumalamin sa atherosclerotic narrowing.
- Ikumpara ang peripheral pulse
rate/rhythm/qualitynang bilateral sa carotid, radial, brachial, posterior tibial, at dorsalis pedis sites. - Palpahin ang carotid pulses nang isang side sa bawat pagkakataon upang maiwasan ang kompromiso sa cerebral perfusion; iwasan ang matagal o malakas na pressure sa kilalang diseased carotids dahil tumataas ang syncope risk.
- Gumamit ng pulse-quality grading para sa consistency ng documentation:
0absent,+1weak,+2normal,+3strong,+4full/bounding. - Sundin nang pare-pareho ang organizational pulse-grading convention, dahil may ilang setting na gumagamit ng
0-3scale habang ang iba ay0-4. - Kung hindi palpable ang pulse, tukuyin kung bago ito o chronic at beripikahin ang flow gamit ang Doppler kapag available; ituring ang bagong absent pulse bilang urgent.
- Ituring ang absent pulse na hindi matukoy ng Doppler at capillary refill na higit sa humigit-kumulang 3 seconds bilang critical peripheral-perfusion findings na nangangailangan ng agarang escalation.
- Kung may pulsatile abdominal mass, iwasan ang malalim o malakas na palpation at agad i-escalate para sa vascular evaluation.
- Gamitin muna ang diaphragm pagkatapos ang bell sa standard auscultation areas, at bilangin ang apical pulse nang buong 60 seconds kapag kailangan ng linaw sa rhythm o rate.
- Bilangin ang apical pulse nang buong
60seconds bago ang maraming cardiac-medication administrations. - Para sa irregular peripheral pulse, gumamit ng buong
60-second count; katanggap-tanggap lamang ang30 x 2kapag regular ang rhythm. - I-interpret ang
S1bilang simula ng systole atS2bilang dulo ng systole/simula ng diastole kapag mina-map ang timing ng karagdagang heart sounds. - Kilalanin ang konteksto ng
S3atS4sa interpretasyon: maaaring mangyari angS3sa fluid-overload states (at maaaring physiologic sa pagbubuntis), samantalang madalas na sumasalamin angS4sa nabawasang ventricular compliance. - Sa newborns, maaaring may pansamantalang murmur habang maagang nagsasara postnatally ang ductus arteriosus; iugnay ito sa edad, perfusion, oxygenation, at clinical stability.
- Sa infant CHD contexts, ituring ang tachypnea, retractions, nasal flaring, lethargy/limpness, pagkawala ng malay, o asymmetrical movement bilang urgent findings at agad i-escalate.
- Sa neonatal tachycardia states, tandaan na maaaring manatiling malapit sa age norms ang blood pressure habang lumalala ang perfusion; ituring ang hypotension bilang late decompensation sign.
- Suriin ang pinaghihinalaang pericardial friction rub habang nakasandal pasulong ang pasyente at nakapigil-hininga habang nag-a-auscultate gamit ang diaphragm sa apex/left lower sternal border.
- Isama ang diagnostic context kapag available: echocardiography ejection fraction (normal na humigit-kumulang 55-70%), stress-test tolerance/symptom response, at post-procedure trend changes.
Mga Cue na Nakatuon sa Diagnostic at Procedure-Focused Assessment
- Para sa echocardiography, iugnay ang ejection fraction sa dyspnea, edema burden, activity tolerance, at trajectory ng heart failure.
- Para sa malawak na cardiovascular diagnostics, maghanda para sa ECG/echocardiography, stress testing (exercise o pharmacologic), electrophysiology studies, cardiac catheterization/angiography, at advanced imaging (MRI/MRA/CT/PET) batay sa clinical indication.
- Bago ang contrast-related imaging/catheter procedures, beripikahin ang allergy/adverse-reaction history at kakayahan ng pasyente na tiisin ang test positioning/protocol demands.
- Isama ang kaugnay na laboratory data sa exam findings: coagulation profile, electrolytes, cardiac biomarkers (troponin/CK-MB), BNP, D-dimer, at lipid trends.
- Para sa cardiac stress testing, i-monitor ang chest discomfort, dyspnea, rhythm changes, at hemodynamic tolerance; kilalanin na maaaring gumamit ng agents gaya ng dobutamine o adenosine sa pharmacologic stress.
- Para sa coronary angiography/cardiac catheterization, kumpletuhin ang pre-procedure checks (informed consent, allergy/contrast risk, renal baseline, anticoagulant review, NPO status, IV access) at post-procedure surveillance (access-site bleeding, distal perfusion, urine output, at pagbalik ng chest pain).
- Sa ICU-level instability, isama ang invasive trends (halimbawa arterial-line blood pressure at piling pulmonary-artery-catheter data) sa bedside exam cues sa halip na hiwalay na values lang ang i-interpret.
- Para sa peripheral vascular workup, asahan ang ABI comparison ng brachial pressure sa ankle pressures (dorsalis pedis/posterior tibial) at tiyakin ang standardized technique para sa valid interpretation.
- Sa initial objective assessment, beripikahin ang level of consciousness at agarang physiologic stability bago ang detalyadong pag-usad ng exam.
- Sa acute respiratory/cardiac decompensation, asahan ang ABG support para sa PaO2/PaCO2 at acid-base interpretation kapag hindi sapat ang pulse oximetry lamang.
Mga Interbensyon sa Pag-aalaga
- I-escalate agad ang severe o lumalalang chest pain, unstable rhythm signs, respiratory compromise, at thromboembolic cues.
- Ituring ang symptomatic tachycardia at rest (
HR >100 bpm), symptomatic bradycardia (HR <60 bpm), o hypotension (SBP <100 mm Hg) bilang agarang abnormal findings. - I-escalate nang walang pagkaantala ang orthostatic blood-pressure changes, bagong dysrhythmia, bagong extra heart sounds (murmur,
S3,S4), bagong calf pain, o lumalalang shortness of breath. - Muling magsuri pagkatapos ng interventions at idokumento ang objective trend changes upang masuportahan ang mabilis na team decisions.
- Sa critical abnormal findings, ipatupad ang immediate-response workflow: mabilis na komunikasyon, tuloy-tuloy na monitoring, symptom relief, at interdisciplinary coordination.
- Sa emergency pathways, i-escalate sa rapid-response o higher-acuity activation kapag ang sintomas o perfusion trends ay nagpapakita ng agarang panganib ng deterioration.
- Ibigay ang ordered anti-ischemic/analgesic therapies (halimbawa nitrates at opioid adjuncts) na may mahigpit na reassessment ng pain, hemodynamics, at adverse effects.
- Palakasin ang risk-factor education, medication adherence, at follow-up care para sa chronic cardiovascular disease management.
- Magbigay ng malinaw na edukasyon, advocacy, at discharge-follow-up coordination pagkatapos ng abnormal findings o procedures.
Panganib ng Mabilis na Decompensation
Ang bagong chest pain na may dyspnea, abnormal heart sounds, o acute perfusion deficits ay maaaring mauna sa cardiac arrest o embolic events.
Parmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| antihypertensive therapy | ACE inhibitor or beta-blocker contexts | I-monitor ang perfusion response, blood pressure trends, at symptom burden. |
| anticoagulant therapy | Heparin or DOAC contexts | Gumamit ng focused bleeding at thrombosis surveillance sa assessment cycles. |
Paglalapat ng Klinikal na Paghuhusga
Klinikal na Sitwasyon
Ang isang pasyente ay may chest pressure, tachycardia, bagong bibasilar crackles, at 2+ bilateral pitting edema.
- Recognize Cues: Pinagsamang ischemic concern, congestion signs, at perfusion stress.
- Analyze Cues: Iminumungkahi ng pattern ang umuusbong na cardiopulmonary decompensation.
- Prioritize Hypotheses: Agarang prayoridad ang stabilization at mabilis na diagnostic escalation.
- Generate Solutions: I-trigger ang urgent provider response at simulan ang ordered monitoring/interventions.
- Take Action: Malinaw na ipahayag ang objective findings at reassessment trend.
- Evaluate Outcomes: Nag-i-stabilize ang sintomas sa napapanahong treatment adjustment.
Mga Kaugnay na Konsepto
- cardiovascular system - Pangunahing balangkas ng istruktura at function para sa interpretasyon ng exam.
- peripheral vascular system at insufficiency patterns - Pinapino ng peripheral insufficiency patterns ang lower-extremity findings.
- mga indicator ng vital signs ng physiologic functioning at homeostasis - Inuugnay ang assessment cues sa kabuuang physiologic status.
- pagdodokumento at pag-uulat ng data - Sinusuportahan ng objective, trend-based charting ang ligtas na escalation.
Sariling Pagsusuri
- Aling mga cardiovascular findings ang nangangailangan ng agarang escalation anuman ang naunang history?
- Paano binabago ng S3/S4 o bagong murmur findings ang pagtatakda ng nursing priorities?
- Bakit dapat laging bilateral na i-interpret ang pulse, edema, at capillary refill?