Cuidados de Enfermería durante la Segunda Etapa del Trabajo de Parto
Puntos clave
- La atención de segunda etapa prioriza apoyo coordinado para pujo, vigilancia fetal y seguridad materna.
- Las valoraciones maternas incluyen signos vitales frecuentes, tendencia de contracciones, progreso de descenso y fatiga.
- La monitorización de la frecuencia cardíaca fetal debe identificar rápidamente compromiso y activar escalada.
Fisiopatología
La segunda etapa inicia con dilatación cervical completa (10 cm con borramiento completo) y termina con el nacimiento del recién nacido. Durante esta etapa, las contracciones uterinas y los esfuerzos maternos de pujo se combinan para mover al feto a través de la pelvis mientras la reserva de oxígeno fetal es desafiada repetidamente por el estrés de contracción.
El apoyo de enfermería influye tanto en la eficiencia fisiológica como en la seguridad. Los cambios de posición, guía respiratoria y coaching dirigido pueden optimizar la mecánica de descenso y reducir agotamiento materno innecesario mientras se preserva la tolerancia fetal.
Clasificación
- Dominio de apoyo materno: Posicionamiento, equilibrio descanso-pujo, medidas de confort y coaching emocional.
- Dominio de monitorización fetal: Vigilancia continua o intermitente para patrones de distrés.
- Dominio de preparación: Preparación del nacimiento, disponibilidad del calentador neonatal y coordinación del equipo.
- Dominio de complicaciones: Descenso lento, sangrado excesivo, riesgo de distocia de hombros y fatiga materna.
- Dominio de movimientos cardinales: Encajamiento, descenso/rotación, extensión, restitución y secuencia de salida de hombros.
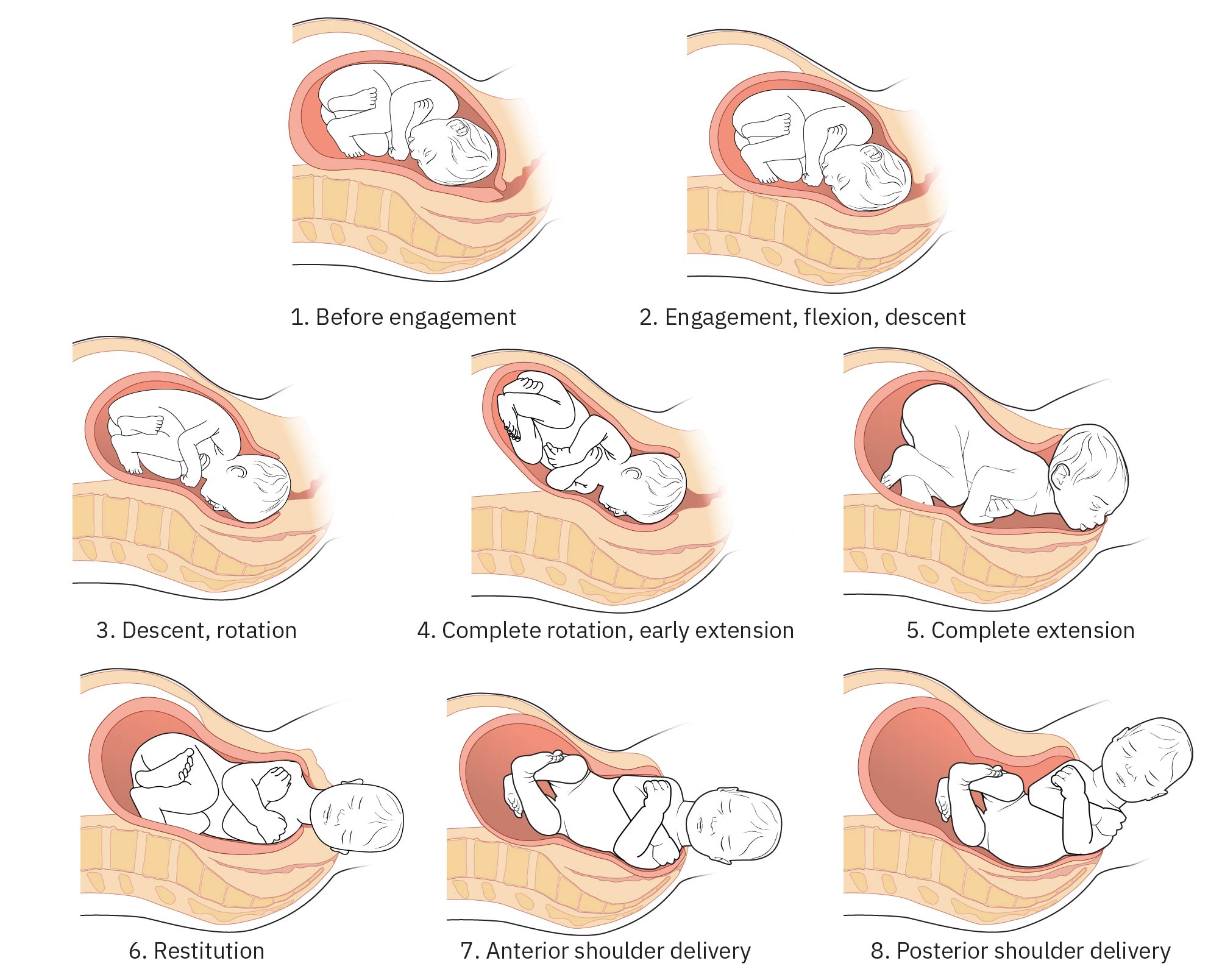 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
Valoración de enfermería
Enfoque NCLEX
Las preguntas prioritarias evalúan qué hallazgo en segunda etapa requiere notificación inmediata al proveedor y qué acción de apoyo debe implementarse primero.
- Monitorizar signos vitales maternos al menos cada 30 minutos y patrón de contracciones alrededor de cada 15 minutos.
- Vigilar tendencia de temperatura según estado de membranas y riesgo (por ejemplo cada 4 horas con membranas íntegras, cada hora después de ruptura de membranas y cada hora en contextos febriles/de alto riesgo).
- Distinguir taquicardia esperada relacionada con pujo de elevación sostenida de frecuencia cardíaca materna (por ejemplo persistente por encima de 120 bpm), y combinar reevaluación con temperatura/estado fetal para tamizar complejidad infecciosa emergente.
- Valorar efectividad del pujo, conservación de energía y signos de agotamiento físico o emocional.
- Seguir progresión de estación fetal, coronamiento y respuesta de frecuencia cardíaca fetal a contracciones y pujo.
- En segunda etapa, reevaluar línea basal/variabilidad/cambios periódicos de frecuencia cardíaca fetal al menos cada 5 a 15 minutos y escalar de inmediato ante cambios no tranquilizadores.
- Usar señales no invasivas de progreso (abombamiento perineal, parte de presentación visible, expulsión de heces materna) para limitar exámenes vaginales repetidos innecesarios cuando sea posible.
- Usar contexto de paridad y epidural para rangos esperados de duración (por ejemplo nulíparas alrededor de 2 a 3 horas sin epidural o 3 a 4 horas con epidural; multíparas alrededor de 1 hora o hasta 2 horas con epidural).
- Evaluar falla de descenso cuando la estación fetal no cambia por 2 horas pese a esfuerzo sostenido de pujo.
- Identificar señales de complicación como trazo fetal anormal, segunda etapa prolongada, sangrado excesivo o preocupación por distocia.
- Durante preocupación por distrés fetal, incluir reevaluación de líquido amniótico (color, olor y estado de meconio) junto con revisión de signos vitales maternos y trazo.
- Usar contexto de paridad y epidural al evaluar expectativas de duración de segunda etapa y necesidad de escalada.
- Para trayectorias de pujo prolongadas (por ejemplo excediendo alrededor de 3 horas en multíparas o 4 horas en nulíparas), revisar perfil creciente de riesgo materno-fetal y escalar toma de decisiones compartida con proveedor y paciente.
- Monitorizar ingesta y eliminación de forma continua durante pujo activo para detectar deshidratación, distensión vesical o preocupaciones relacionadas con perfusión.
Intervenciones de enfermería
- Guiar pujo con respiración apropiada para la etapa y estrategia individualizada (glotis abierta o cerrada).
- Explicar que el pujo con glotis abierta y cerrada son ambos efectivos según la evidencia actual y apoyar preferencia de la paciente cuando el estado materno-fetal permanezca tranquilizador.
- Cuando el estado materno-fetal sea tranquilizador, alinear el inicio de pujo con el impulso de la paciente (inmediato o diferido) y apoyar pujo espontáneo cuando haya progreso efectivo.
- Si el estado materno empeora de forma aguda (por ejemplo taquicardia sostenida con fiebre), realizar reevaluación completa rápida, notificar al proveedor y adaptar plan de pujo según prioridades de seguridad materno-fetal actualizadas.
- Si el progreso es incierto al inicio de segunda etapa, modificar estrategia y posición de pujo dentro de los primeros 30 minutos (por ejemplo redirigir pujo, cambiar coaching de glotis abierta/cerrada o modificar postura).
- Promover cambios de posición que apoyen descenso y confort manteniendo calidad de monitorización.
- Favorecer posiciones erguidas o en decúbito lateral sobre litotomía/supina prolongadas cuando sea factible porque los resultados de descenso, dolor y tolerancia fetal suelen mejorar.
- Aplicar medidas de confort como compresas tibias, masaje y apoyo con paños fríos.
- Considerar apoyo de masaje perineal en segunda etapa para reducir probabilidad de episiotomía en pacientes seleccionadas.
- Apoyar hidratación y reposición calórica durante trabajo de parto prolongado y considerar laboring down antes de reanudar pujo activo cuando sea clínicamente apropiado.
- Ofrecer sorbos de agua o hielo cuando sea clínicamente apropiado para apoyar hidratación y afrontamiento.
- Mantener presencia continua al lado de cama durante pujo activo mientras se prepara campo de nacimiento estéril y disponibilidad de reanimación neonatal.
- Preparar mesa de parto y disponibilidad del calentador neonatal (incluyendo funcionamiento de oxígeno/succión y precalentamiento) antes del nacimiento.
- Verificar lista de preparación del calentador neonatal antes del nacimiento (por ejemplo dispositivo bolsa-mascarilla, configuración de succión, fuente/tubería de oxígeno, herramientas de vía aérea, insumos de termorregulación, oximetría de pulso, pinzas/tijeras para cordón, herramientas de tiempo Apgar y acceso a medicación de emergencia según política).
- Informar a la persona gestante y familia sobre miembros del equipo y roles esperados al lado de cama antes del nacimiento para reducir sobrecarga durante la transición neonatal inmediata.
- Asignar apoyo neonatal dedicado en el nacimiento (por ejemplo una enfermera adicional para valoración neonatal y pasos iniciales de reanimación) e incluir personal respiratorio/de apoyo según política institucional.
- Mantener comunicación frecuente y estructurada con el proveedor sobre tendencias de frecuencia cardíaca fetal, progreso de descenso, efectividad del pujo y cualquier cambio del estado materno.
- Realizar higiene perineal con agua tibia o paños húmedos y limpiar de adelante hacia atrás según política para reducir contaminación durante cuidados de segunda etapa.
- Anticipar mecanismos cardinales del nacimiento cerca del coronamiento y escalar de inmediato ante señales de descenso no progresivo o distocia de hombros.
- Durante salida de cabeza, anticipar restitución y posterior rotación externa; reconocer restitución incompleta de hombros o impactación como posible señal de alerta de distocia de hombros.
- Si ocurre distocia de hombros, asistir secuencia inmediata de maniobras (posición de McRoberts, presión suprapúbica y reposicionamiento dirigido por proveedor como manos y rodillas) mientras se documentan tiempos y respuestas.
- Para parto precipitado/rápido con llegada tardía del proveedor, apoyar salida controlada de cabeza/hombros y pasos inmediatos de seguridad neonatal según política.
- Usar marco de decisión compartida al discutir opciones de manejo de segunda etapa prolongada, incluyendo continuar pujo versus vía vaginal operatoria versus escalada a cesárea.
Riesgo de distrés fetal y distocia
Patrones anormales de frecuencia cardíaca fetal o signos de distocia de hombros requieren escalada inmediata y respuesta de emergencia coordinada.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| labor-analgesics(analgésicos del trabajo de parto) | Opciones epidurales y no epidurales | La elección de analgesia afecta sensación de pujo, estrategia de coaching y apoyo al movimiento. |
| [uterotonics] | Contexto de parto con oxitocina | El patrón de contracciones y la respuesta fetal deben monitorizarse estrechamente durante su uso. |
Aplicación del juicio clínico
Escenario clínico
Una paciente con dilatación completa presenta pujo prolongado, fatiga en aumento y cambios intermitentes no tranquilizadores de frecuencia cardíaca fetal.
- Reconocer señales: Disminución de efectividad del pujo, descenso más lento e indicadores de estrés fetal.
- Analizar señales: El agotamiento materno y el estrés por contracciones pueden estar reduciendo una progresión segura.
- Priorizar hipótesis: La prioridad inmediata es seguridad fetal mientras se restaura esfuerzo materno efectivo.
- Generar soluciones: Ajustar posición, refinar coaching, optimizar descanso entre contracciones y actualizar al proveedor.
- Tomar acción: Implementar paquete de apoyo y aumentar frecuencia de vigilancia.
- Evaluar resultados: El descenso progresa y el trazo se estabiliza, o se activa plan operatorio expedito.
Conceptos relacionados
- etapas del trabajo de parto - Define puntos de transición y progresión esperada de segunda etapa.
- patrones de frecuencia cardíaca fetal y contracciones - La interpretación de patrones dirige decisiones urgentes.
- manejo no farmacológico del dolor - Las estrategias de confort mejoran afrontamiento y eficiencia del pujo.
- reanimación intrauterina - Se necesita cuando la oxigenación fetal en segunda etapa se compromete.
- distocia de trabajo de parto - El marco de progresión lenta informa umbrales de escalada.
Autoevaluación
- ¿Qué hallazgos de segunda etapa indican progresión versus detención del trabajo de parto?
- ¿Cómo influyen las estrategias de pujo con glotis abierta y cerrada en el coaching?
- ¿Qué señales requieren escalada inmediata por posible distocia de hombros o compromiso fetal?