Patrones de Frecuencia Cardiaca Fetal y Contracciones
Puntos Clave
- La línea basal normal de frecuencia cardiaca fetal es 110 a 160 bpm medida en un segmento de 10 minutos.
- La variabilidad moderada (6 a 25 bpm) es el patrón de variabilidad más tranquilizador.
- El tipo y momento de desaceleración guían urgencia: la temprana suele ser benigna, mientras patrones tardíos, variables repetitivos y prolongados aumentan preocupación por hipoxia.
- La taquisistolia uterina y progresión de trazado de Categoría II a III requieren reevaluación rápida y escalamiento.
Fisiopatología
La frecuencia cardiaca fetal (FHR) refleja regulación autonómica dinámica y estado de oxigenación durante el trabajo de parto. La entrada simpática tiende a aumentar la FHR, mientras la entrada parasimpática la disminuye; los cambios en oxigenación y estado ácido-base alteran este balance y producen patrones reconocibles en el trazado. La variabilidad latido a latido es un marcador clave de respuesta intacta del SNC-autonómico fetal; la variabilidad moderada suele alinearse con mejor estado de oxigenación y ácido-base.
Las contracciones uterinas pueden afectar transitoriamente el flujo sanguíneo placentario y del cordón. Por ello, la interpretación de patrones se basa en integrar frecuencia basal, calidad de variabilidad, aceleraciones/desaceleraciones periódicas y situación de contracciones en lugar de cualquier rasgo único del trazado.
Clasificación
- Basal: FHR promedio en 10 minutos, excluyendo cambios periódicos mayores y variabilidad marcada, y típicamente documentada en incrementos de 5 bpm; taquicardia es más de 160 bpm por 10 minutos y bradicardia es menos de 110 bpm por 10 minutos.
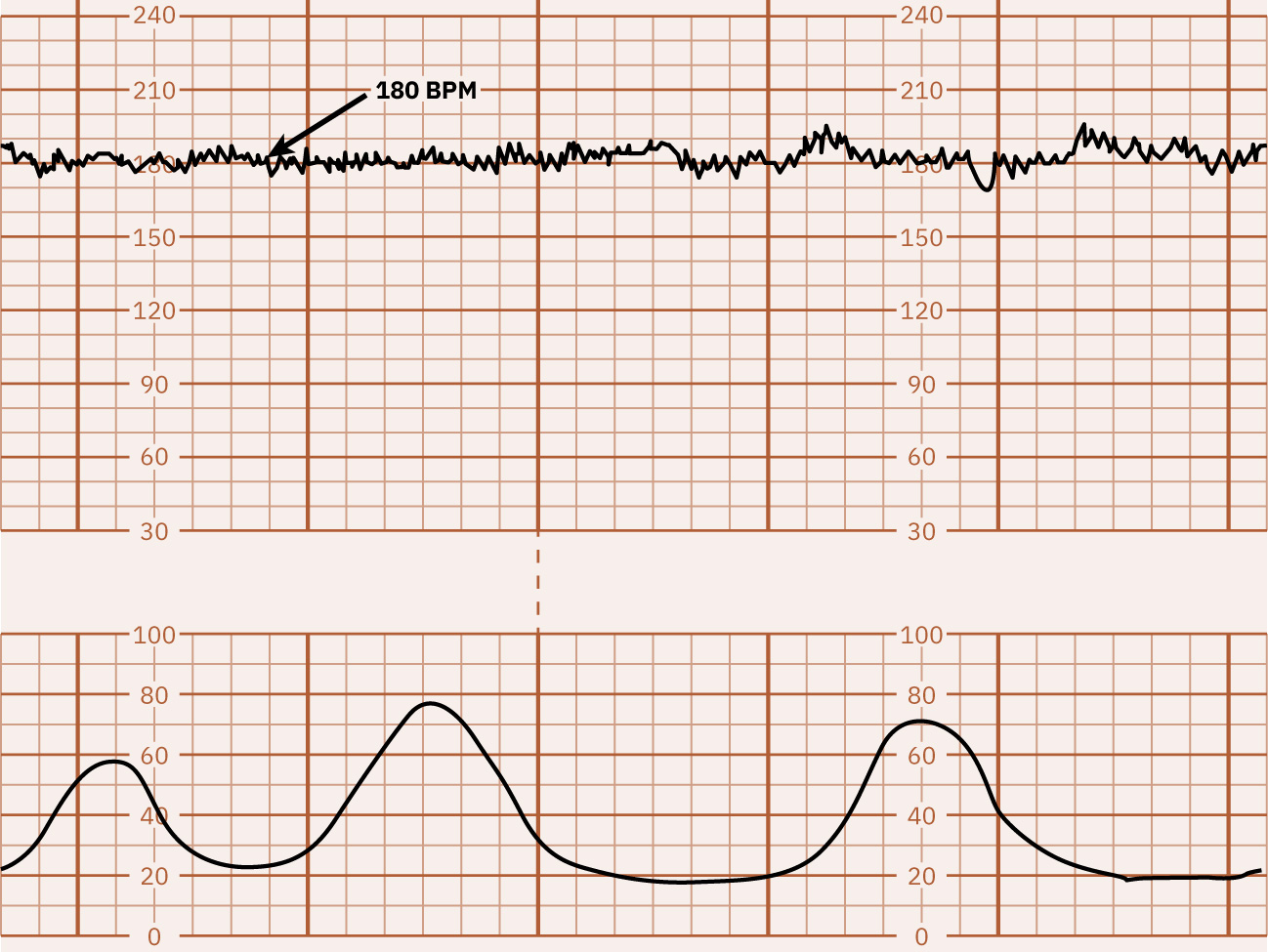 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
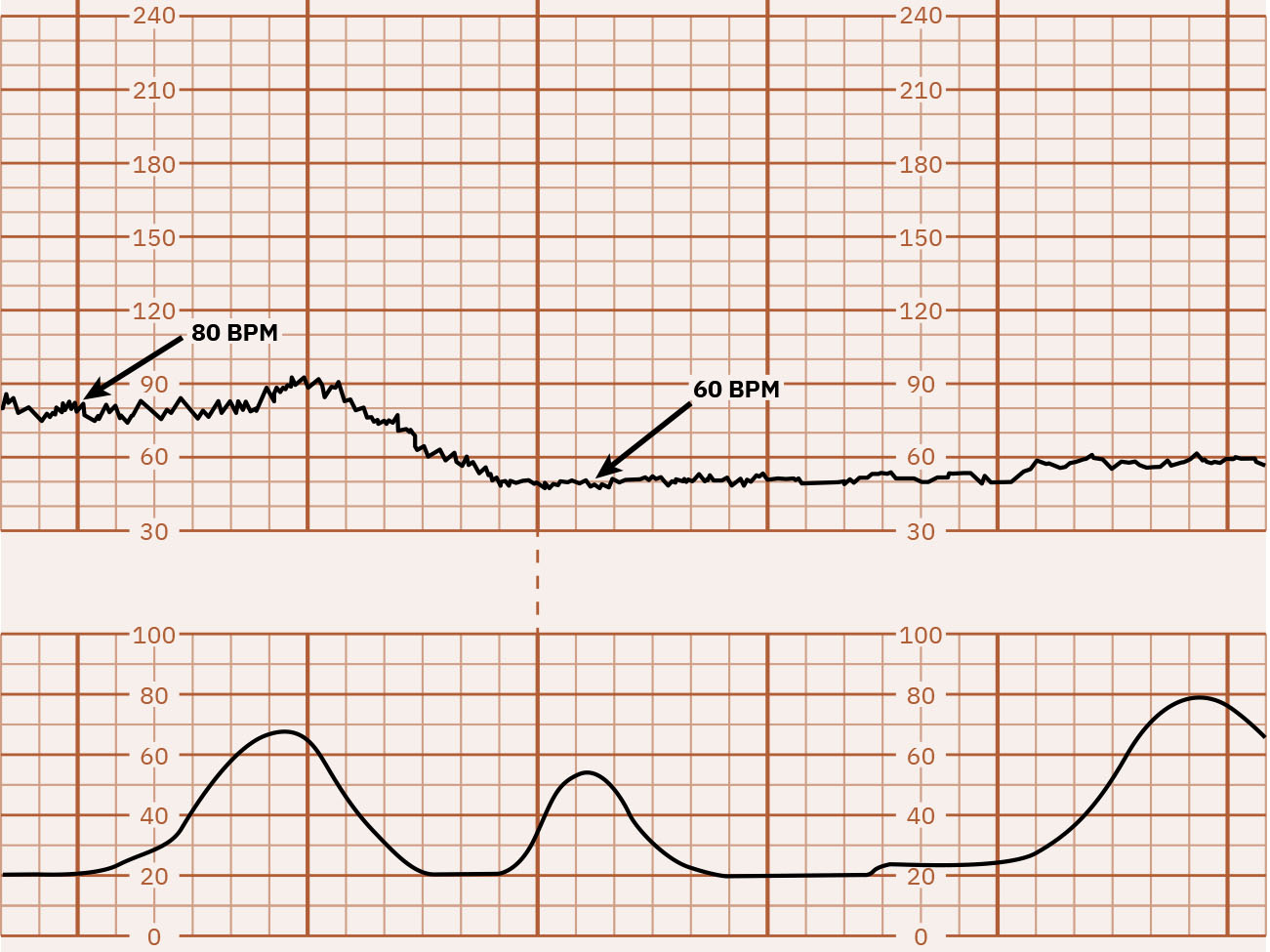 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Variabilidad: Mínima (5 bpm o menos), moderada (6 a 25 bpm, tranquilizadora), marcada (más de 25 bpm), o ausente; el patrón sinusoidal es una onda separada de alto riesgo (típicamente suave regular de 3 a 5 ciclos por minuto) con ausencia de variabilidad verdadera. La variabilidad mínima puede indicar riesgo de acidemia pero debe interpretarse con situación clínica completa y no como marcador definitivo único, mientras la variabilidad ausente es fuertemente preocupante por compromiso severo/metabolic-acidosis(acidosis metabólica) hasta excluir causas reversibles. La variabilidad marcada puede dificultar la determinación de la línea basal y puede acompañar estrés relacionado con hipoxia en segunda etapa.
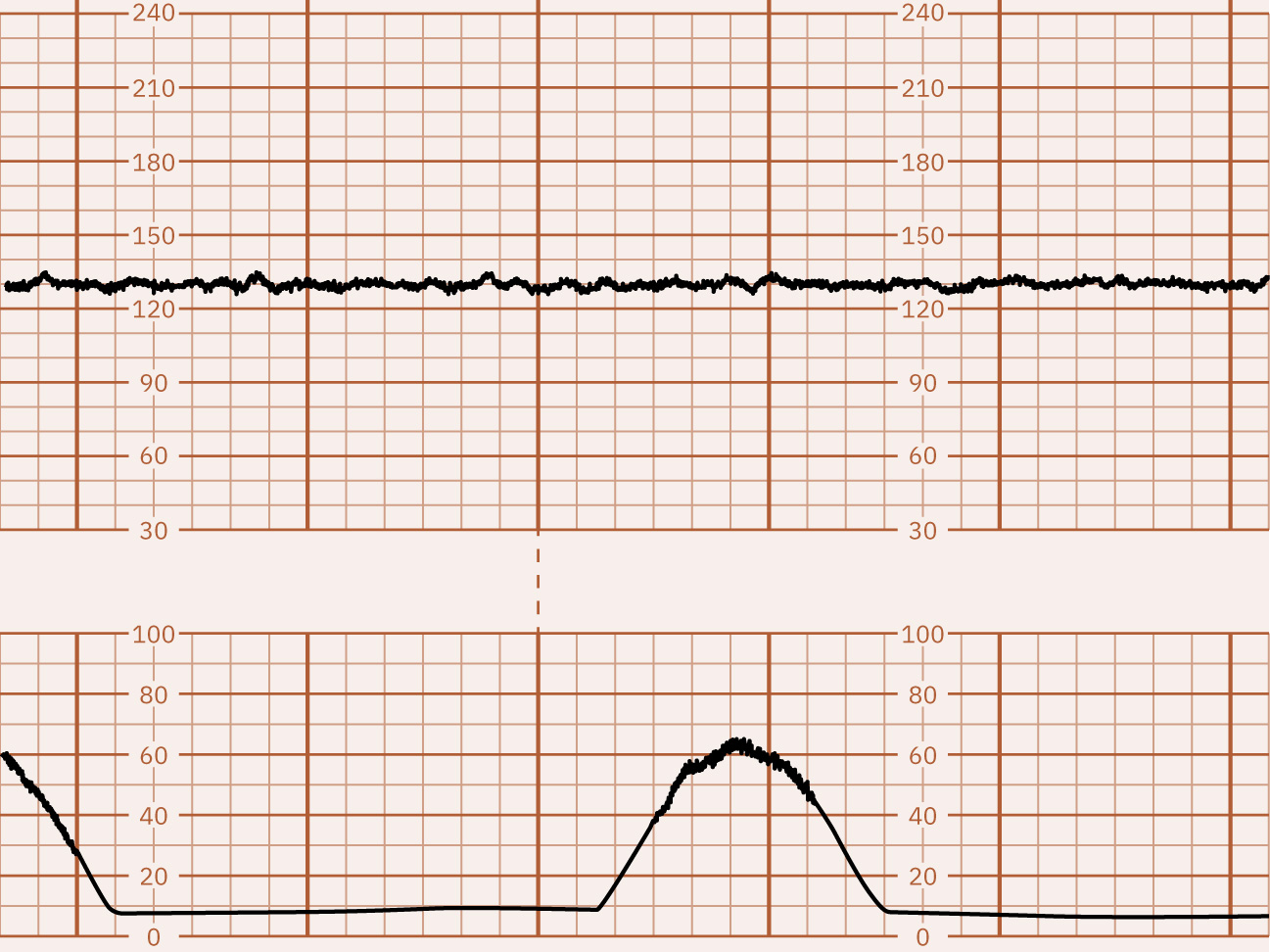 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
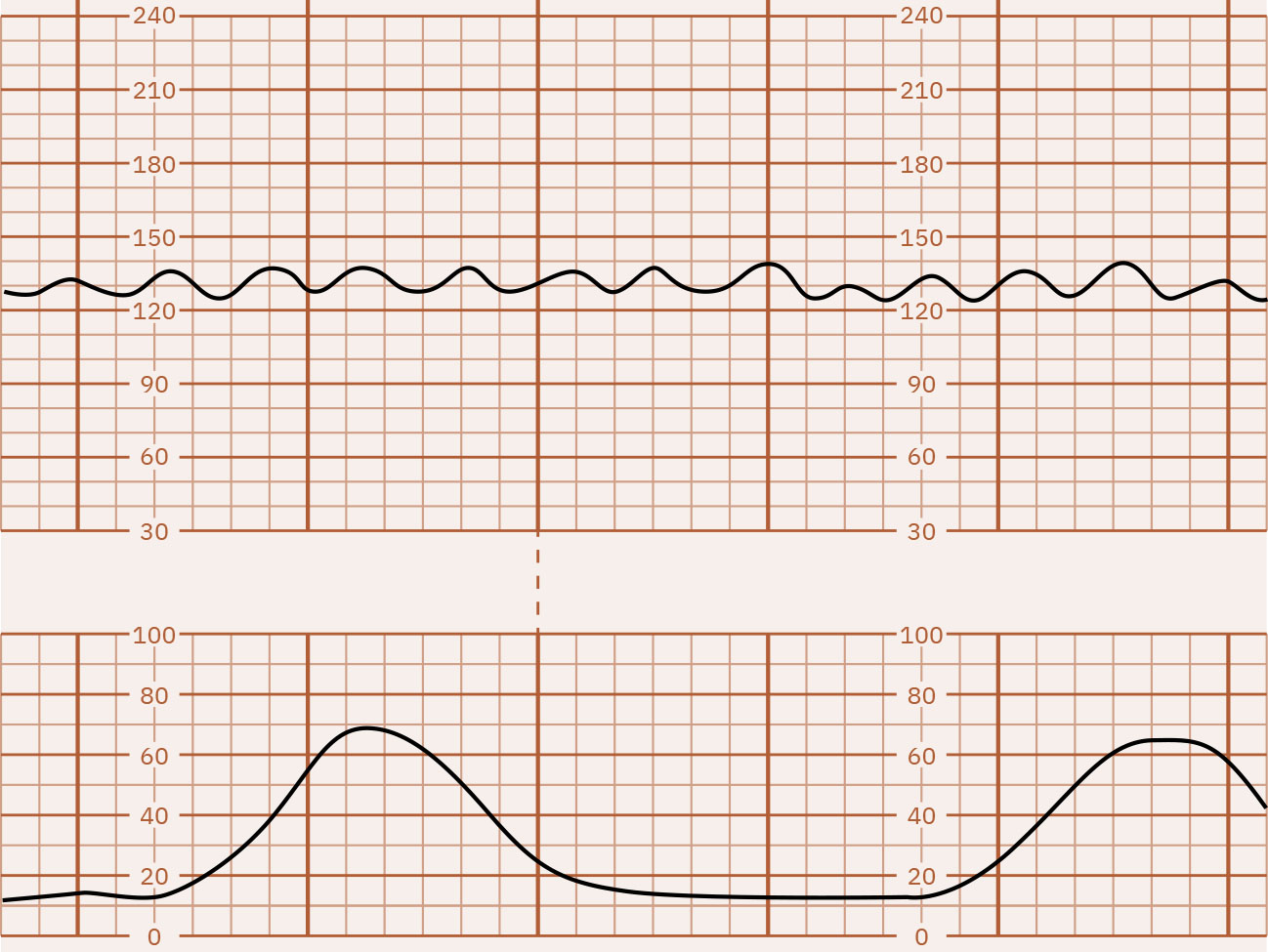 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Aumentos periódicos: Las aceleraciones son aumentos abruptos con inicio-a-pico menor de 30 segundos; a las 32 semanas o más son al menos 15 bpm por encima de la basal durante al menos 15 segundos y menos de 2 minutos, mientras antes de 32 semanas se espera patrón 10-por-10. Las aceleraciones son generalmente señales tranquilizadoras de bienestar fetal.
- Disminuciones periódicas: Las desaceleraciones tempranas son patrones graduales en espejo (típicamente respuesta vagal por compresión cefálica y a menudo benignas), las desaceleraciones tardías inician con contracciones pero se recuperan después de terminar la contracción con nadir después del pico de la contracción, las desaceleraciones variables son descensos abruptos (a menudo 15 bpm o más por debajo de la basal durante al menos 15 segundos) por mecanismos de compresión del cordón que pueden o no alinearse con contracciones, y las desaceleraciones prolongadas son descensos aislados (al menos 15 bpm) que duran 2 a 10 minutos.
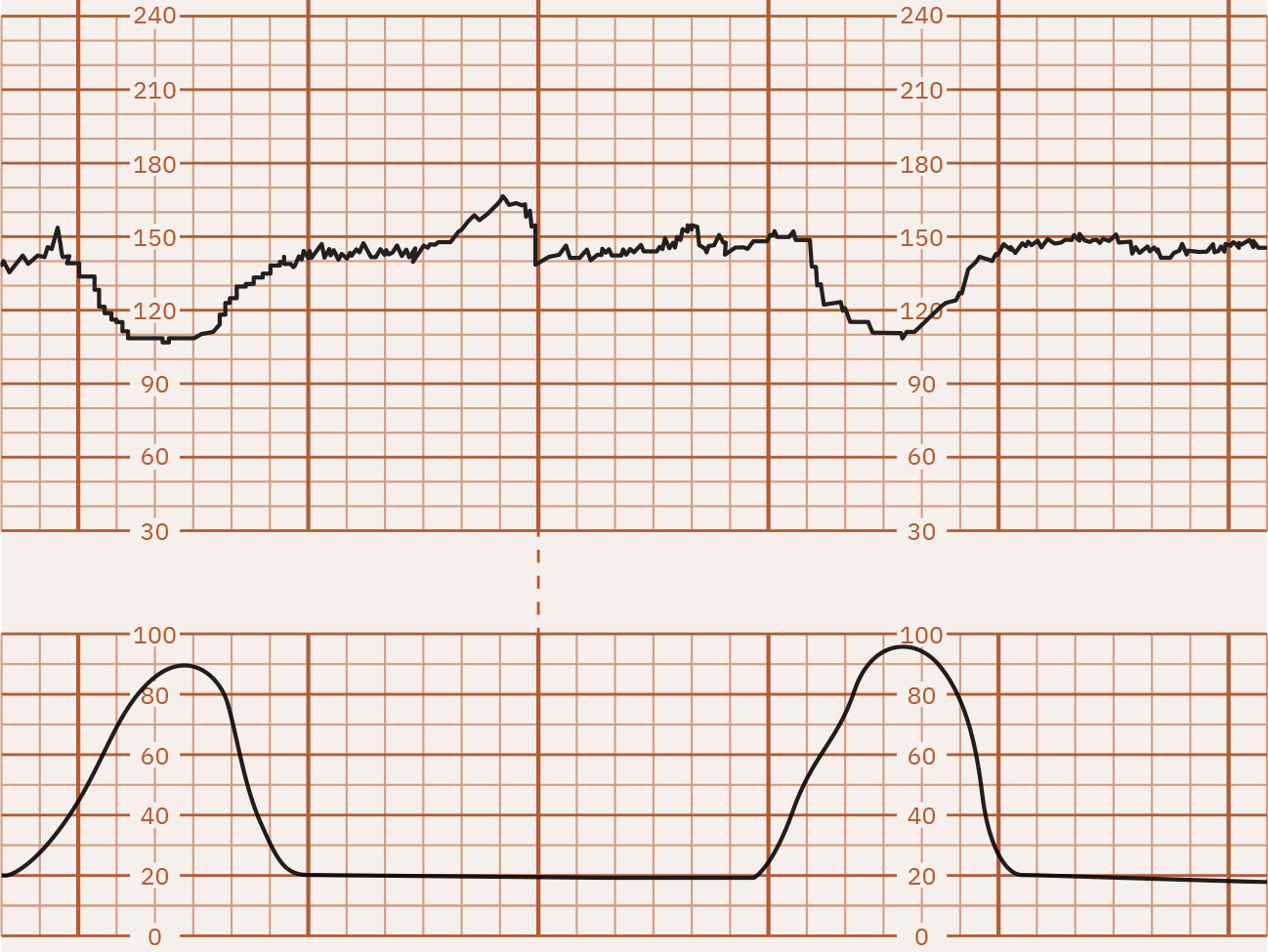 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
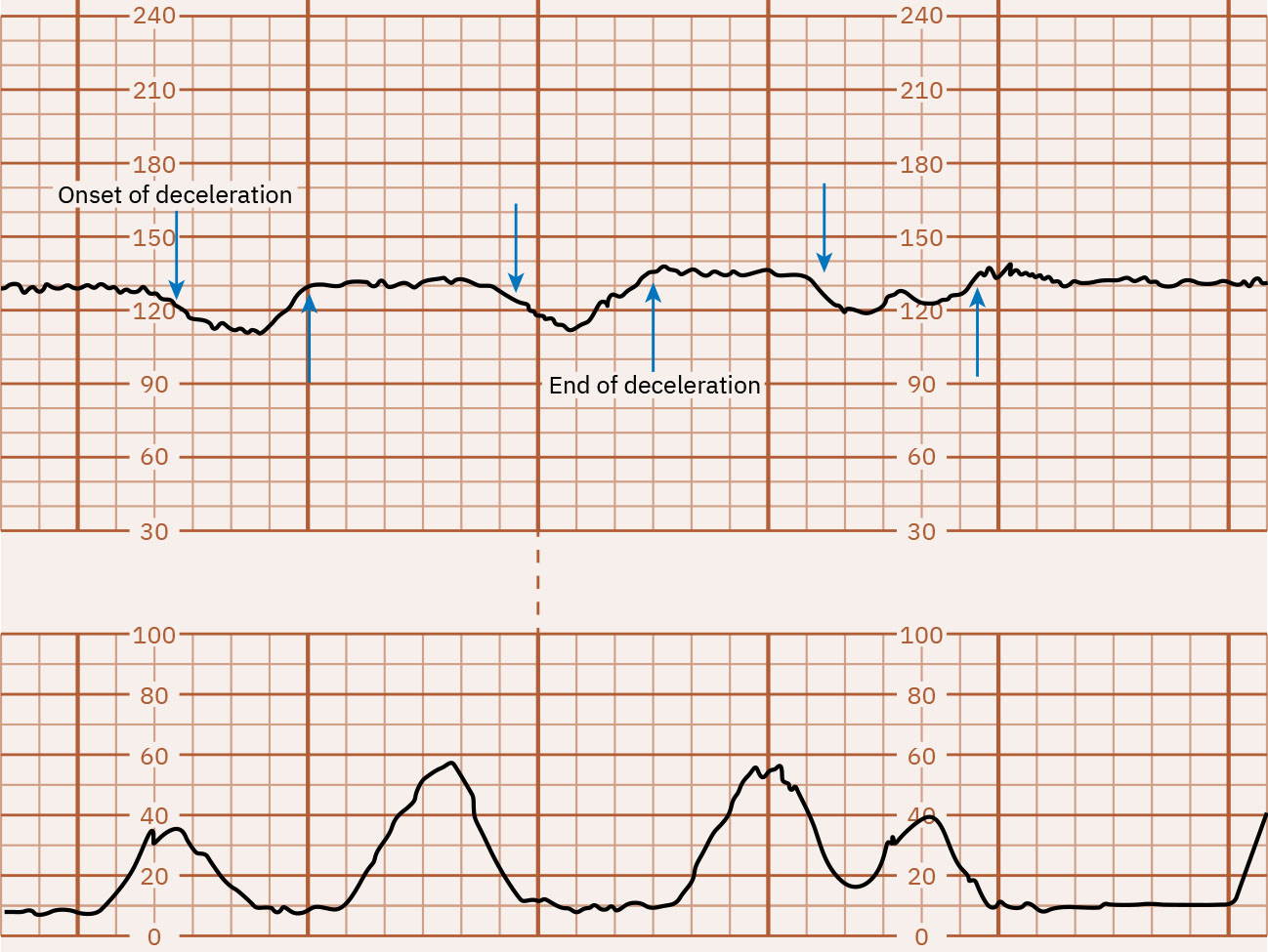 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
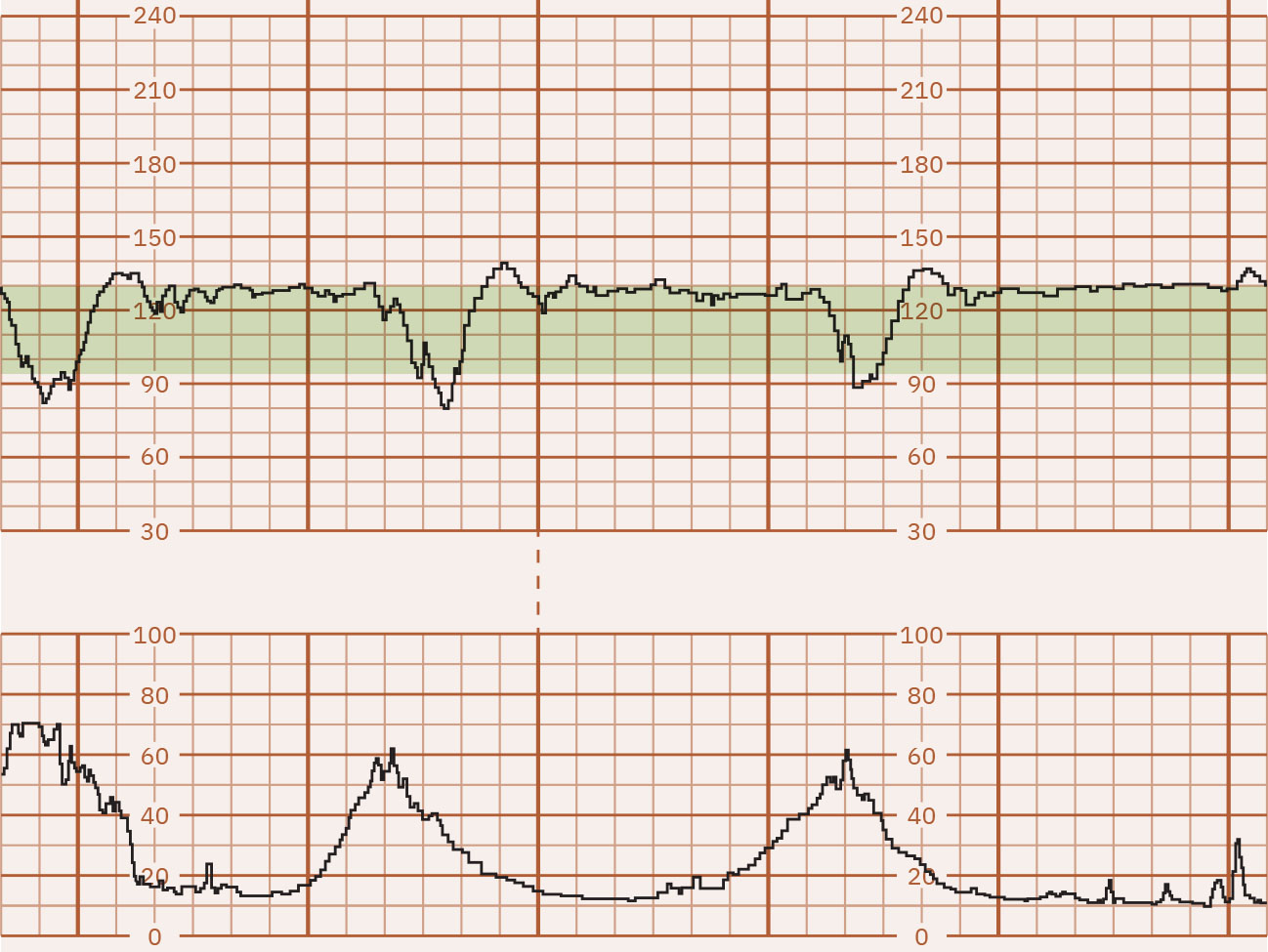 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
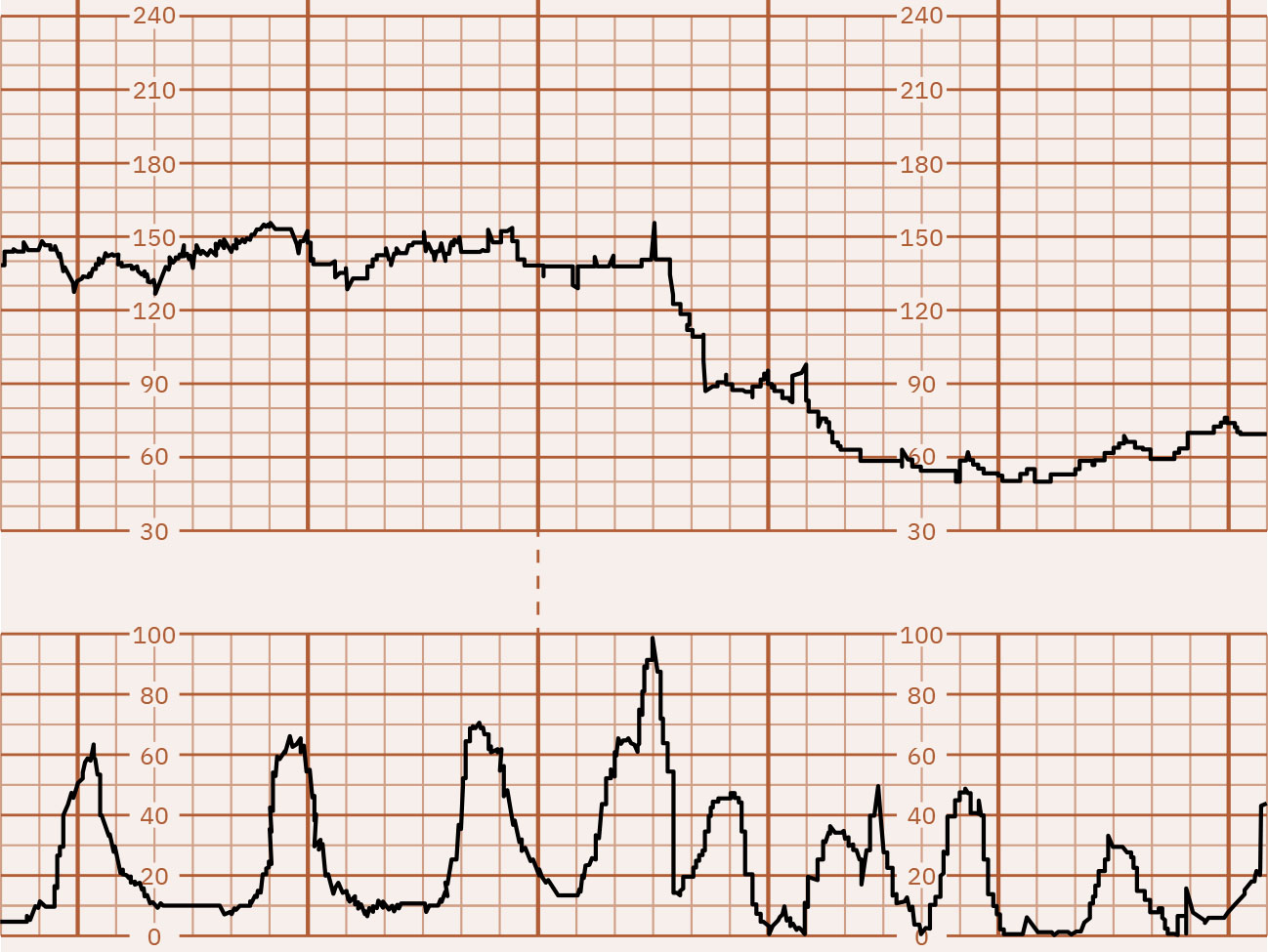 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Patrón de contracciones: La actividad de parto adecuada es generalmente 5 o menos contracciones en 10 minutos; taquisistolia es más de 5 en 10 minutos en al menos dos intervalos o contracciones de 2 minutos o más.
- Sistema de categorías NICHD: La Categoría I es tranquilizadora, la Categoría II es indeterminada y la Categoría III es anormal con mayor riesgo de acidemia.
Valoración de Enfermería
Enfoque NCLEX
La valoración prioritaria pregunta si el trazado actual sugiere adaptación tranquilizadora o hipoxia fetal en evolución que requiere intrauterine-resuscitation(reanimación intrauterina) inmediata.
- Determinar línea basal e identificar taquicardia (>160 por 10 minutos) o bradicardia (<110 por 10 minutos).
- Cuando hay taquicardia, buscar primero contribuyentes maternos reversibles (especialmente fiebre) y evitar etiquetar distrés fetal solo por frecuencia basal cuando no hay desaceleraciones ni otras señales de compromiso.
- Para taquicardia basal, revisar contribuyentes maternos (infección/fiebre, ansiedad, deshidratación, nicotina, medicamentos seleccionados, situación tiroidea) y fetales (hipoxia, infección, anemia, prematuridad, arritmia).
- Para bradicardia basal, revisar contribuyentes maternos (hipotensión/efecto de anestesia, causas metabólicas, medicamentos seleccionados, emergencias obstétricas mayores y posible lectura errónea de pulso materno) y fetales (compresión de cabeza/cordón, hipoxia, problemas congénitos de conducción).
- Clasificar variabilidad, enfatizando la pérdida de variabilidad moderada como tendencia clave de alarma.
- Para variabilidad mínima, revisar contribuyentes comunes como ciclos de sueño fetal, prematuridad, situación de anomalía del SNC y exposición a medicamentos (incluyendo magnesium-sulfate(sulfato de magnesio)) antes de asignar compromiso irreversible.
- Escalar con rapidez cuando empeora la trayectoria de variabilidad (moderada a mínima a ausente), porque esta progresión puede indicar estrés fetal en avance.
- Diferenciar tipo de desaceleración por inicio, forma, relación con contracciones y momento de recuperación.
- Tratar desaceleraciones tardías recurrentes como no tranquilizadoras hasta demostrar lo contrario, y evaluar impulsores probables de insuficiencia uteroplacentaria (taquisistolia, efecto de oxitocina, hipotensión neuroaxial, enfermedad hipertensiva/placentaria, situaciones de anemia).
- Evaluar frecuencia/duración/intensidad de contracciones e identificar patrones de taquisistolia que empeoran tolerancia fetal.
- Para desaceleraciones variables, seguir tendencia de profundidad/frecuencia/duración y si son repetitivas en el tiempo porque la repetición prolongada aumenta preocupación por hipoxia.
- Para desaceleraciones prolongadas, investigar hiperestimulación, compresión de cordón, hipotensión, desprendimiento placentario, convulsión y parto inminente; episodios más profundos/largos elevan riesgo de hipoxia.
- Después de recuperación de desaceleración prolongada, tratar taquicardia persistente con variabilidad reducida como posible señal de estrés posthipóxico.
- Interpretar el trazado como Categoría I, II o III y seguir si la categoría mejora o empeora después de intervenciones.
Intervenciones de Enfermería
- Reposicionar a la paciente en trabajo de parto, iniciar bolo de líquidos IV cuando esté indicado y escalar cambios no tranquilizadores al profesional de inmediato.
- Para preocupación por bradicardia, priorizar diferenciación rápida entre bradicardia basal sostenida y patrón de desaceleración prolongada mientras se inicia secuencia inmediata de reposición y soporte de fluidos IV.
- Para patrones preocupantes de bradicardia o desaceleración, implementar secuencia de intrauterine-resuscitation(reanimación intrauterina) de la unidad y reevaluación continua.
- Suspender oxitocina cuando la taquisistolia uterina contribuya a cambios no tranquilizadores de FHR y preparar tocolisis cuando se indique.
- Comunicar con claridad la evolución del patrón usando terminología estandarizada para apoyar decisiones del equipo.
Escalamiento de Hipoxia
Desaceleraciones tardías persistentes, desaceleraciones prolongadas o pérdida progresiva de variabilidad pueden indicar empeoramiento del compromiso de oxígeno fetal y requieren acción urgente.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [tocolytics] | Escenario de uso de terbutaline | Puede usarse cuando la taquisistolia contribuye a bradicardia fetal; verificar pulso materno antes de administración. |
| labor-analgesics(analgésicos del trabajo de parto) | Epidural y otras opciones | Interpretar cambios de trazado considerando efectos farmacológicos y estado materno. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente en trabajo de parto desarrolla desaceleraciones variables repetitivas seguidas de una desaceleración prolongada tras contracciones frecuentes.
- Reconocer indicios: Desaceleraciones recurrentes abruptas, nadir prolongado y patrón de estrés por contracciones.
- Analizar indicios: Compresión de cordón umbilical con posible hipoxia fetal emergente.
- Priorizar hipótesis: El riesgo inmediato de oxigenación fetal es la prioridad más alta.
- Generar soluciones: Reposición, soporte de fluidos, evaluar carga de contracciones y notificar al profesional con urgencia.
- Tomar acción: Iniciar medidas de intrauterine-resuscitation(reanimación intrauterina) y mantener vigilancia estrecha del trazado.
- Evaluar resultados: La basal/variabilidad mejoran y las desaceleraciones disminuyen en frecuencia o severidad.
Conceptos Relacionados
- external-and-internal-fetal-monitoring(monitorización fetal externa e interna) - El método de monitorización afecta confiabilidad de señal y velocidad de respuesta.
- intrauterine-resuscitation(reanimación intrauterina) - Paquete de escalamiento para estado fetal no tranquilizador.
- stages-of-labor(etapas del trabajo de parto) - La etapa clínica informa dinámica esperada de trazado y contracciones.
- physiologic-adaptations-during-labor-and-birth(adaptaciones fisiológicas durante el trabajo de parto y nacimiento) - Las adaptaciones maternas influyen en interpretación del trazado fetal.
- birth-related-complications(complicaciones relacionadas con el nacimiento) - Mecanismo central detrás de muchos patrones de desaceleraciones variables.
Autoevaluación
- ¿Qué categoría de variabilidad FHR es la más tranquilizadora y por qué?
- ¿Cómo difieren las desaceleraciones tardías de las tempranas en significado clínico?
- ¿Qué primeras acciones de enfermería se priorizan en bradicardia fetal prolongada?