Manejo No Farmacológico del Dolor
Puntos clave
- Las estrategias no farmacológicas para dolor del trabajo de parto mejoran comodidad, afrontamiento y control percibido.
- La calma ambiental, el movimiento y el contacto de apoyo pueden reducir dolor y ansiedad durante el trabajo de parto.
- La selección de técnicas debe individualizarse según preferencia de la paciente, etapa del trabajo de parto y contexto cultural.
Fisiopatología
El dolor del trabajo de parto está influido por estrés uterino y de tejidos pélvicos, dinámica del descenso fetal, activación autonómica y procesamiento cognitivo-emocional. Las estrategias no farmacológicas reducen el sufrimiento al modular la respuesta al estrés, potenciar liberación de endorfinas, mejorar alineación biomecánica y fortalecer el foco de afrontamiento.
Intervenciones como posicionamiento, hidroterapia, respiración y masaje también influyen en mecánica del parto y conservación de energía. Su beneficio es mayor cuando se aplican de manera proactiva y se ajustan conforme cambia la intensidad del trabajo de parto.
La activación simpática impulsada por ansiedad (respuesta de lucha o huida con liberación de hormonas del estrés) puede amplificar la percepción de dolor y ralentizar la progresión del parto, por lo que las señales de seguridad y control ambiental son centrales en el manejo del dolor.
Clasificación
- Métodos ambientales: Control de iluminación, reducción de ruido, música, puntos focales e imaginería guiada.
- Métodos de contacto de confort: Masaje, contrapresión, effleurage, paños fríos y soporte térmico.
- Métodos de movimiento/posición: Caminar, cuclillas, balanceo, decúbito lateral, manos y rodillas e inclinaciones pélvicas.
- Métodos asistidos con pelota: Posicionamiento con pelota de parto y pelota de cacahuate para ampliar caderas y apoyar rotación/descenso.
- Métodos respiratorios/mente-cuerpo: Respiración controlada, canto, hipnosis, biorretroalimentación y contextos de acupresión.
- Métodos procedimentales adjuntos: Inyecciones de agua estéril para dolor de parto predominantemente lumbar en entornos entrenados.
Valoración de enfermería
Enfoque NCLEX
La valoración prioritaria pregunta qué método no farmacológico coincide mejor con el patrón actual de dolor, estado de afrontamiento y etapa del trabajo de parto.
- Valorar características del dolor, estilo de afrontamiento y entorno sensorial preferido.
- Usar herramientas de dolor reportado por la paciente (por ejemplo NRS o escalas de descriptor verbal) junto con señales conductuales y evitar interpretación basada solo en apariencia.
- Evaluar estado fetal y de contracciones antes de introducir o cambiar intervenciones de confort.
- Reevaluar efectividad de la intervención por reporte de dolor, señales conductuales y capacidad de descansar entre contracciones.
- Tamizar contraindicaciones o límites personales (por ejemplo aversión al tacto o antecedente de trauma).
- Valorar si la paciente desea apoyo continuo no médico durante el parto (por ejemplo doula) e integrar ese rol con el cuidado de enfermería.
- Tamizar contraindicaciones para hidroterapia (por ejemplo fiebre, sangrado vaginal, estado pretérmino o riesgo infeccioso) antes de opciones de inmersión.
- Durante cuidado con inmersión, verificar elegibilidad de bajo riesgo y alinear intervalos de monitorización con estándares de auscultación intermitente.
Intervenciones de enfermería
- Optimizar el entorno de la habitación para seguridad y calma (luz tenue, ruido reducido, música/aromáticos elegidos por la paciente).
- Construir temprano un plan de habitación dirigido por la paciente (iluminación, sonido, aroma, puntos focales) y comunicarlo entre miembros del equipo para preservar continuidad.
- Guiar movimiento apropiado por etapa y cambios de posición para apoyar descenso y confort.
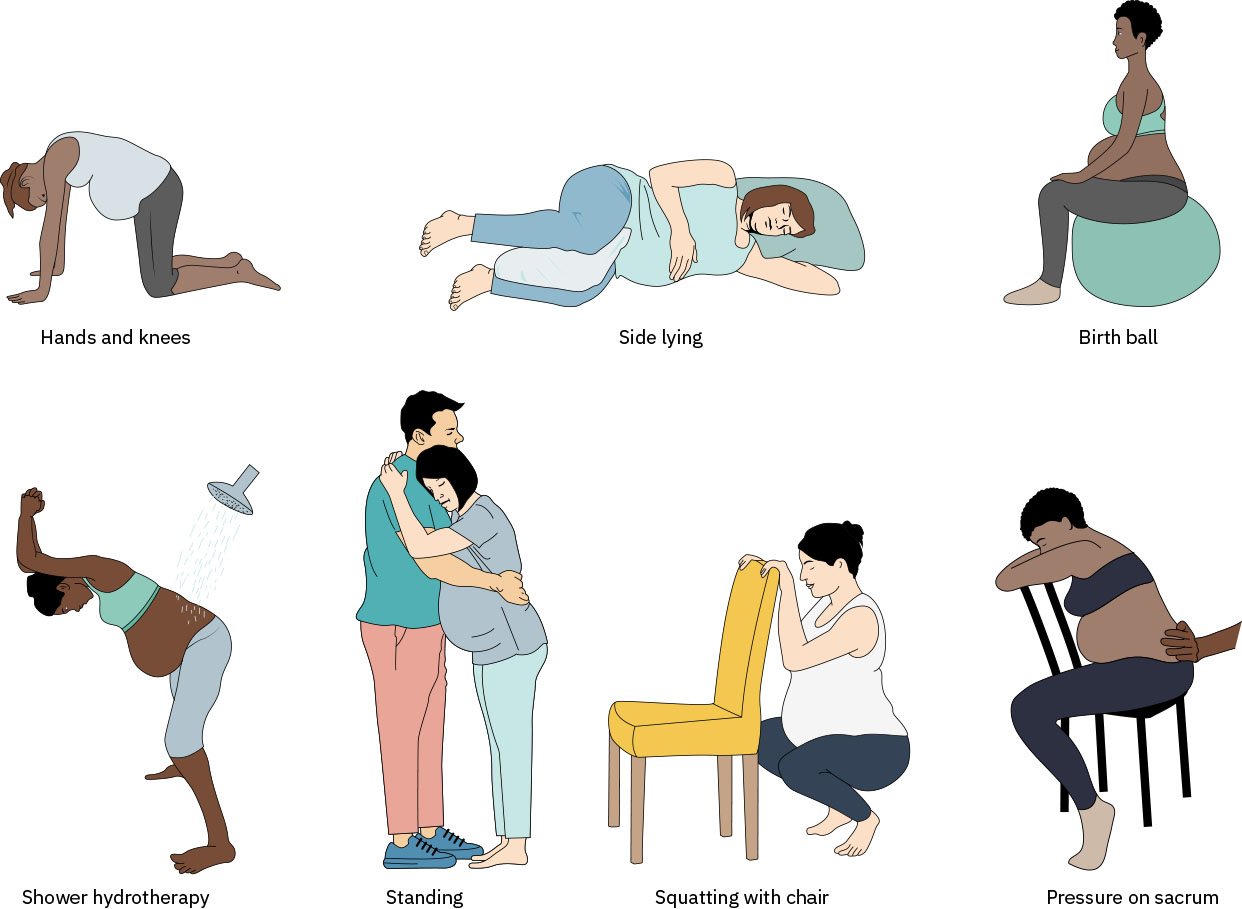 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
- Usar opciones basadas en balanceo según tolerancia (por ejemplo mecedora, balanceo con pelota de parto, sentarse en inodoro hacia adelante o hacia atrás cuando no esté contraindicado, o balanceo asistido de cadera en decúbito lateral).
- Aplicar o guiar técnicas de la persona de apoyo como contrapresión, compresión de caderas y effleurage.
- Usar contrapresión sostenida con compresión de caderas para dolor sacro/lumbar dominante y apoyo de apertura pélvica cuando se tolere.
- Para trabajo de parto con dolor lumbar dominante, guiar posición de manos y rodillas con inclinaciones pélvicas (patrón gato-vaca) para reducir tensión sacra y apoyar rotación de occipucio posterior a occipucio anterior.
- En intervalos de manos y rodillas, combinar movimiento con masaje lumbar, contrapresión y compresas calientes o frías cuando se prefiera.
- Usar posición en decúbito lateral cuando la presión lumbar sea prominente o se necesite descanso, manteniendo la promoción de apertura pélvica.
- Usar posicionamiento con pelota de parto y pelota de cacahuate para apoyar apertura de caderas y progreso del parto; en pacientes sin analgesia epidural, el uso de pelota de parto se asocia con menor molestia en la primera etapa y trabajo de parto más corto en evidencia metaanalítica.
- Cuando hay analgesia epidural, continuar apoyo basado en posiciones (incluyendo configuraciones laterales con pelota de cacahuate), pero orientar que las mejoras de resultados son menos consistentes entre estudios.
- Enseñar y reforzar patrones respiratorios adaptables a fases temprana, activa y de pujo.
- Guiar variantes de respiración (limpieza, abdominal, torácica, canto, jadeo y pujo con glotis abierta o cerrada) y corregir hiperventilación con respiración abdominal más lenta o exhalación con labios fruncidos.
- Durante las contracciones, modelar respiración en tiempo real con la paciente cuando sea útil y orientar a la pareja para seguir marcadores de inicio/fin de respiración de limpieza.
- Para vías de acupresión, usar solo personal entrenado y conjuntos de puntos seguros para embarazo; objetivos comunes en trabajo de parto incluyen manos, pies y orejas.
- Apoyar integración de doula cuando esté presente porque el apoyo continuo no profesional se asocia con menores tasas de intervención y mayores resultados de lactancia y satisfacción con el parto.
- Apoyar medidas básicas prácticas de confort que reducen amplificación del dolor, incluyendo hidratación, micción programada y posicionamiento no supino.
- Ofrecer con frecuencia pequeños volúmenes de líquidos orales/hielo cuando esté permitido; ayuno prolongado puede empeorar la incomodidad y contribuir al riesgo de cetosis/hiponatremia.
- Explicar la desaceleración de motilidad gastrointestinal en el trabajo de parto y usar estrategias de ingesta en pequeño volumen para limitar carga de náusea/vómito.
- Durante hidroterapia, mantener vigilancia materno-fetal usando auscultación intermitente o monitorización inalámbrica impermeable según estado de riesgo.
- En monitorización en tina de parto, colocar Doppler impermeable sobre la espalda fetal y valorar FCF antes, durante y después de contracciones; si no hay equipo impermeable, obtener verificaciones intermitentes con mínima interrupción en lugar de salida completa de la tina.
- En pacientes con analgesia epidural, fomentar cambios de posición al menos cada 20 a 30 minutos para apoyar rotación, descenso y confort.
- Reforzar habilidades de “ensayo de parto” de clases prenatales para que pacientes y personas de apoyo puedan usar respiración/relajación y métodos de afrontamiento de respaldo si la analgesia epidural se retrasa, está contraindicada o se rechaza.
- Fomentar planificación de preparación al parto que coincida con filosofía y acceso de la paciente (formatos basados en hospital, centro de parto, comunidad, privado o en línea), incluyendo planes de respaldo con técnicas mixtas.
- Usar paños fríos para alivio de calor, sudoración y náusea, e involucrar a la persona de apoyo en aplicación repetida.
Riesgo de desajuste de técnica
Forzar métodos no deseados puede aumentar el distrés y reducir la confianza; las medidas de confort deben permanecer dirigidas por la paciente.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| labor-analgesics(analgésicos del trabajo de parto) | Opciones epidural, opioide y nitroso | Los métodos no farmacológicos siguen siendo adjuntos útiles antes y después del uso de medicamentos. |
| [antiemetics] | Contexto de manejo de náusea | Apoyar hidratación oral y confort mientras se evalúa necesidad de escalada farmacológica. |
Aplicación del juicio clínico
Escenario clínico
Una paciente en trabajo de parto reporta dolor lumbar severo durante las contracciones y solicita apoyo para evitar una escalada temprana de medicación.
- Reconocer señales: Aumento de intensidad del dolor, molestia predominantemente lumbar y motivación preservada para afrontamiento sin medicación.
- Analizar señales: La estrategia actual es insuficiente; se indica un enfoque combinado de movimiento y contrapresión.
- Priorizar hipótesis: La prioridad inmediata es restaurar la efectividad del afrontamiento manteniendo seguridad materno-fetal.
- Generar soluciones: Reevaluar estado del trabajo de parto, luego probar contrapresión, posición con inclinación pélvica y alternancia térmica.
- Tomar acción: Guiar a la persona de apoyo y ciclar intervenciones a través de las contracciones.
- Evaluar resultados: Mejora la tolerancia al dolor, disminuye la ansiedad y se sostiene la participación en el trabajo de parto.
Conceptos relacionados
- planes de parto - La planificación de preferencias ayuda a alinear estrategia de confort antes de que el trabajo de parto se intensifique.
- adaptaciones psicosociales durante el trabajo de parto y nacimiento - La regulación emocional y el apoyo afectan la percepción del dolor.
- etapas del trabajo de parto - La efectividad de las estrategias cambia según fases del trabajo de parto.
- manejo farmacológico del dolor - Integra opciones no farmacológicas y farmacológicas.
- factores que influyen en el proceso del trabajo de parto y nacimiento - La posición y la psique influyen directamente en dolor y progreso.
Autoevaluación
- ¿Qué métodos no farmacológicos son más útiles para dolor de parto predominantemente lumbar?
- ¿Cómo deben adaptarse las estrategias respiratorias desde trabajo de parto temprano hasta el pujo?
- ¿Qué signos indican que un método de confort debe modificarse o reemplazarse?