Fundamentos de onda ECG y aplicacion de 12 derivaciones
Puntos clave
- El ECG registra actividad electrica cardiaca detectada en la piel mediante electrodos.
- El papel estandar de ECG apoya interpretacion temporal usando cuadros pequenos y grandes.
- Los componentes de la onda se corresponden con eventos de conduccion y contraccion a lo largo del ciclo cardiaco.
- El ECG de doce derivaciones es una herramienta diagnostica central en evaluacion de sintomas cardiacos agudos.
- La monitorizacion ECG tambien apoya reevaluacion de seguridad farmacologica y vigilancia de isquemia.
- Los hallazgos ECG se integran con frecuencia con biomarcadores cardiacos en presentaciones de isquemia aguda.
Fisiopatologia
La activacion electrica cardiaca inicia en el nodo sinoauricular, se propaga por tejido auricular, hace pausa en el nodo auriculoventricular y continua por vias de conduccion ventricular. El foco marcapasos mas rapido fija el ritmo, y el ECG captura esta secuencia como segmentos e intervalos de onda organizados. El ritmo sinusal normal refleja esta via ordenada (nodo SA → nodo AV → haz de His → ramas del haz → fibras de Purkinje), con retraso AV que apoya llenado ventricular antes de despolarizacion ventricular. A nivel celular, la automaticidad del tejido conductor refleja ciclos repetitivos de prepotencial de sodio, despolarizacion impulsada por calcio y repolarizacion mediada por potasio. Los miocitos contractiles luego atraviesan despolarizacion rapida, una meseta prolongada sostenida por calcio y repolarizacion con fases refractarias que reducen riesgo de contraccion repetida inmediata. Las frecuencias de marcapaso intrinsecas disminuyen a lo largo de la via (SA mas rapido, luego nodo AV, luego His-Purkinje), por lo que una falla severa de conduccion puede presentarse con ritmos de escape mas lentos y compromiso de perfusion.
Dado que la alteracion electrica puede preceder al colapso hemodinamico severo, la valoracion ECG oportuna apoya diagnostico temprano y orientacion terapeutica en pacientes sintomaticos.
Un ECG de 12 derivaciones capta actividad electrica desde multiples perspectivas al combinar seis derivaciones precordiales toracicas (V1-V6) con entradas de derivaciones de extremidades desde electrodos de miembros (RA, LA, RL, LL). Los impresos estandar suelen mostrar aproximadamente 2.5 segundos por derivacion en formato de cuadricula de 12 derivaciones.
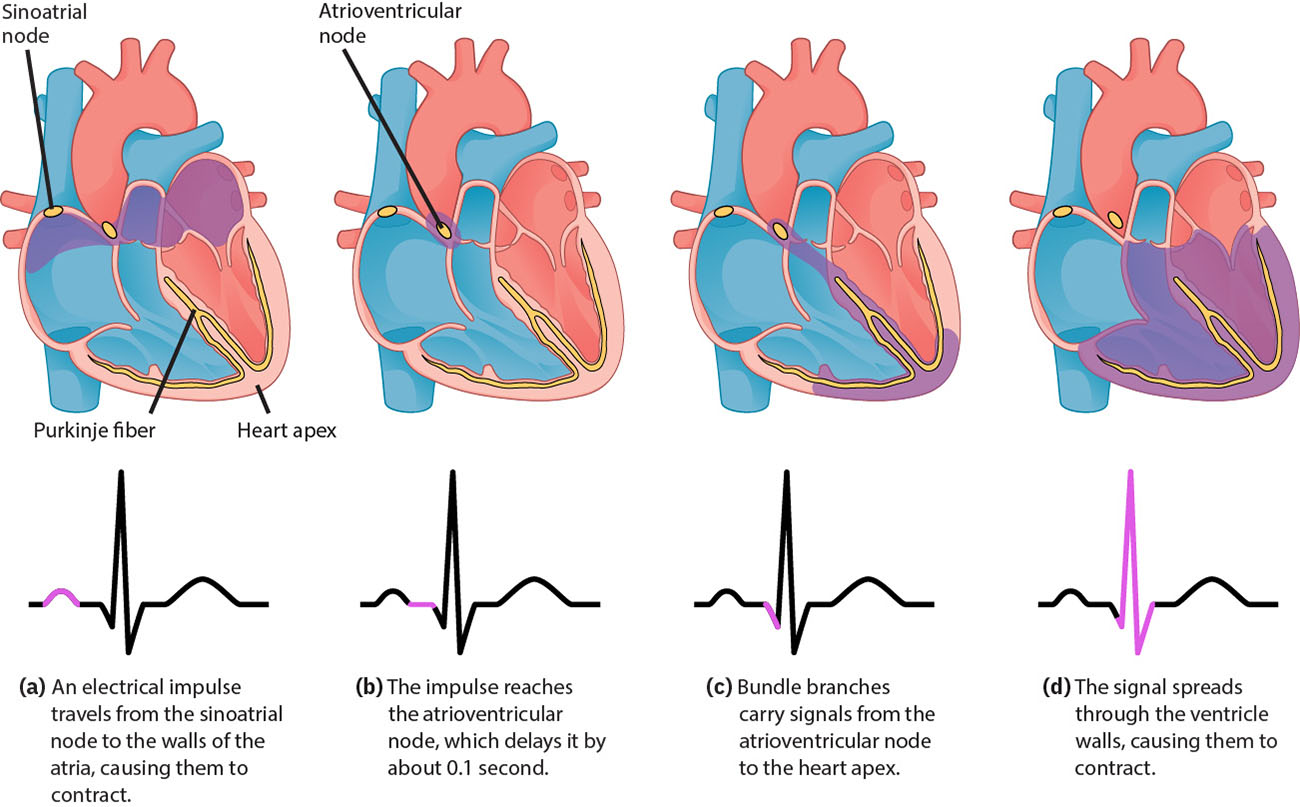 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Clasificacion
- Referencia basal/isoelectrica: Contexto de linea cero para deflexion de onda hacia arriba o hacia abajo.
- Elementos centrales de onda: Onda P, intervalo/segmento PR, complejo QRS, segmento ST, onda T, intervalo QT.
- Mapeo de ciclo cardiaco: Onda P (despolarizacion auricular), QRS (despolarizacion ventricular con inicio de sistole ventricular), onda T (repolarizacion ventricular y fase de relajacion).
- Intervalos de regularidad del ritmo: Consistencia de intervalos P-P y R-R para control de ritmo auricular/ventricular.
- Integridad de via sinusal: Inicio en nodo SA y retraso de transmision en nodo AV antes de activacion ventricular His-Purkinje.
- Contexto de electrofisiologia celular: Comportamiento de prepotencial de marcapaso versus despolarizacion/meseta/repolarizacion de celulas contractiles y tiempo refractario.
- Referencia isoelectrica: Linea basal usada para identificar deflexion positiva/negativa y puntos de inicio-fin de intervalos.
- Formatos de monitorizacion: Tiras de ritmo de seis segundos para vigilancia y ECG de 12 derivaciones para valoracion diagnostica mas amplia, usadas comunmente en flujos de ED, ICU, telemetry y PACU.
- Estructura de panel de 12 derivaciones: Derivaciones de miembros (I, II, III), derivaciones aumentadas de miembros (aVR, aVL, aVF) y derivaciones precordiales (V1-V6).
- Mapeo de territorios por derivacion: Inferior (II, III, aVF), lateral (I, aVL, V5, V6), septal (V1, V2) y anterior (V3, V4).
- Amplitud de uso clinico: Triaje de sintomas agudos, monitorizacion de tratamiento/condicion y contextos de tamizaje seleccionados (por ejemplo evaluacion de cardiomiopatia).
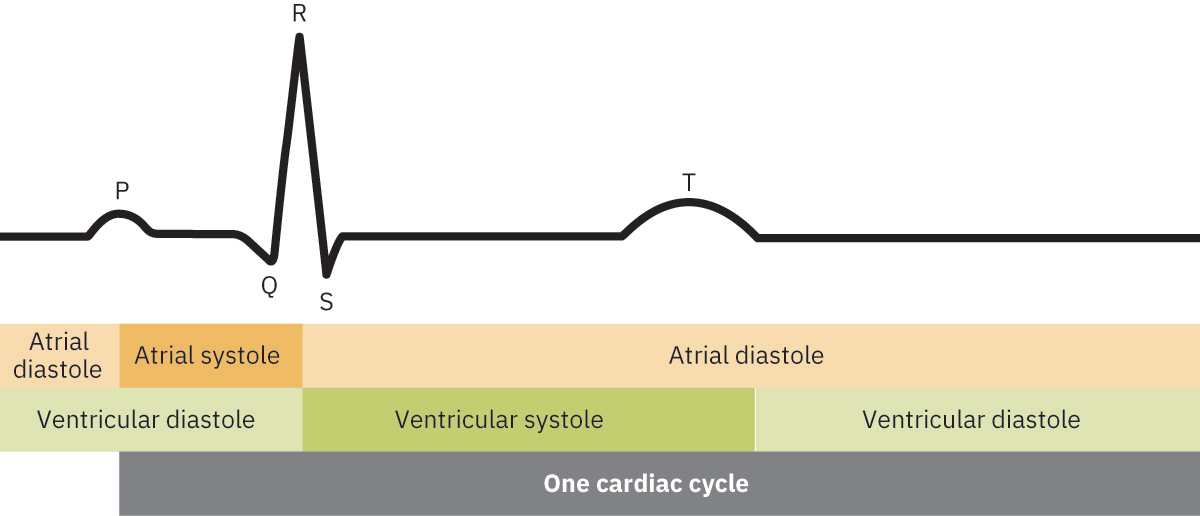 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Rangos de referencia de ondas
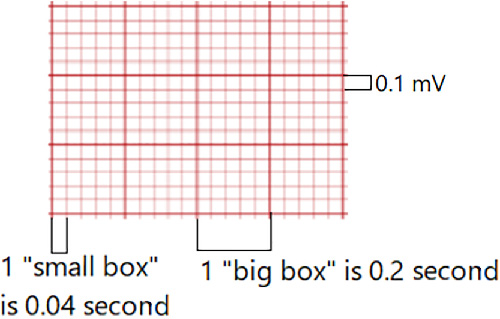 Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
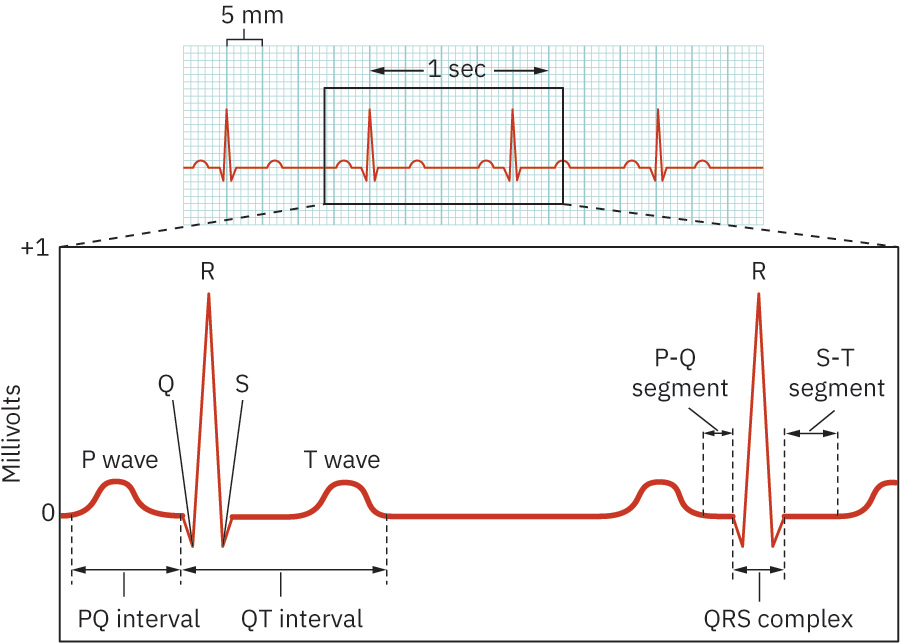 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
- Tiempo de cuadricula ECG: Un cuadro horizontal pequeno equivale a
0.04segundos; un cuadro grande (cinco cuadros pequenos) equivale a0.20segundos. - Contexto de escala vertical: La deflexion vertical refleja amplitud de voltaje electrico alrededor de la linea basal isoelectrica.
- Onda P: Tipicamente <0.12 segundos y <2.5 mm de amplitud; por lo general redondeada, con posible variacion por derivacion en inversion/bifasica.
- Intervalo PR: 0.12-0.20 segundos; algunas referencias de ensenanza de ritmo medico-quirurgico en adultos enmarcan lo normal alrededor de 0.16-0.20 segundos. La prolongacion mas alla de 0.20 segundos sugiere retraso/bloqueo de conduccion AV.
- Complejo QRS: 0.06-0.12 segundos; un patron de onda Q patologica (por ejemplo duracion >0.04 segundos, profundidad >1 mm o >25% de amplitud de QRS) puede sugerir infarto previo.
- Intervalo QT: Aproximadamente 0.36-0.44 segundos, con dependencia de frecuencia cardiaca y sexo; se prefiere monitorizacion de QTc cuando existe riesgo de prolongacion relacionado con medicamentos.
- Umbral de preocupacion por QT largo: QT por encima de aproximadamente 0.47 segundos en hombres o 0.48 segundos en mujeres aumenta riesgo de torsades y otros ritmos ventriculares malignos.
- Onda T: Usualmente positiva/redondeada, a menudo menor de 10 mm de amplitud y comunmente entre aproximadamente un octavo y dos tercios del tamano de la onda R.
- Segmento ST: Intervalo isoelectrico entre el punto final de onda S (punto J) y el inicio de onda T; patrones de elevacion/depresion pueden indicar lesion aguda o isquemia.
- Segmento versus intervalo: El segmento es el espacio entre ondas sin una onda; el intervalo incluye una onda mas el segmento de conexion.
- Concepto de tiempo del ciclo: Los eventos electricos preceden a la contraccion mecanica; el tiempo ECG ayuda a correlacionar secuencia electrica con fases sistolica y diastolica.
- Cambio ST clinicamente significativo: Aproximadamente >=1 mm de elevacion ST en derivaciones de miembros o >=2 mm en derivaciones precordiales (en derivaciones contiguas) respalda preocupacion por lesion aguda; depresion ST >1 mm puede sugerir isquemia.
- Extremos de QTc: QTc corto (<0.36 segundos) puede ocurrir en estados metabolicos/electroliticos seleccionados, mientras QTc prolongado aumenta riesgo de torsades de pointes y otros ritmos ventriculares malignos.
Otros hallazgos ECG
- Onda U: Pequena deflexion post-T que puede ser visible en algunos trazos; su prominencia se vincula comunmente con hipokalemia.
- Onda J: Deflexion extra en la union QRS-ST, asociada de forma clasica a hipotermia.
Valoracion de enfermeria
Enfoque NCLEX
Las preguntas suelen evaluar reconocimiento de estructura de onda esperada y cuando la accion prioritaria es adquirir 12 derivaciones.
- Evalue sintomas cardiacos y urgencia que justifican adquisicion inmediata de ECG.
- Evalue calidad del trazo, contexto de colocacion de derivaciones y riesgo de artefacto.
- Evalue componentes basicos del ciclo y consistencia temporal en papel ECG.
- Use calibradores cuando esten disponibles para mediciones precisas de intervalos; el conteo por cuadros en tira sigue siendo el metodo al lado de la cama mas comun.
- Evalue patrones de intervalos P-P y R-R para regularidad e indicios de disociacion auriculo-ventricular.
- Correlacione bradicardia inestable con posible falla del sistema de conduccion y priorice oxigenacion, soporte hemodinamico, telemetry y escalamiento urgente.
- En contextos pediatricos y congenitos, correlacione bradicardia severa persistente o disociacion AV con posible bloqueo cardiaco completo congenito y probable evaluacion de via de marcapasos.
- Evalue si hallazgos en tira de ritmo requieren evaluacion ampliada con 12 derivaciones.
- Recuerde que el ECG por si solo no confirma efectividad de bombeo; integre hallazgos de pulso/perfusion y trate actividad electrica sin pulso como estado de emergencia sin gasto.
Intervenciones de enfermeria
- Obtenga y priorice ECG de 12 derivaciones en pacientes con preocupacion de sintomas cardiacos agudos.
- Apoye monitorizacion continua en entornos de alta agudeza y documente hallazgos de tira de ritmo segun politica.
- Reconozca telemetry como monitorizacion continua del ritmo que apoya deteccion rapida de patrones de disritmia en evolucion.
- Comunique de forma oportuna cambios nuevos o preocupantes del patron de conduccion.
- Integre hallazgos ECG con biomarcadores y estado global de perfusion.
- Coordine vias de escalamiento cuando hallazgos sugieran inestabilidad cardiaca en evolucion.
Riesgo de retraso diagnostico
No obtener evaluacion ECG oportuna en sintomas agudos puede retrasar tratamiento definitivo de eventos cardiacos potencialmente mortales.
Farmacologia
Las tendencias ECG se interpretan junto con biomarcadores cardiacos y respuesta al tratamiento para guiar tiempos de medicacion, escalamiento y reevaluacion en cuidado cardiaco agudo.
Aplicacion del juicio clinico
Escenario clinico
Un paciente presenta molestia toracica aguda y diaforesis, y la monitorizacion al lado de la cama genera preocupacion por anormalidad de conduccion.
- Reconocer indicios: El patron de sintomas y el cambio en monitor sugieren posible evento cardiaco agudo.
- Analizar indicios: La preocupacion en tira de ritmo requiere valoracion electrica mas amplia.
- Priorizar hipotesis: Puede estar evolucionando un proceso isquemico o disritmico.
- Generar soluciones: Adquirir ECG de 12 derivaciones, comparar hallazgos y prepararse para intervencion rapida.
- Tomar accion: Realizar y comunicar ECG con urgencia al equipo tratante.
- Evaluar resultados: El diagnostico oportuno apoya manejo dirigido mas temprano.
Conceptos relacionados
- interpretacion sistematica de ecg y triaje de disritmias - Las tendencias de biomarcadores suelen interpretarse con hallazgos ECG en cuidado agudo.
- uso de gasometria arterial versus venosa en el cuidado - Los datos fisiologicos combinados pueden refinar valoracion cardiopulmonar urgente.
- insuficiencia respiratoria - La monitorizacion ECG ayuda a detectar carga cardiaca durante compromiso respiratorio severo.
- coordinacion del cuidado del paciente, referencias interdisciplinarias y gestion de casos - La comunicacion interdisciplinaria rapida mejora flujo de emergencia.
- toma de decisiones basada en evidencia en enfermeria - La accion guiada por ECG ejemplifica juicio de enfermeria informado por datos.
Autoevaluacion
- Como apoyan los cuadros del papel ECG la interpretacion de intervalos y ritmo?
- Cuando una preocupacion en tira de seis segundos debe activar adquisicion inmediata de ECG de 12 derivaciones?
- Por que los hallazgos ECG suelen interpretarse con biomarcadores cardiacos en presentaciones agudas?