胎心率與宮縮模式
重點整理
- 正常胎心率基線為 110 至 160 bpm,以 10 分鐘時段測量。
- 中度變異(6 至 25 bpm)是最令人安心的變異模式。
- 減速類型與時序決定緊迫性:早期減速通常良性,而晚期、重複變異型與延長減速會增加缺氧疑慮。
- 子宮收縮過頻與條帶從 Category II 向 III 進展時,需快速再評估與升級處置。
病理生理
胎心率(FHR)反映分娩期間自主神經調節與氧合狀態的動態變化。交感神經輸入傾向升高 FHR,副交感神經輸入傾向降低 FHR;氧合與酸鹼狀態變化會改變此平衡,形成可辨識條帶模式。 逐搏變異是胎兒中樞神經-自主神經反應完整性的關鍵指標;中度變異通常與較佳氧合與酸鹼狀態一致。
子宮收縮可短暫影響胎盤與臍帶血流。因此,模式判讀需整合基線心率、變異品質、週期性加速/減速與宮縮脈絡,而非依賴單一條帶特徵。
分類
- 基線:10 分鐘內 FHR 平均值,排除主要週期性變化與顯著變異,通常以 5-bpm 遞增記錄;心搏過速定義為 10 分鐘內大於 160 bpm,心搏過緩定義為 10 分鐘內小於 110 bpm。
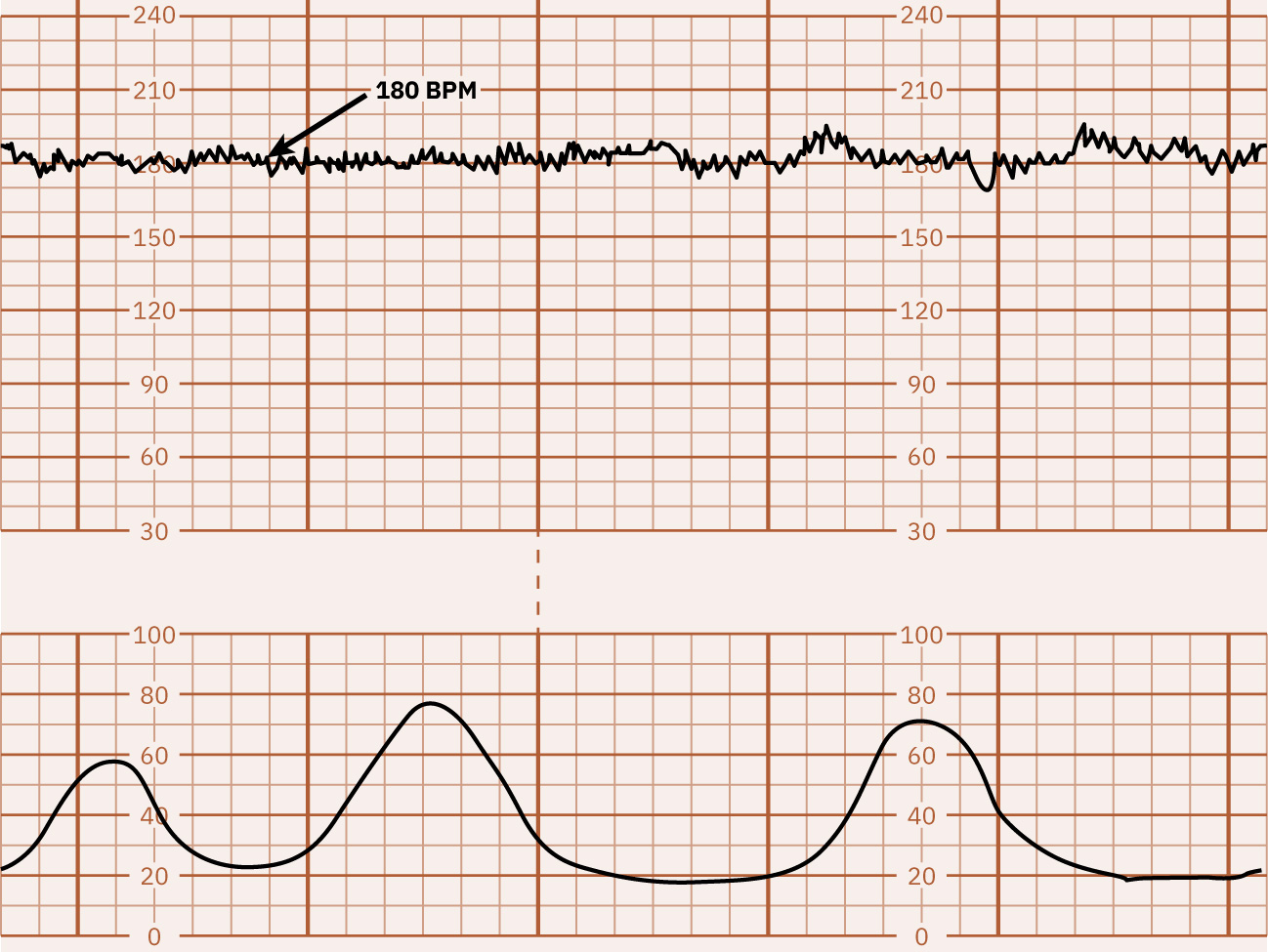 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
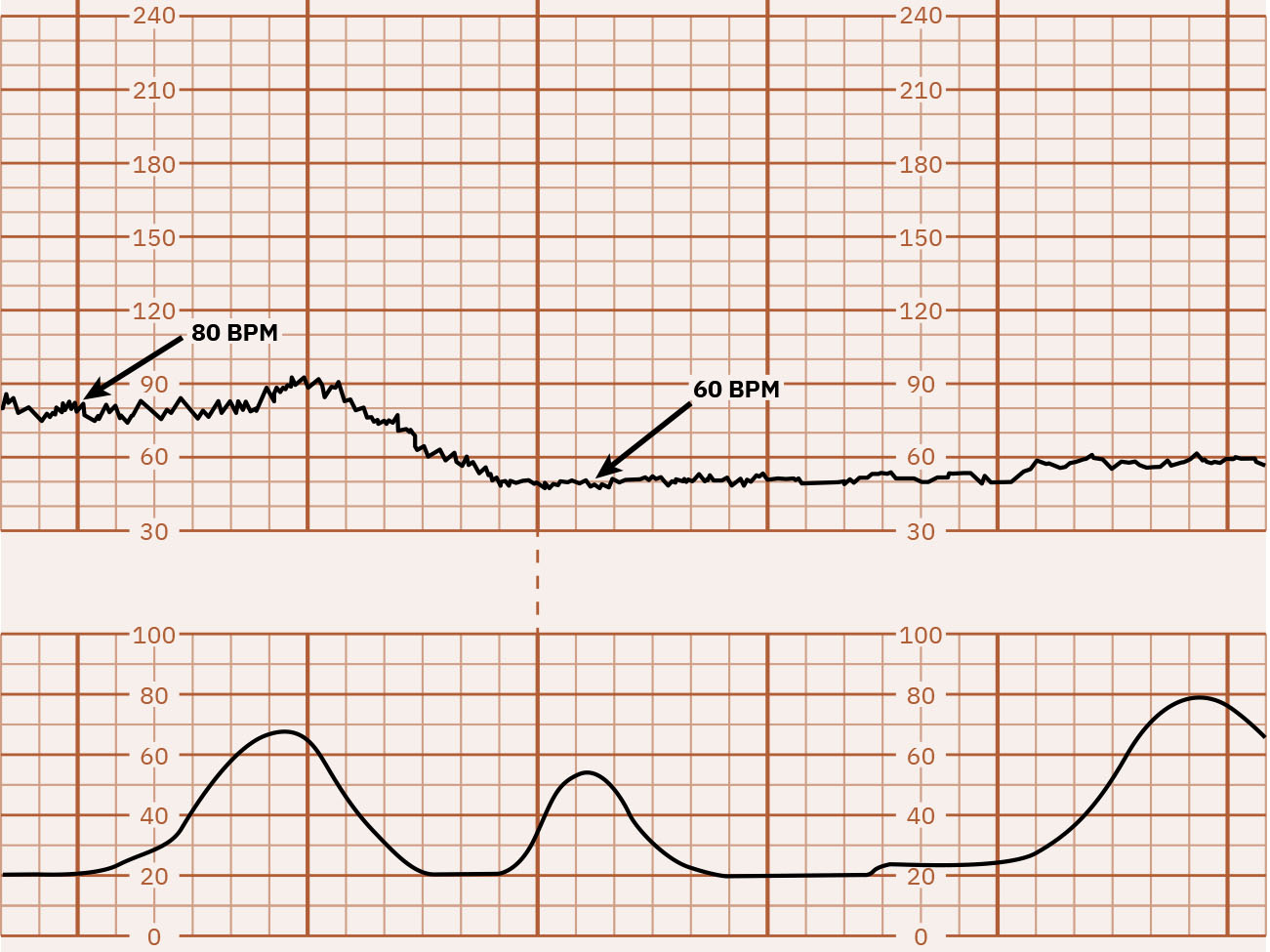 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- 變異:最小(5 bpm 或以下)、中度(6 至 25 bpm,較安心)、顯著(超過 25 bpm)或缺失;竇性模式為獨立高風險波形(通常每分鐘 3 至 5 次平滑規律波)且無真實變異。最小變異可能提示酸血症風險,但需結合完整臨床脈絡判讀,不能作為單一決定性指標;而變異缺失在排除可逆病因前,應高度懷疑嚴重受損/代謝性酸中毒。顯著變異可能使基線判讀困難,並可能伴隨第二產程相關缺氧壓力。
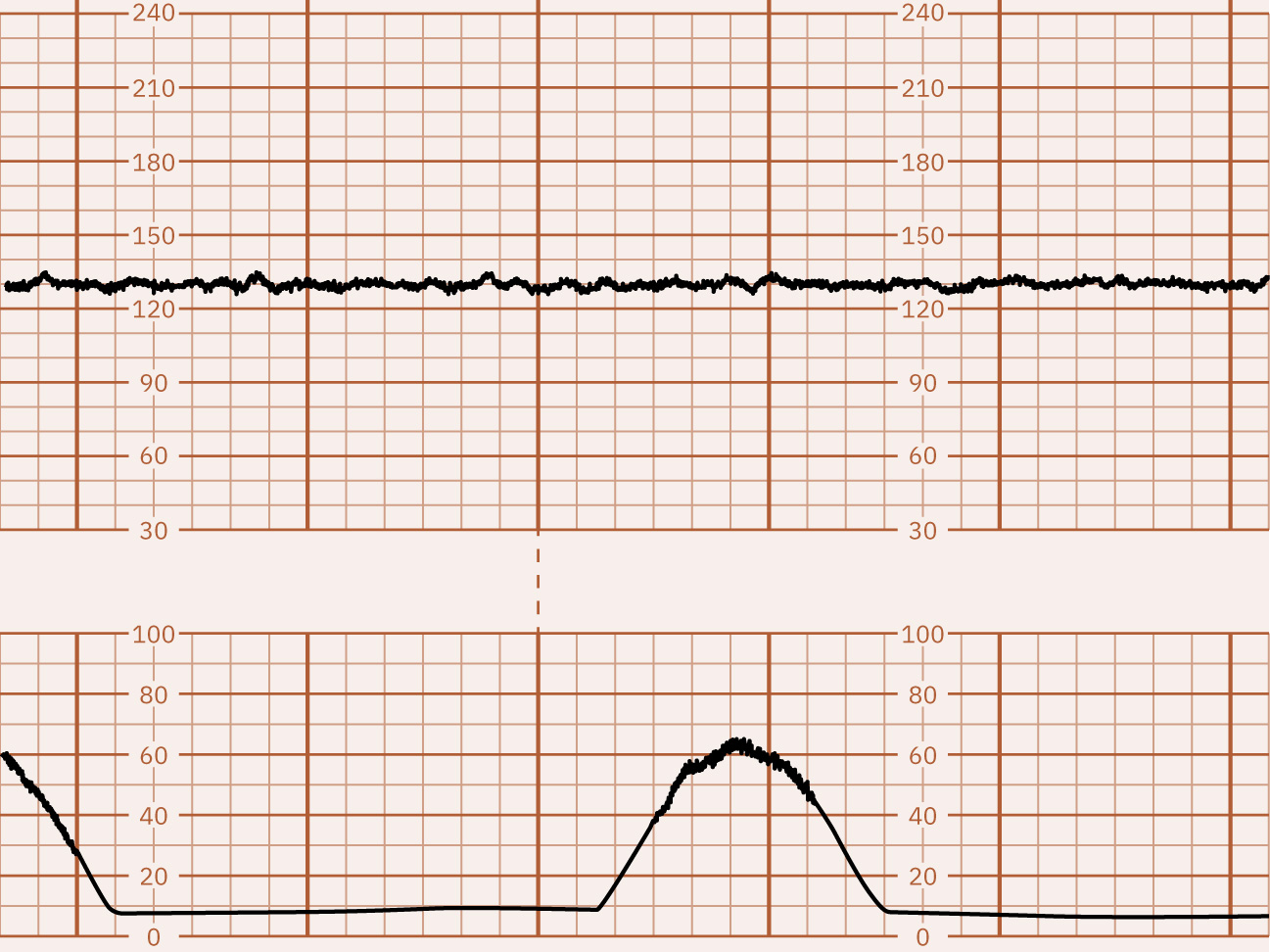 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
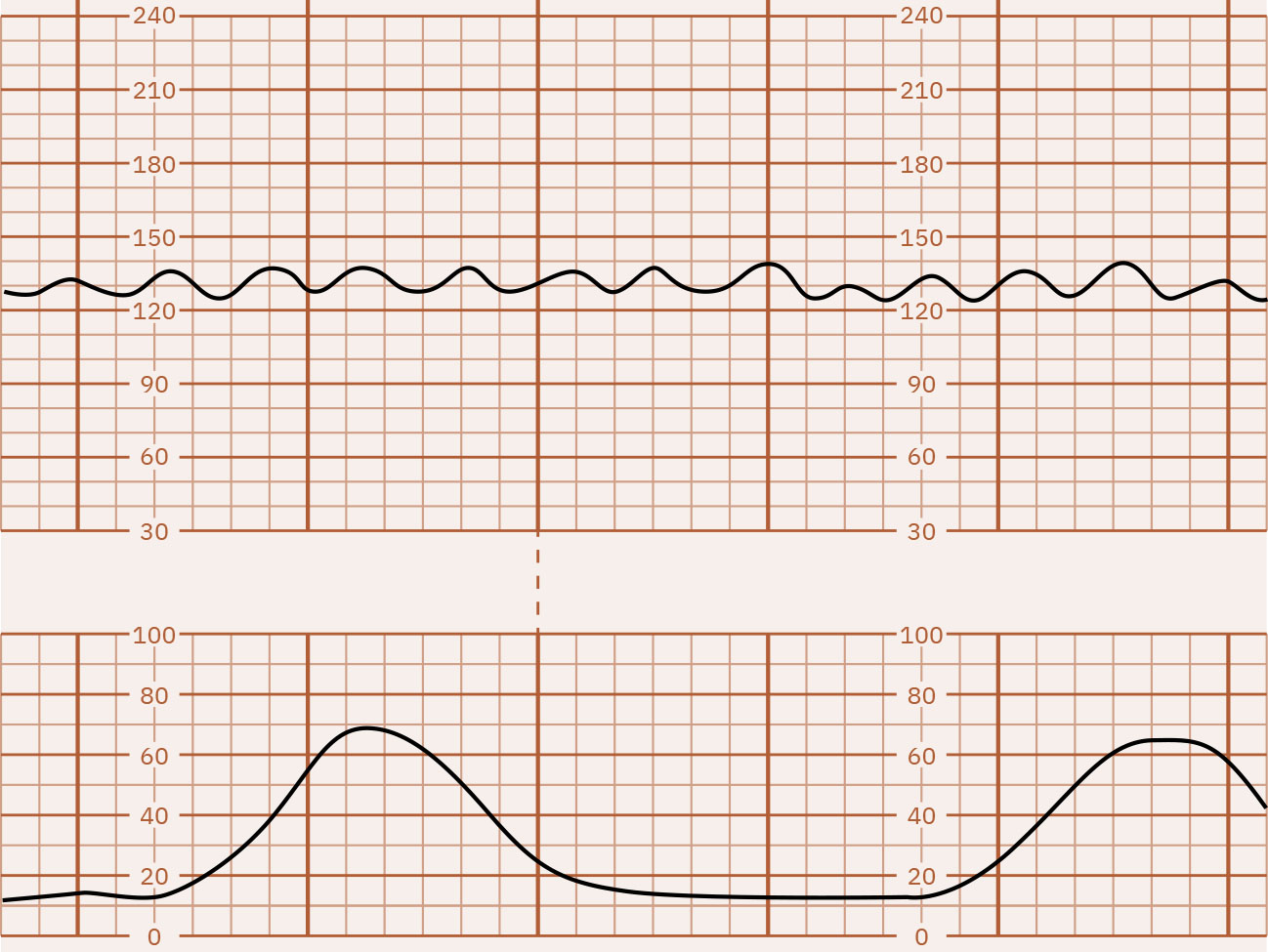 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- 週期性升高:加速為驟然上升,起始至峰值小於 30 秒;孕週達 32 週或以上時,需較基線至少上升 15 bpm 並持續至少 15 秒且小於 2 分鐘;32 週前預期為 10-by-10 模式。加速通常是胎兒狀態良好的安心徵象。
- 週期性降低:早期減速為逐漸下降且鏡像宮縮(通常為頭部受壓迷走反應,常屬良性);晚期減速隨宮縮開始但在宮縮結束後才恢復,最低點晚於宮縮峰值;變異型減速為驟降(常為較基線下降 15 bpm 或以上且持續至少 15 秒),多由臍帶受壓機轉引起,可與宮縮對齊也可不對齊;延長減速為單次下降(至少 15 bpm)且持續 2 至 10 分鐘。
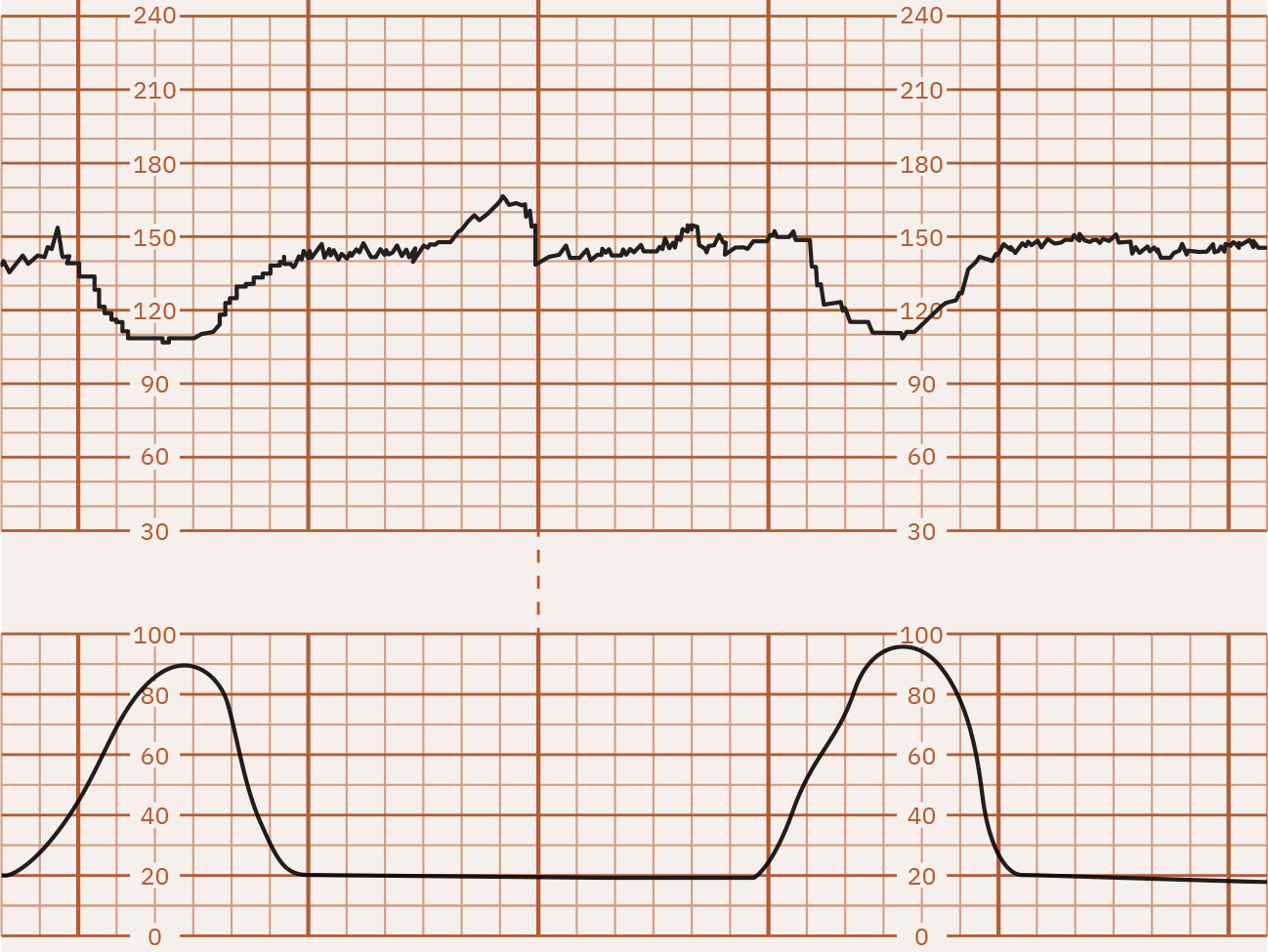 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
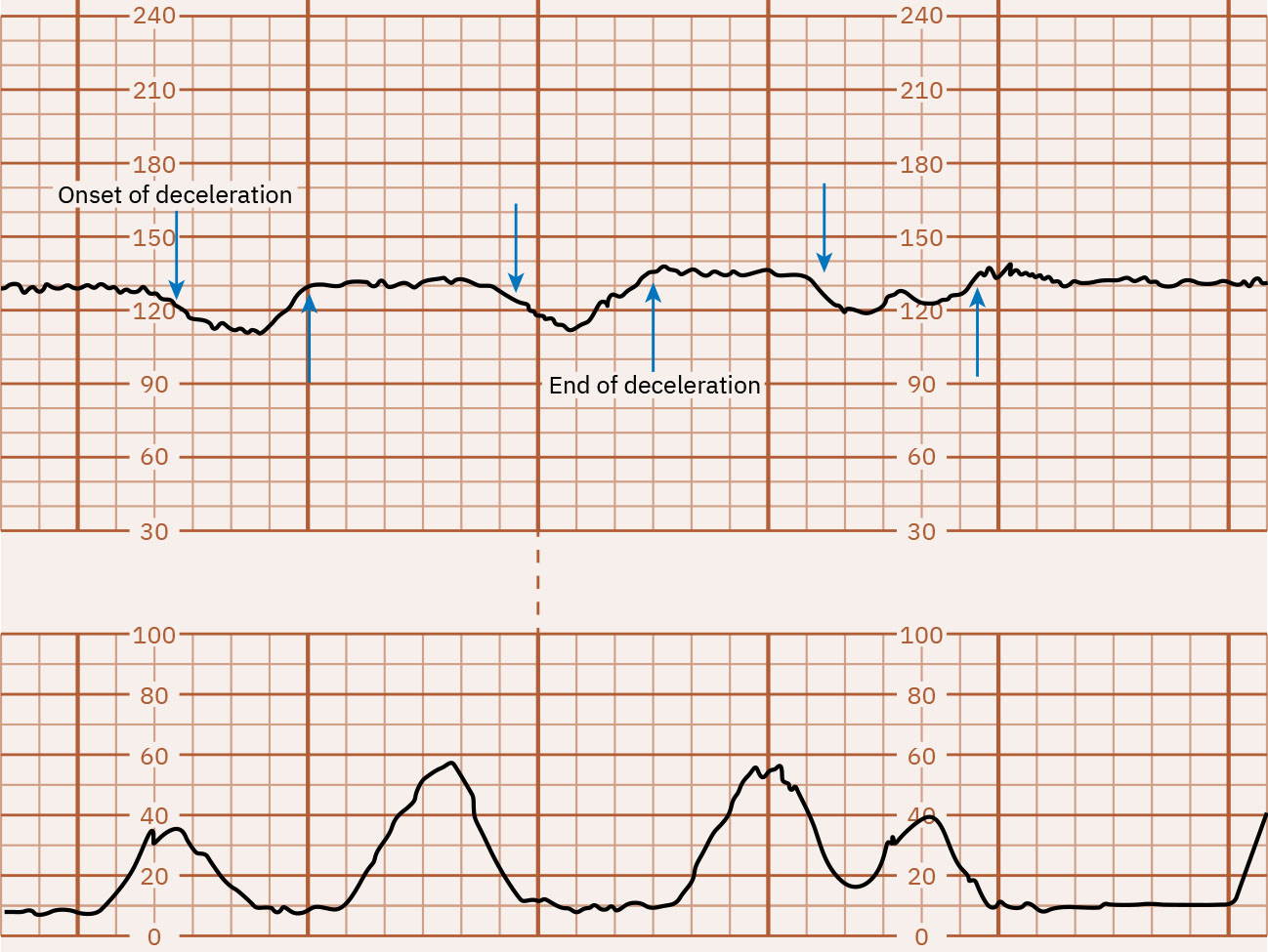 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
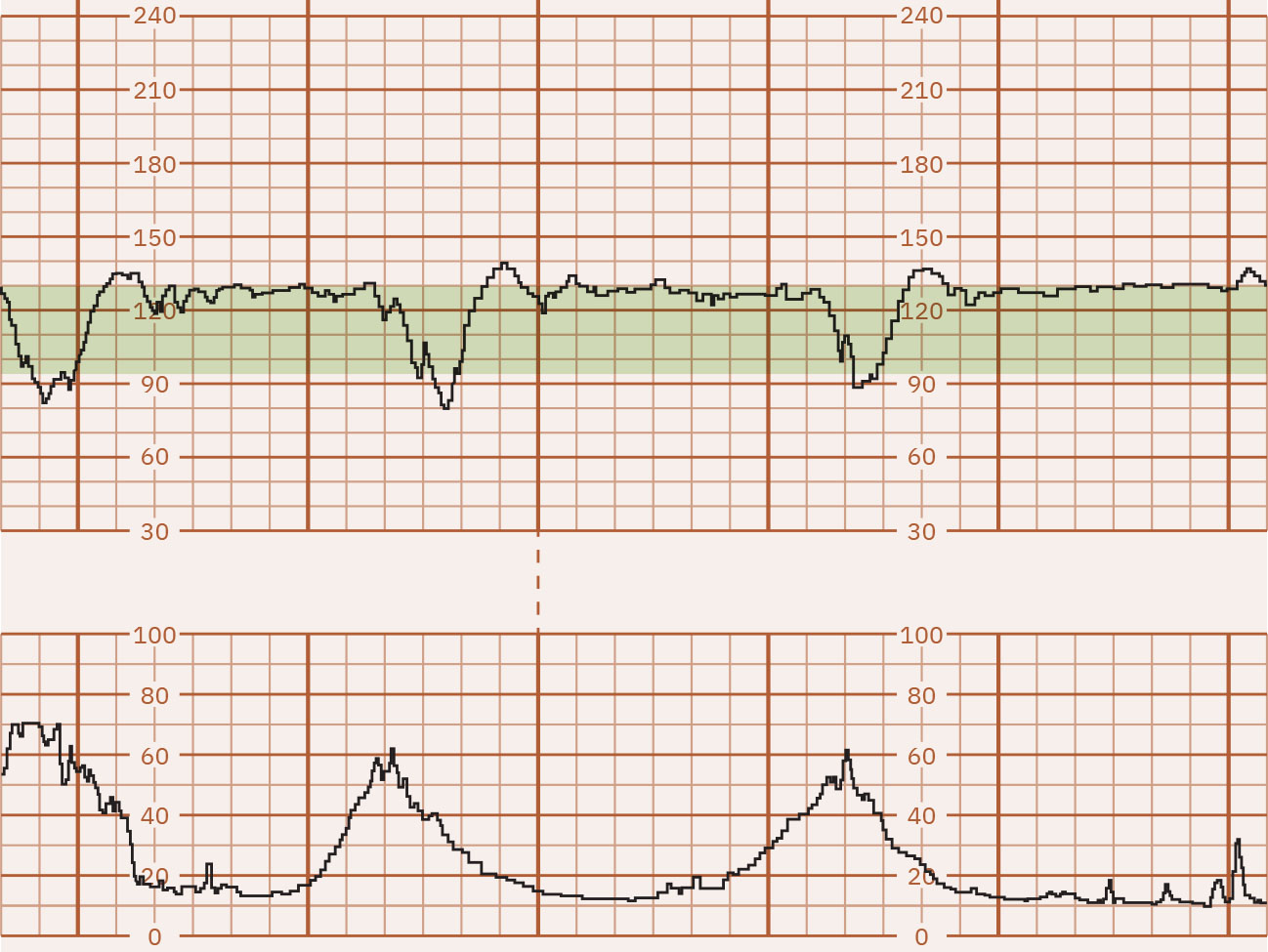 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
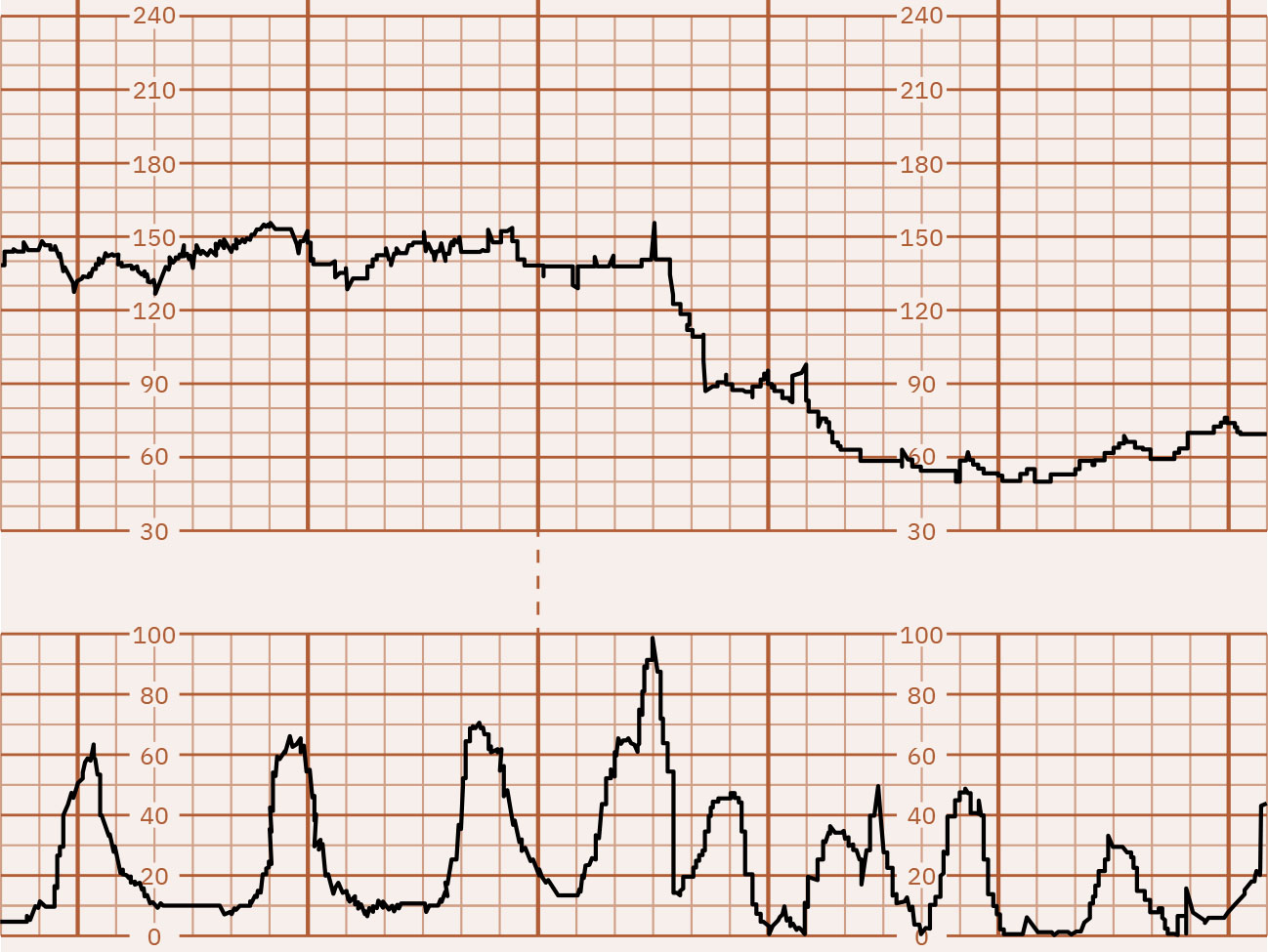 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- 宮縮模式:足夠產程活動通常為 10 分鐘內 5 次或以下宮縮;宮縮過頻為至少兩個間隔內 10 分鐘超過 5 次,或單次宮縮持續 2 分鐘或以上。
- NICHD 分級系統:Category I 為安心,Category II 為不確定,Category III 為異常且酸血症風險最高。
護理評估
NCLEX 焦點
優先評估常考目前條帶是安心性適應,或是正在演變、需要立即子宮內復甦的胎兒缺氧。
- 判定基線並辨識心搏過速(10 分鐘 >160)或心搏過緩(10 分鐘 <110)。
- 出現心搏過速時,先篩檢可逆母體因子(尤其發燒);若無減速及其他受損線索,不應僅憑基線心率就判定胎兒窘迫。
- 對基線心搏過速,檢視母體(感染/發燒、焦慮、脫水、尼古丁、特定藥物、甲狀腺情境)與胎兒(缺氧、感染、貧血、早產、心律不整)因子。
- 對基線心搏過緩,檢視母體(低血壓/麻醉效應、代謝原因、特定藥物、重大產科急症及可能誤讀母體脈搏)與胎兒(頭部/臍帶受壓、缺氧、先天傳導問題)因子。
- 分類變異,重點關注中度變異喪失這一關鍵警示趨勢。
- 對最小變異,先檢查常見因子如胎兒睡眠週期、早產、中樞神經異常情境與藥物暴露(包含硫酸鎂),再判定不可逆受損。
- 當變異軌跡由中度惡化為最小甚至缺失時,應及時升級,因該進展可能提示胎兒壓力加重。
- 依起始、形態、與宮縮關係及恢復時機區分減速類型。
- 將重複晚期減速視為非安心,直至證偽,並評估可能的子宮胎盤灌注不足驅動因子(宮縮過頻、oxytocin 效應、神經軸麻醉後低血壓、高血壓/胎盤病變、貧血情境)。
- 評估宮縮頻率/持續時間/強度,並辨識會惡化胎兒耐受的宮縮過頻模式。
- 對變異型減速,追蹤其深度/頻率/持續時間及是否隨時間重複,因長時間重複會增加缺氧疑慮。
- 對延長減速,排查過度刺激、臍帶受壓、低血壓、胎盤早期剝離、抽搐與臨近分娩情境;更深/更久發作會提高缺氧風險。
- 在延長減速恢復後,若持續心搏過速且變異降低,應視為可能的缺氧後壓力訊號。
- 將條帶判讀為 Category I、II 或 III,並追蹤介入後分級是改善或惡化。
護理介入
- 調整產婦姿勢、按指示給予 IV 快速補液,並對非安心變化及時升級通知提供者。
- 對心搏過緩疑慮,優先在立即調整姿勢與 IV 補液支持同時,快速區分「持續基線心搏過緩」與「延長減速」。
- 對令人擔憂的心搏過緩或減速模式,執行病房子宮內復甦流程並持續再評估。
- 當子宮收縮過頻導致非安心 FHR 變化時,停止 oxytocin,並在醫囑下準備宮縮抑制治療。
- 以標準化術語清楚溝通模式演變,以支持團隊決策。
缺氧升級
持續晚期減速、延長減速或變異進行性喪失,可能提示胎兒氧合受損惡化,需緊急處置。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| tocolytics | Terbutaline 使用情境 | 當宮縮過頻導致胎兒心搏過緩時可考慮使用;給藥前先確認母體脈搏。 |
| labor-analgesics | Epidural 與其他方案 | 判讀條帶變化時,需同時考量藥物效應與母體狀態。 |
臨床判斷應用
臨床情境
一位產婦出現重複變異型減速,且在頻繁宮縮後出現一次延長減速。
- Recognize Cues: 驟降型重複減速、延長最低點與宮縮壓力模式。
- Analyze Cues: 提示臍帶受壓,並可能出現進行性胎兒缺氧。
- Prioritize Hypotheses: 胎兒氧合即時風險為最高優先。
- Generate Solutions: 調整姿勢、補液支持、評估宮縮負荷並緊急通知提供者。
- Take Action: 啟動子宮內復甦措施並維持嚴密條帶監測。
- Evaluate Outcomes: 基線/變異改善,減速頻率或嚴重度下降。
相關概念
- 外部與內部胎兒監測 - 監測方式會影響訊號可靠性與反應速度。
- 子宮內復甦 - 非安心胎兒狀態的升級處置組合。
- 產程分期 - 分期脈絡有助判讀預期條帶與宮縮動態。
- 分娩與出生期間的生理調適 - 母體調適會影響胎兒條帶判讀。
- 出生相關併發症 - 許多變異型減速模式背後的核心機轉。
自我檢核
- 哪類 FHR 變異最令人安心?原因是什麼?
- 晚期減速與早期減速在臨床意義上有何不同?
- 對延長胎兒心搏過緩,優先的首輪護理措施是什麼?