外部與內部胎兒監測
重點整理
- 使用胎心聽診器或都卜勒(Doppler)的間歇聽診支持活動力,但不會產生連續曲線記錄。
- 連續外部監測以超音波與子宮收縮壓力計(tocodynamometer)追蹤胎心率與宮縮頻率/持續時間,但 toco 無法直接量化宮縮強度。
- 內部監測(FSE 與 IUPC)可提供更精準資料,但需要子宮頸擴張與胎膜破裂,並帶來額外風險。
- 監測方式選擇取決於臨床需求、訊號品質、風險狀態與個案活動目標。
病理生理
產程監測用於追蹤胎兒對分娩壓力與子宮活動型態的反應,以辨識是生理適應或失代償。可靠判讀需要清晰訊號取得、產程階段脈絡,以及辨識何時需要更高精度監測。
外部方法為非侵入性且廣泛使用,但在活動時容易訊號中斷,也無法直接量化宮縮強度。內部方法可提升資料精度,特別是宮縮強度與困難曲線判讀,但需侵入性放置,且具感染與損傷風險。
間歇聽診是第三種方法,結合子宮活動觸診與在宮縮前、宮縮中、宮縮後的定時胎心聽診。其可保留行走與舒適選項,但缺乏可供團隊回顧與紀錄的連續可視化曲線歷史。
比較性結果資料顯示連續電子監測效益不一:在部分新生兒族群可降低癲癇發作,但未一致降低整體胎兒死亡或腦性麻痺,因此方法選擇應與風險與目標一致。
分類
- 間歇聽診:以胎心聽診器或都卜勒對 FHR 進行點式評估,並同時觸診子宮活動。
- IA 間隔指引(示例架構):第一產程潛伏/活躍期常為每 15 至 30 分鐘一次,第二產程被動下降期約每 15 分鐘一次,主動用力期每 5 至 15 分鐘一次(依機構政策/風險/醫囑情境)。
- 外部 FHR 監測:超音波探頭放置於胎背上方。
- 外部 UC 監測:tocodynamometer 用於追蹤頻率與持續時間趨勢。
- 內部 FHR 監測:胎頭電極(FSE)固定於胎兒頭皮。
- 內部 UC 監測:子宮內壓導管(IUPC)以 mm Hg 量測宮縮強度與靜息張力。
護理評估
NCLEX 焦點
優先題常問何時外部監測不足,且應考慮或升級為內部監測。
- 施行李奧波德觸診法(Leopold maneuvers)以優化探頭放置並維持曲線品質。
- 間歇聽診時,觸診宮縮頻率/強度/持續時間,並在宮縮前、中、後聽診胎心,以捕捉週期性變化線索。
- 使用都卜勒進行間歇聽診時,比對母體脈搏以確認偵測到的是胎兒而非母體心率。
- 胎心聽診器通常約自 20 週起有助於偵測;都卜勒可用於產前門診與產時照護。
- 將聽診裝置放在李奧波德觸診辨識的胎背位置(頭位常在下腹部、臀位常在臍上方,以心音最響處為準)。
- 使用結構化李奧波德順序提升放置信心:子宮底內容、側方/胎背位置與胎向、恥骨上先露部(C-grasp),以及面向孕婦足端時的下降/屈曲線索。
- 觸診宮縮時,結合個案回報,並對照實務觸覺錨點判讀強度(輕/臉頰、 中等/鼻尖、強/前額硬度)。
- 對低風險間歇監測計畫,以常見每 15 至 60 分鐘頻率復評 FHR,並隨風險狀態與產程進展提高頻率。
- 對第一產程電子監測,常見節奏架構為:小於 4 cm 依提供者裁量;4 至 5 cm 時低風險每 30 分鐘、有風險因子或使用 oxytocin 時每 15 分鐘;6 cm 或以上時低風險每 30 分鐘、有風險因子或使用 oxytocin 時每 15 分鐘。
- 使用連續監測時,至少每 15 至 30 分鐘記錄一次 FHR/UC 判讀,並附簡要胎兒狀態摘要。
- 評估母體/胎兒活動導致的訊號品質流失,並及時重新調整裝置位置。
- 衛教外部訊號中斷可能因母體/胎兒活動發生,指導個案及時呼叫調整探頭,而非直接假設為緊急事件。
- 辨識內部監測前提條件,包括胎膜破裂、子宮頸擴張,以及可觸及先露部以利安全放置。
- 若胎膜仍完整但需要內部數據,應在嘗試放置前升級由提供者進行羊膜切開之風險效益決策。
- 監測內部監測併發症,如感染、出血、子宮/胎盤損傷風險與胎兒頭皮問題。
- 辨識常見內部監測升級情境:非安撫型 FHR、低羊水情境、外部訊號持續流失,以及需精準量化宮縮的子宮收縮藥引產/催產。
- 以標準化術語判讀宮縮型態:頻率(開始到開始)、持續時間(開始到結束)、強度(外部以觸診分級或 IUPC 以 mm Hg 量測)。
- 在標準條帶顯示中,辨識上方 FHR 曲線、下方子宮收縮曲線與中線母體脈搏曲線,以降低誤讀風險。
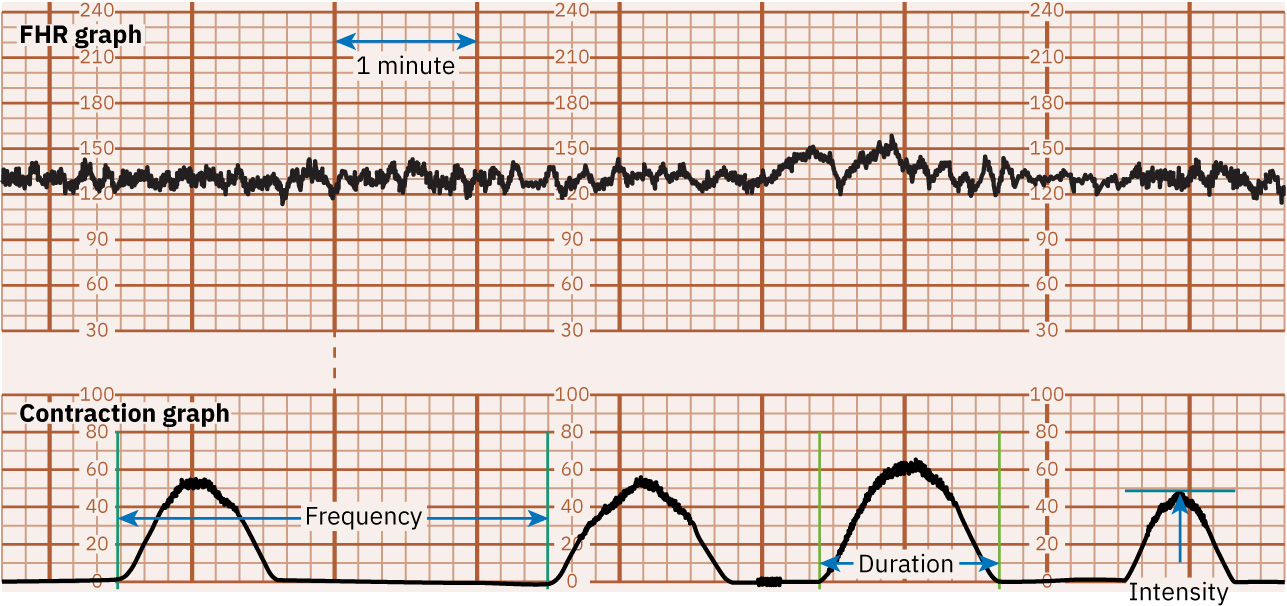 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 以預期子宮活動範圍作為參考(常見為 10 分鐘內 5 次或以下宮縮,持續約 45 至 60 秒,接近第二產程時有時可達約 90 秒)。
- 以頻率負荷或延長持續時間標準診斷宮縮過頻(例如 10 分鐘內超過 5 次宮縮,或在 30 分鐘視窗內宮縮長度約 2 分鐘或以上)。
- 僅在 IUPC 條件下計算 Montevideo units:10 分鐘內將每次宮縮峰值減去靜息張力後加總。
護理介入
- 在可行情況下,正確放置並固定外部監測器,同時保留活動能力。
- 將超音波探頭置於靠近胎頭的胎背區域(不直接放在胎兒胸部/肢體密集區),使用耦合凝膠,並依設備以綁帶/貼片固定。
- 將 toco 放在最堅實的子宮底區域(頭位時常在胎臀上方),並調整以最佳化宮縮頻率/持續時間偵測。
- 在各產程階段/風險情境中,衛教個案可用監測方法與理由,以支持知情共同決策。
- 明確說明 IA 取捨:活動力與舒適度較佳,但需較高一對一人力需求,且缺乏可供團隊回顧的連續條帶存檔。
- 進行連續外部監測時,以綁帶/貼片放置超音波與 toco 裝置;有條件時選擇無線/可水療系統以保留活動或水療目標。
- 有高風險情境時升級至連續監測(例如胎便污染羊水、多胞胎妊娠、子癲前症、神經軸麻醉或產程功能異常走向)。
- 說明外部監測取捨:設置較容易且可集中多病房曲線回顧/紀錄,但可能限制活動並隨活動反覆訊號中斷。
- 說明外部監測不受胎膜狀態或子宮頸擴張限制,而內部監測需胎膜破裂與侵入性放置條件。
- 支援 FSE 放置時,依操作者指引避開囟門區域並維持無菌流程。
- 清楚說明內部監測取捨:對減速時序/變異與子宮壓力量化更精準,但侵入性放置使感染/損傷風險更高。
- 當曲線品質或風險特徵需要更深入監測時,升級請提供者放置內部監測。
- 確保內部監測插入由受訓人員在確認擴張與胎膜前提後,以無菌技術執行。
- FSE 支援時,確認先露頭部位置低且可觸及、子宮頸允許置入;先辨識顱縫/囟門、避免囟門放置,並依操作者技術固定電極後驗證曲線。
- IUPC 支援時,插入過程確認深度標記以降低穿孔風險;若導入器前進時出現鮮紅血,立即升級處置。
- 使用 IUPC 數據評估宮縮是否足夠,並支持與 oxytocin 相關決策。
- 對伴非安撫型 FHR 的宮縮過頻,立即啟動處置組合:停止 oxytocin、側臥位、IV 快速輸液(常為 500 mL LR,若無禁忌)、面罩給氧 8-10 L/min,並依醫囑準備/協助給予 terbutaline 0.25 mg SQ。
- 對伴安撫型 FHR 的宮縮過頻,採側臥位與 IV 輸液;若約 10 分鐘後未改善,將 oxytocin 減半;若再 10 分鐘仍未改善,停止 oxytocin,直到子宮活動回到 10 分鐘內 5 次或以下宮縮。
- 宮縮過頻處置中及早通知提供者並備妥 terbutaline;若宮縮過頻在約 30 分鐘內緩解,依流程/醫囑通常以先前速率的一半重啟 oxytocin。
- 進行 oxytocin 滴定時,記錄每次增加劑量前後的胎兒狀態。
- 依標準化順序記錄判讀:監測方法(外部/內部)、基線速率與變異、加速/減速及類型、宮縮頻率-持續時間-強度與靜息張力狀態、分級(I/II/III),以及照護計畫與溝通/新醫囑。
內部監測風險
內部裝置可提升精準度,但會增加感染與操作性損傷風險;必須嚴格掌握適應症與無菌技術。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [uterotonics] | Oxytocin 催產情境 | IUPC 可協助量化宮縮反應並引導安全滴定。 |
| [labor-analgesics] | Epidural/spinal 情境 | 在較高風險或已麻醉分娩中,監測強度可能需要調整。 |
臨床判斷應用
臨床情境
一位接受硬膜外麻醉的產婦,其外部曲線反覆訊號流失,且出現非安撫型態演變疑慮。
- Recognize Cues: 外部訊號間歇流失且 FHR 判讀不確定。
- Analyze Cues: 現行監測可能不足以支持安全即時決策。
- Prioritize Hypotheses: 優先快速取得可靠胎兒與宮縮數據。
- Generate Solutions: 重新調整外部裝置、再評估李奧波德觸診發現,若未解決則申請內部監測。
- Take Action: 執行升級路徑並持續床邊密切監測。
- Evaluate Outcomes: 穩定且高品質曲線可支持準確判讀與介入時機。
相關概念
- 胎心率與宮縮型態 - 監測判讀前需具備核心術語。
- 影響胎心率型態的生理因素 - 病因可引導異常曲線應對。
- 子宮內復甦 - 非安撫發現會觸發立即矯正措施。
- 產程分期 - 分期會影響預期宮縮與曲線動態。
- Oxytocin 治療 - 催產期間宮縮監測品質至關重要。
自我檢核
- 與 IUPC 相比,外部 tocodynamometer 的關鍵限制是什麼?
- 放置內部監測前必須具備哪些前提?
- 哪種條帶紀錄順序最能支持團隊快速判讀?