泌尿排泄裝置與導尿類型
關鍵重點
- 當自主膀胱排空受損或不安全時,導尿可支持泌尿排泄。
- 留置導尿使用固定球囊並進行連續閉鎖式引流。
- 導管直徑以 French 規格表示,數值越大直徑越大。
- 集尿袋位置與管路完整性會直接影響反流風險、尿道牽拉與 CAUTI 風險。
病理生理
當正常排尿因急性疾病、手術、阻塞、神經損傷或功能限制而中斷時,會使用替代性泌尿排泄裝置。裝置誤用可能增加尿液滯留、污染、尿道創傷與感染風險。
閉鎖式引流與重力依賴流動可降低污染尿液回流至膀胱。安全結果取決於在活動與重新擺位過程中持續維持管路通暢與固定穩定。
分類
- Indwelling catheter (Foley):以球囊固定於膀胱內,透過閉鎖式收集系統連續引流。
- 置入尺寸原則:除非臨床情境另有需求,使用最小有效直徑(多數成人流程常見約 14 Fr)
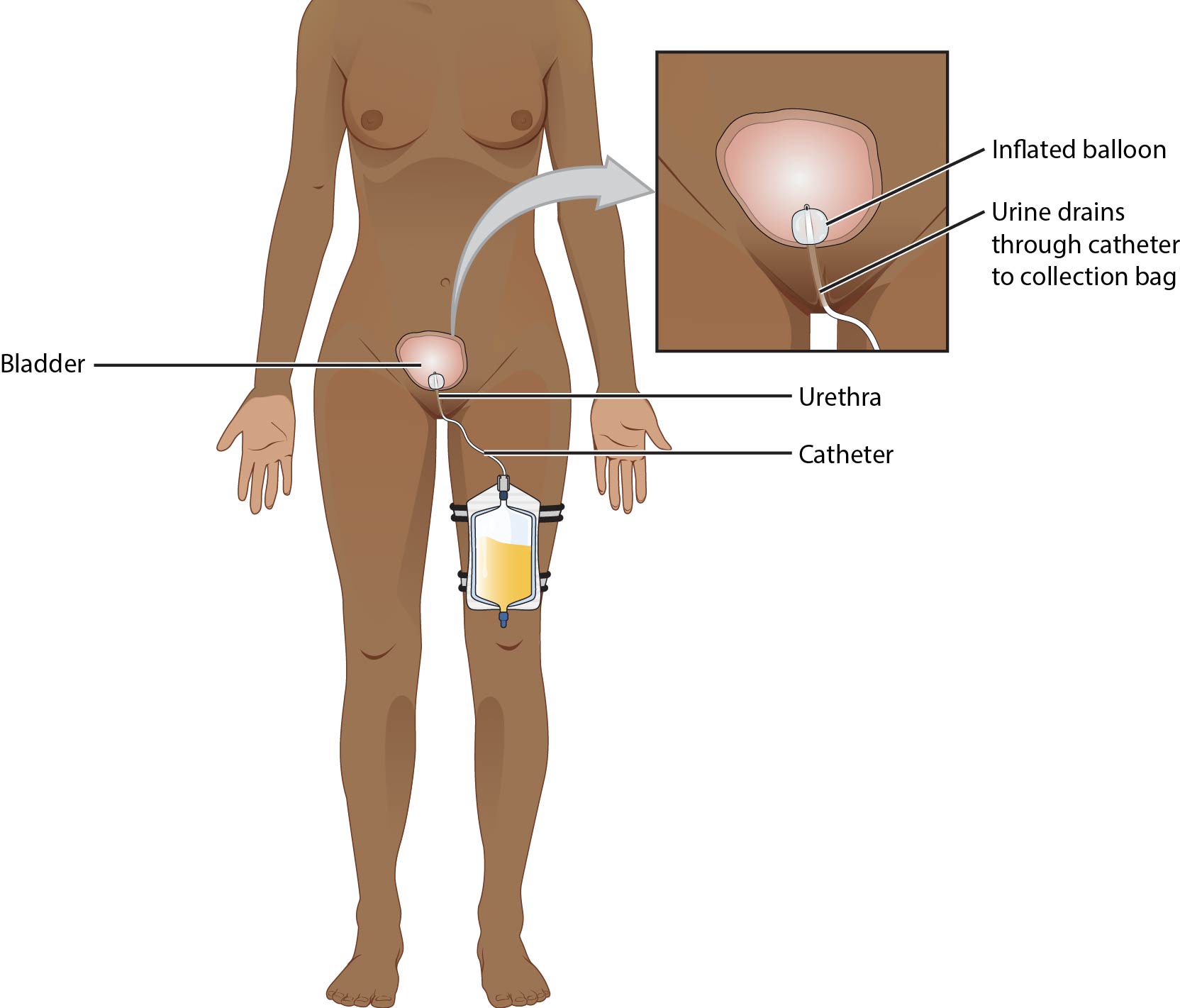 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
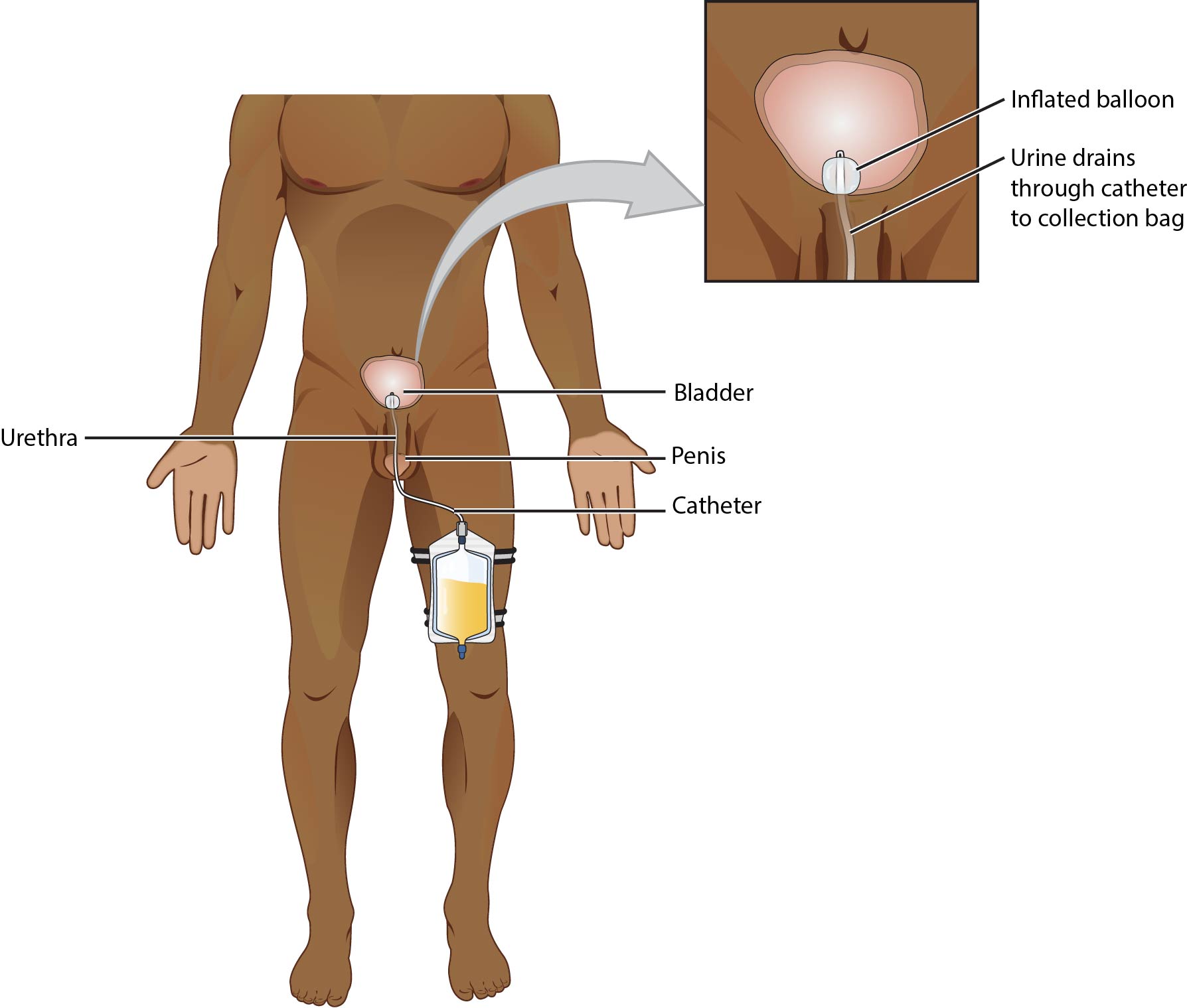 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
- Intermittent/straight catheter:單次進出導尿,用於解除滯留,或在無法清潔排尿時採集無菌檢體。
- Device anatomy features:引流端口用於尿液排出;球囊充盈端口標示所需注液量。
- French sizing scale:French 數值越大,導管直徑越大。
- Collection-bag options:
- 較大床旁/住院用引流袋(常見容量可達約 2 L)
- 社區活動/隱私需求可用腿袋,但需更高頻率排空
- Coude tip catheter:彎頭導管,特別用於困難男性導尿(例如 攝護腺肥大),置入時需嚴格保持前向定位。
- Irrigation catheter:較大腔徑導管(例如 20 Fr),用於特定攝護腺術後膀胱沖洗與血塊預防/清除。
- Suprapubic catheter:經腹壁手術置入膀胱,適用於尿道路徑不可行或不適合時。
- Male external (condom) catheter:非侵入性陰莖外置裝置,連接引流袋,用於失禁管理與會陰皮膚保護。
- Female external urinary catheter (FEUC):尿道口上方外置導流裝置連接低負壓吸引;初步證據顯示在部分個案可較留置導尿降低 CAUTI 暴露。
護理評估
NCLEX 重點
每班優先確認重力依賴引流安全,並及早辨識污染風險。
- 確認導尿類型與目的(連續引流或其他排泄路徑)。
- 置入前確認是否需擺位/視野協助(部分場域需雙人協助置入)。
- 在滯留路徑中,評估間歇導尿是否可行/優於長期留置。
- 評估管路是否扭折、受壓、盤繞與餘量不足。
- 確認引流袋位於膀胱平面以下且不接觸地面。
- 評估儲液囊充盈導致尿道牽拉風險;監測充盈程度並在過重前排空。
- 趨勢追蹤尿液特徵與尿量型態,及早發現併發症線索。
- 使用 coude 時,推進前確認置入方向線索(對齊線/前向方向)。
- 對恥骨上導尿系統,評估置入處皮膚完整性與清潔依從。
- 對外置導尿路徑,評估皮膚貼合/耐受與滲漏型態,並確認 FEUC 吸引/收集罐功能。
護理介入
- 保持閉鎖式泌尿引流路徑完整並維持重力依賴引流。
- 置入期間採嚴格無菌準備,包含操作前後手部衛生與無菌手套/器械。
- 置入前進行會陰清潔,置入後持續常規尿道口/會陰衛生。
- 僅在正確置入後依廠商指引充盈固定球囊;置入前不可預充球囊。
- 在負荷過重前排空床旁引流袋(常見約 1/2 至 2/3 滿)。
- 保持管路適當鬆弛度,預防移動時意外牽拉與尿道損傷。
- 正確擺位並固定引流袋,以降低反流與污染風險。
- 當活動性/隱私是重點目標時使用腿袋,並配合高頻排空流程。
- 臨床可行時,優先間歇導尿以取代留置導尿,降低 CAUTI 暴露。
- 困難男性導尿時以正確前向定位使用 coude,降低尿道損傷風險。
- 恥骨上導尿裝置依政策進行規律置入處照護,預防皮膚破損與局部感染。
- 男性失禁管理在臨床適合時可考慮陰莖套導尿,作為留置導尿的非侵入替代。
- 符合條件女性可考慮低負壓 FEUC 路徑,以減少留置導尿天數與 CAUTI 風險。
- 強化 CAUTI 預防 bundle 行為:手部衛生、閉鎖系統保護與每日必要性檢視。
引流系統失效風險
引流袋高於膀胱平面、接觸地面或管路阻塞,會快速提高反流、創傷與感染風險。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| diuretics | Furosemide, hydrochlorothiazide | 尿量增加時可能需更密切監測引流袋並提早排空。 |
| antibiotics | Culture-guided UTI treatment | 抗生素不能取代不良導管系統操作;應優先落實預防流程。 |
臨床判斷應用
臨床情境
一名術後 Foley 導尿個案主訴尿道不適。引流袋幾乎滿、管路部分扭折,且引流袋放在床架上。
- 辨識線索:儲液過滿、流路阻塞與不安全引流袋位置。
- 分析線索:現況增加牽拉、滯留與污染風險。
- 優先假設:最優先是預防可避免的導尿相關傷害與 CAUTI 風險升級。
- 提出方案:排空引流袋、解除扭折、重新固定於膀胱平面下方,並重評舒適度/出量。
- 採取行動:立即修正設置,並在後續照護中強化導尿安全檢核。
- 評值結果:引流恢復正常、不適改善,污染風險下降。
相關概念
- catheter-care-assistance - 每日尿道口至管路衛生照護流程。
- emptying-catheter-drainage-bag - 無菌排空儲液袋與出量測量步驟。
- cauti-prevention-and-catheter-necessity-review - 適應症篩檢、每日必要性紀錄與導尿天數減量框架。
- catheterization-nursing-process-and-troubleshooting - 置入前護理流程評估與異常置入發現回應。
- straight-catheterization-with-sterile-specimen-collection - 間歇進出導尿流程,用於引流與無菌檢體採集。
- bladder-assessment - 尿量與泌尿症狀線索判讀。
- postvoid-residual-measurement-and-retention-management - 滯留診斷與減壓升級。
- urostomy-care-and-complication-surveillance - 尿路改道造口管理、造口袋常規與併發症監測。
- urinary-tract-infections - 裝置相關感染辨識與預防優先重點。