良性攝護腺肥大
關鍵重點
- BPH 是最常見的攝護腺疾病,51–60 歲男性超過 50% 受影響,60 歲以上約 70%;屬於隨年齡增加的良性攝護腺肥大。
- 機轉:肥大的攝護腺壓迫尿道 → 下泌尿道症狀(LUTS):排尿遲疑、尿流微弱、頻尿、夜尿、排空不全。
- 診斷:症狀評分加上 PSA、DRE 與選擇性泌尿檢查(urodynamic flow testing、voiding cystourethrogram、cystoscopy)。
- 藥物治療:α₁-adrenergic antagonists(tamsulosin、terazosin)可放鬆平滑肌以改善尿流;5-α-reductase inhibitors(finasteride)可縮小攝護腺體積。
- 手術:TURP(transurethral resection of the prostate)最常見;術後護理優先重點是持續性膀胱沖洗(CBI)監測。
- 關鍵護理關注:α₁-blockers 會造成 姿勢性低血壓,需衛教個案起身放慢。
病理生理
攝護腺位於膀胱正下方並環繞近端尿道。隨年齡增長,腺體會發生良性肥大(hyperplasia)。當攝護腺變大時,會壓迫尿道,阻礙尿液流出並造成:
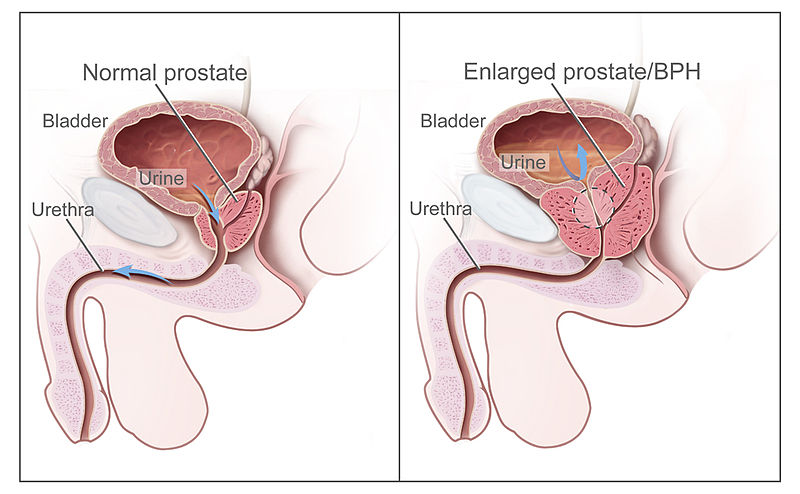 Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
- 膀胱排空不全
- 膀胱過度擴張與 detrusor muscle 功能異常
- 若未治療,會增加 UTI、尿滯留與腎積水風險
BPH 不是癌症,不會增加 攝護腺癌 風險;但 BPH 與 攝護腺癌 可能在同一位個案並存。
臨床表現(LUTS)
| Symptom | Description |
|---|---|
| Urinary hesitancy | 啟動尿流困難 |
| Weak or intermittent stream | 尿流時有時無;末段滴尿 |
| Nocturia | 夜間頻繁排尿 |
| Urinary frequency | 排尿次數增加,常為小量 |
| Incomplete emptying | 排尿後仍感覺有殘餘尿 |
| Urinary urgency | 突然強烈尿意 |
| Recurrent UTI/kidney stones | 因尿液滯留與滯尿造成 |
| Hematuria | [prostate-cancer] 晚期徵象(非單純 BPH 的典型表現) |
評估與診斷
- Digital Rectal Examination (DRE):醫療提供者將潤滑手指置入直腸以評估攝護腺大小與質地
- BPH:攝護腺表面平滑且均勻肥大
- Prostate cancer:攝護腺可摸到硬結節
- PSA (Prostate-Specific Antigen):血液檢驗,BPH 或 攝護腺癌 都可能升高;篩檢建議為 PSA <2.5 ng/mL 每 2 年檢驗一次,PSA >2.5 ng/mL 每年檢驗
- International Prostate Symptom Score (I-PSS):標準化問卷,用於評估 LUTS 嚴重度
- Urinalysis:篩檢 UTI、血尿、腎結石(BPH 常見併發症)
- Post-void residual (PVR) measurement:評估排尿後殘餘尿量(>100 mL 代表明顯滯留)
- Urodynamic flow testing:評估膀胱/括約肌/尿道儲尿與排尿功能,包含不自主收縮型態
- Voiding cystourethrogram (VCUG):在充盈與排尿期間以顯影透視評估泌尿道解剖與尿流方向
- Cystoscopy:直接可視化尿道/攝護腺阻塞情形
藥物治療
| Drug Class | Examples | Mechanism | Key Adverse Effects |
|---|---|---|---|
| α₁-Adrenergic antagonists | Tamsulosin, Terazosin, Doxazosin, Alfuzosin | 放鬆膀胱頸與攝護腺平滑肌 → 改善尿流 | [orthostatic-hypotension]、頭暈、頭痛、暈厥 |
| 5-alpha-reductase-inhibitors | Finasteride, Dutasteride | 阻斷 testosterone 轉換為 dihydrotestosterone (DHT) → 在數月內縮小攝護腺;最大反應常在約 6 個月,PSA 約下降 50% | 性慾降低、[erectile-dysfunction]、射精量減少、男性女乳症 |
| Combination and adjunct therapy | Finasteride + doxazosin, dutasteride + tamsulosin, alpha-blocker + antimuscarinic | 在特定個案可改善症狀負擔/尿流;antimuscarinics 可用於膀胱過動症狀 | 監測姿勢性低血壓、抗膽鹼負擔與尿滯留風險 |
| PDE-5 inhibitors | Tadalafil (Cialis) | 放鬆泌尿道平滑肌;已獲 FDA 核准用於 BPH 症狀 | 臉潮紅、頭痛、腹瀉;禁用於 nitrate 類藥物合併 |
姿勢性低血壓
Alpha-1 blockers(tamsulosin、terazosin)會造成姿勢性低血壓,尤其第一劑時更明顯。應衛教個案由坐/臥位緩慢起身;高齡者需加強防跌。
手術處置
| Procedure | Description | Post-Op Care |
|---|---|---|
| TURP (most common) | 經尿道置入切除鏡,切除攝護腺組織;術後需持續性膀胱沖洗(CBI) | 監測 CBI 是否通暢;尿液顏色(淡粉紅且無血塊 = 良好);導管照護 |
| TUNA | 經尿道以射頻針破壞多餘攝護腺組織 | 監測尿量 |
| TUMT | 經尿道以微波天線破壞多餘組織 | — |
| PVP (GreenLight photovaporization) | 以雷射能量汽化多餘攝護腺組織 | 監測術後尿流與出血線索 |
| Additional transurethral thermal techniques | 高強度聚焦超音波、經尿道電氣化、水誘導熱療 | 當藥物反應有限時使用;監測尿流/尿滯留變化 |
| Prostatic stent | 彈簧樣支架撐開狹窄尿道段 | 特定非手術路徑可考慮;監測不適、阻塞與感染徵象 |
| TUIP / Laser surgery | 經 cystoscope 進行尿道/膀胱頸切開或雷射組織消融 | 低壓出口策略,需監測出血風險 |
| UroLift | 以永久植入物撐開肥大組織,侵入性較低 | — |
| Simple prostatectomy | 經腹部/會陰切口移除多餘攝護腺組織;侵入性最高 | 住院約 2–4 天 |
TURP 術後護理優先重點
- Continuous Bladder Irrigation (CBI):三腔 Foley 導管沖洗膀胱,以預防血塊形成與阻塞
- 調整沖洗流速以維持引流通暢
- 預期:淡粉紅尿液且少量或無血塊 = 沖洗足夠
- 鮮紅色尿液或大血塊 → 通知醫療提供者,可能為動脈出血
- 真實尿量計算:總引流量減去灌入沖洗液量
- 使用大容量引流袋以容納高沖洗回流量
- 導管照護:以精確無菌技術預防導管相關 UTI
- 併發症監測:追蹤疼痛性膀胱痙攣、血塊滯留、持續大量血尿、DVT 線索(小腿痛/單側溫熱腫脹)、感染徵象與延遲恢復自解尿
- 心理社會支持:泌尿與性症狀具高度私密性;術後失禁或性功能障礙可能為暫時性,但仍可能造成高度困擾
護理介入
- 評估排尿型態與 PVR 殘餘量
- 衛教液體攝取時機(尤其睡前)、減少咖啡因/酒精,以及膀胱再訓練策略,包含雙重排尿與骨盆底訓練
- 於營養諮詢中,強化地中海型飲食模式(植物性優先與較健康脂肪替代)作為降低 LUTS 負擔的輔助策略。
- 排尿時程:每 2 小時排尿一次以避免過度膀胱擴張
- 與開立處方者檢視會惡化症狀的用藥觸發因子(例如去充血劑、抗組織胺、部分抗憂鬱藥與利尿劑)
- 用藥衛教:alpha-blockers 需慢慢起身;5-alpha-reductase inhibitors 起效較慢;需回報不良反應與持續泌尿症狀
- 強化 5-alpha-reductase inhibitors 的藥錠操作安全:懷孕者或可能懷孕者應避免接觸破裂或磨碎藥錠。
- 術後需精準執行導管照護、CBI 監測與正確出量核算,並對出血/血塊負擔或感染徵象立即升級通報
- 若治療後仍未改善排尿型態,應升級進行治療計畫修正與進一步診斷。
- 當泌尿/性症狀負擔影響生活品質時,納入心理社會追蹤與諮商資源轉介。
相關概念
- erectile-dysfunction — 5-α-reductase inhibitors(finasteride)與 alpha-blockers 可能造成或惡化 勃起功能障礙。
- urinary-system — 攝護腺解剖與泌尿道出口阻塞的關係。
- alpha-blockers — Alpha-1 antagonists 是 BPH 症狀一線藥物治療。
- postvoid-residual-measurement-and-retention-management — PVR 測量是 BPH 量化尿滯留的關鍵。
- kidney-disease — 重度未治療 BPH 可能造成腎積水並進展至 CKD。
自我檢核
- 一名剛開始使用 tamsulosin 治療 BPH 的個案來電表示站起時頭暈。護理最優先回應是什麼?
- TURP 後,護理師發現個案的持續性膀胱沖洗引流為暗紅色且可見血塊。最優先行動是什麼?
- 為什麼 BPH 個案會有較高 泌尿道感染 風險?