類風濕性關節炎:自體免疫性關節疾病
要點
- 類風濕性關節炎(rheumatoid arthritis, RA)是以滑膜組織為標的的慢性全身性自體免疫疾病。
- 族群負擔顯著(全球約 1%;美國成人估計約 1.3 million),且 RA 仍是工作失能的重要原因。
- 典型表現為雙側、對稱性發炎關節痛、腫脹及晨僵時間延長。
- RA 常呈緩解-惡化交替型態,並有間歇性症狀發作。
- 妊娠期部分病人症狀可能改善,但剖腹產、子癲前症與早產風險仍可能升高。
- 若未及早治療,疾病進展可導致變形、攣縮與功能下降。
- 核心治療結合症狀控制與疾病修飾治療,以減緩關節損傷。
- 護理優先項聚焦疼痛控制、活動能力保留、皮膚/關節保護及感染風險衛教。
病理生理
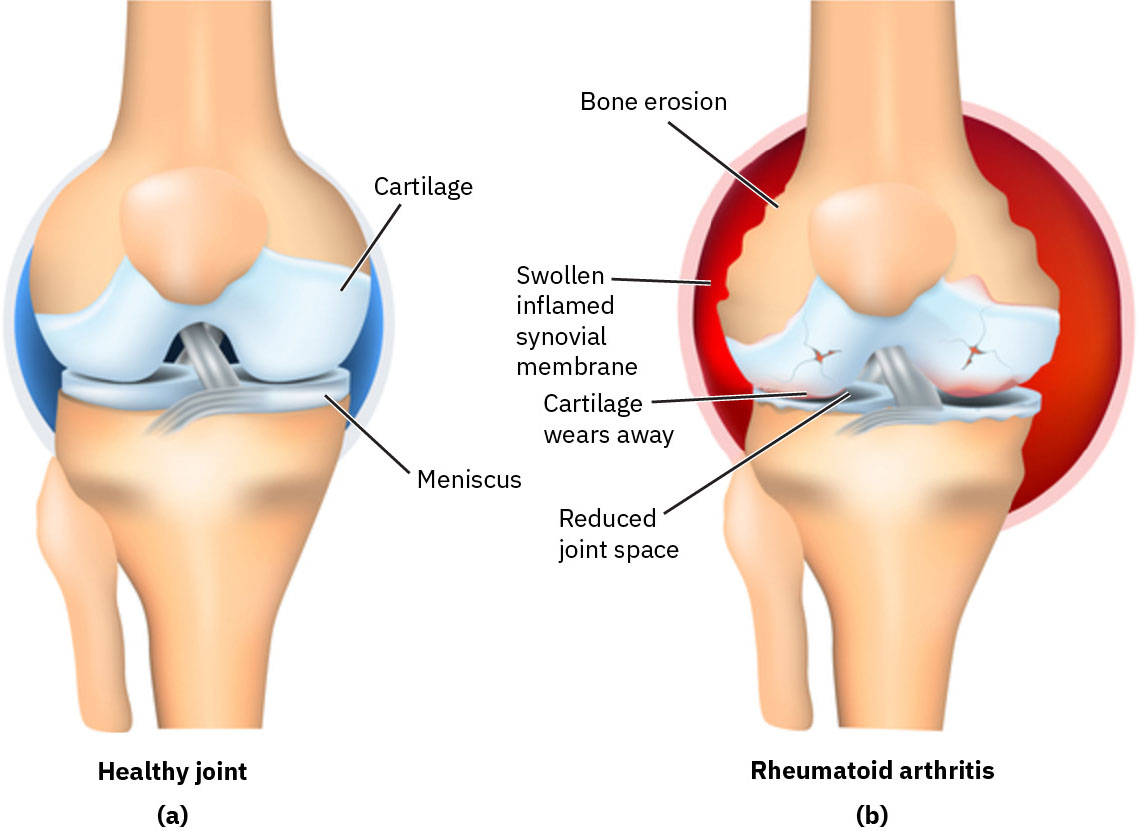 Illustration reference: OpenStax Clinical Nursing Skills Ch.25.
Illustration reference: OpenStax Clinical Nursing Skills Ch.25.
RA 是一種免疫介導發炎性疾病,身體會攻擊滑膜。持續性滑膜發炎會損傷軟骨、骨與鄰近結構,導致慢性疼痛與進行性關節功能障礙。 在遺傳易感個體中,吸菸或石綿暴露等環境觸發因素可能促成自體抗體活化與發炎性關節破壞。
發炎過程通常為雙側且累及多個關節,尤以手部與手腕常見。隨時間推進,未治療發炎會導致關節不穩定、關節活動範圍下降、失用性肌肉萎縮與特徵性變形。
分類
- 早期 RA:關節壓痛、溫熱、腫脹、疲勞及晨僵持續超過 30 分鐘。
- 晚期 RA:重度變形(包含天鵝頸或鈕扣花樣變形)、攣縮、不穩定及明顯功能喪失。
- RA 全身受累:關節外效應可包含胸膜炎樣症狀、神經病理發現與發炎性眼部併發症。
風險因素
- 女性,且發病常見於成年早中期。
- 在許多世代中,女性盛行率約為男性兩倍。
- 家族史與遺傳易感性。
- 可能放大免疫失調的慢性壓力負擔。
- 環境暴露(例如吸菸與石綿暴露)可在遺傳易感個體中增加風險。
護理評估
NCLEX 重點
優先辨識發炎性與退化性關節型態差異,並監測限制功能的進展。
- 評估雙側關節疼痛、腫脹、紅斑、溫熱及晨僵時間延長。
- 評估類風濕結節,尤其受壓區域與伸側表面。
- 評估雙側握力與手部功能使用,因手關節受累常見且常導致失能。
- 在以手部為主的表現中,評估雙側 MCP/PIP 壓痛、水腫、紅斑及疼痛限制的手指 ROM。
- 區分 RA 與骨關節炎型態:RA 通常屬發炎性且對稱,OA 則較偏磨損相關,且疾病早期常較不對稱。
- 評估功能與活動能力,包含關節活動範圍、步態受限、疲勞負擔及 ADL 影響。
- 評估全身性發作線索(例如低燒、不適、食慾不振與異常疲勞),這些線索可能先於或伴隨發炎關節惡化出現。
- 監測變形進展(包含天鵝頸與鈕扣花樣改變)及攣縮形成。
- 檢視支持發炎性自體免疫疾病的診斷趨勢,包含 RF、ANA、ESR 與 CRP。
- 觸診時若出現「海綿樣」關節質地應記錄,因其支持活動性發炎滑膜炎。
- 辨識 RF 在相當比例 RA 病例中陽性(世代中約 90%),但解讀應結合臨床與發炎指標情境。
- 使用影像(X 光、超音波、MRI)評估侵蝕性損傷,同時需理解早期 RA 可能影像正常,不應僅憑影像排除。
- 在具妊娠可能病人中,評估現行 RA 用藥安全,並強化及早回報疲勞、關節痛或腫脹加劇。
- 使用免疫抑制或生物製劑治療時,評估關節外發現與感染風險。
分期型態發現
- 早期 RA:
- 對稱性多關節疼痛/壓痛,伴溫熱與紅斑。
- 晨僵持續超過 30 分鐘。
- 疲勞與肌無力。
- 可能出現輕度胸膜炎樣症狀、心包摩擦音、神經病理性感覺異常或眼乾/刺激感。
- 晚期 RA:
- 進展性變形、攣縮、不穩定、ROM 明顯受限及失用性肌肉萎縮。
- 心血管風險升高(動脈粥樣硬化負擔加速)。
- 胸膜炎/間質性肺病進展風險。
- 周邊神經病變及發炎性眼受累(例如鞏膜炎)。
護理介入
- 採用結構化疼痛再評估,並結合藥物與非藥物策略,如熱敷、冷敷、放鬆與活動節律化。
- 強化關節保護技巧、夾板或支架正確使用,以及受壓高風險部位常規皮膚檢查。
- 支持物理治療與職能治療計畫,以保留柔軟度、肌力與獨立功能。
- 依醫囑協調結合 DMARD、NSAID 與皮質類固醇路徑的用藥計畫,並在計畫減停類固醇時強化依從性。
- 強化休息與活動交替安排,以減少發炎關節壓力且避免完全去制約。
- 教導節能方法與居家/工作情境中的調適設備使用。
- 在妊娠規劃或妊娠期,依指示協調用藥檢視諮詢與高風險產科轉介。
- 對免疫抑制治療提供感染預防衛教,包含衛生習慣、疫苗更新、暴露避免與早期症狀回報。
- 監測並保護結節部位或支架/夾板受壓點皮膚完整性。
免疫抑制下的感染預防衛教
- 強化持續執行 手部衛生 與個人衛生習慣。
- 避免與有症狀病人近距離接觸。
- 與照護團隊協作維持建議疫苗接種。
- 採用安全食物處理流程以降低食源性感染風險。
- 在可能情況下減少於擁擠流行環境暴露。
- 在醫療場域或高風險公共場所依指示使用防護設備。
- 維持居家環境衛生並常規進行表面消毒。
- 及時回報感染症狀,並與醫療人員保持主動溝通。
倡議與心理社會支持
- 協調多學科 RA 照護(護理、風濕科、PT、OT 及其他必要專科)。
- 處理治療可近性障礙並支持自我管理規劃。
- 強化關節保護、節能與以獨立性為導向的輔具使用。
- 使用 治療性溝通 因應慢病痛苦,並鼓勵參與支持團體/社區資源。
常見護理診斷
- 慢性疼痛。
- 活動受限。
- 疲勞。
- 皮膚完整性改變風險。
結果指標
- 在計畫時限內將疼痛降至個別化目標(例如 ⇐ 3/10)。
- 正確執行處方運動與活動支持技巧。
- 疲勞負擔下降且 ADL 參與改善。
- 高風險受壓/結節區域皮膚完整。
- 追蹤評估顯示 ROM 改善、腫脹/僵硬負擔下降及握力增強。
- 治療監測期間未回報明顯藥物不良反應。
高風險免疫抑制治療效應
DMARD 與生物製劑可能造成嚴重不良反應與感染易感性升高,需密切監測並對可疑發現快速升級處理。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| [nsaids] | ibuprofen、naproxen | 改善疼痛與發炎;監測療效與耐受性。 |
| [analgesics] | acetaminophen、選擇性 opioid 使用 | 症狀控制輔助方案;再評估效益-風險與功能結果。 |
| [corticosteroids] | prednisone、關節腔內皮質類固醇 | 短期發作控制;監測不良反應(例如體重增加、骨質疏鬆、感染風險),並謹慎減量以降低腎上腺功能不全風險。 |
| [disease-modifying-antirheumatic-drugs] (抗瘧藥) | hydroxychloroquine、chloroquine | 在部分計畫中用於控制發炎症狀並減少發作。 |
| [immunosuppressants] | cyclophosphamide(重症情境) | 僅用於高嚴重度疾病;密切監測毒性與感染風險。 |
| [disease-modifying-antirheumatic-drugs] | methotrexate、sulfasalazine | 減緩疾病進展;methotrexate 於妊娠禁用,且需進行孕前用藥檢視。 |
| [biologic-response-modifiers] | 類別性生物製劑 | 標靶免疫路徑;密切監測感染風險。 |
| [biologic-response-modifiers] (腫瘤壞死因子抑制劑) | infliximab、adalimumab | 降低發炎活性;存在活動性感染或嚴重感染風險時應審慎使用。 |
臨床判斷應用
臨床情境
一名中年個案主訴雙側手痛、晨僵時間延長、疲勞,且穿衣與備餐困難加劇,同時發炎指標升高。
- 辨識線索:對稱性發炎關節發現並伴功能下降。
- 分析線索:此型態支持活動性自體免疫滑膜炎且具進展風險。
- 確立優先假設:最高優先項是在保留獨立性與安全的同時限制關節損傷。
- 提出解決方案:優化疼痛控制、強化治療參與並加強自我管理教育。
- 採取行動:執行活動與皮膚/關節保護計畫,監測藥物效應並升級惡化發現。
- 評估結果:疼痛下降、日常功能改善,且未見新發變形進展。
評值
- 在既定時間目標內再評估結果為達成、部分達成或未達成。
- 當症狀控制、活動能力、疲勞或皮膚目標未達成時修訂照護計畫。
- 在介入後、診斷/檢驗更新後及跨專業照護計畫檢視後再次評值。
相關概念
- 常見肌肉骨骼疾病辨識與照護優先順序 - 慢性關節疾病間的鑑別型態辨識。
- 跌倒預防 - 活動下降與無力會增加跌倒與受傷風險。
- 腎臟疾病 - 慢病管理中的共病與用藥安全情境。
- 日常生活活動 - RA 症狀負擔常降低獨立自我照護能力。
- 創傷知情照護 - 慢性疼痛與失能需要支持性、以人為中心的溝通策略。
自我檢查
- 哪些發現最能區分早期發炎性 RA 與晚期結構性 RA 損傷?
- 即使短期止痛可改善症狀,為何仍優先使用 DMARD?
- 在生物製劑或其他免疫抑制治療期間,哪些衛教重點最能降低感染風險?