腸躁症
重點整理
- IBS 是慢性功能性 GI 疾病:有症狀,但無可解釋症狀的結構性 GI 疾病。
- IBS 約影響美國 10% 至 15% 人口,為常見門診 GI 診斷。
- 核心表現為反覆腹部不適/疼痛合併排便型態改變(便祕、腹瀉或混合型)。
- Rome IV 臨床準則可引導診斷;並無單一確診檢查。
- 管理需個別化,結合生活型態誘因控制、減壓與依症狀型態選擇藥物治療。
病理生理學
IBS 被認為與腸道動力與腸腦訊號調節失衡有關。腸道收縮增加可驅動腹瀉主導症狀,而收縮減弱或無效可驅動 便祕 主導症狀。
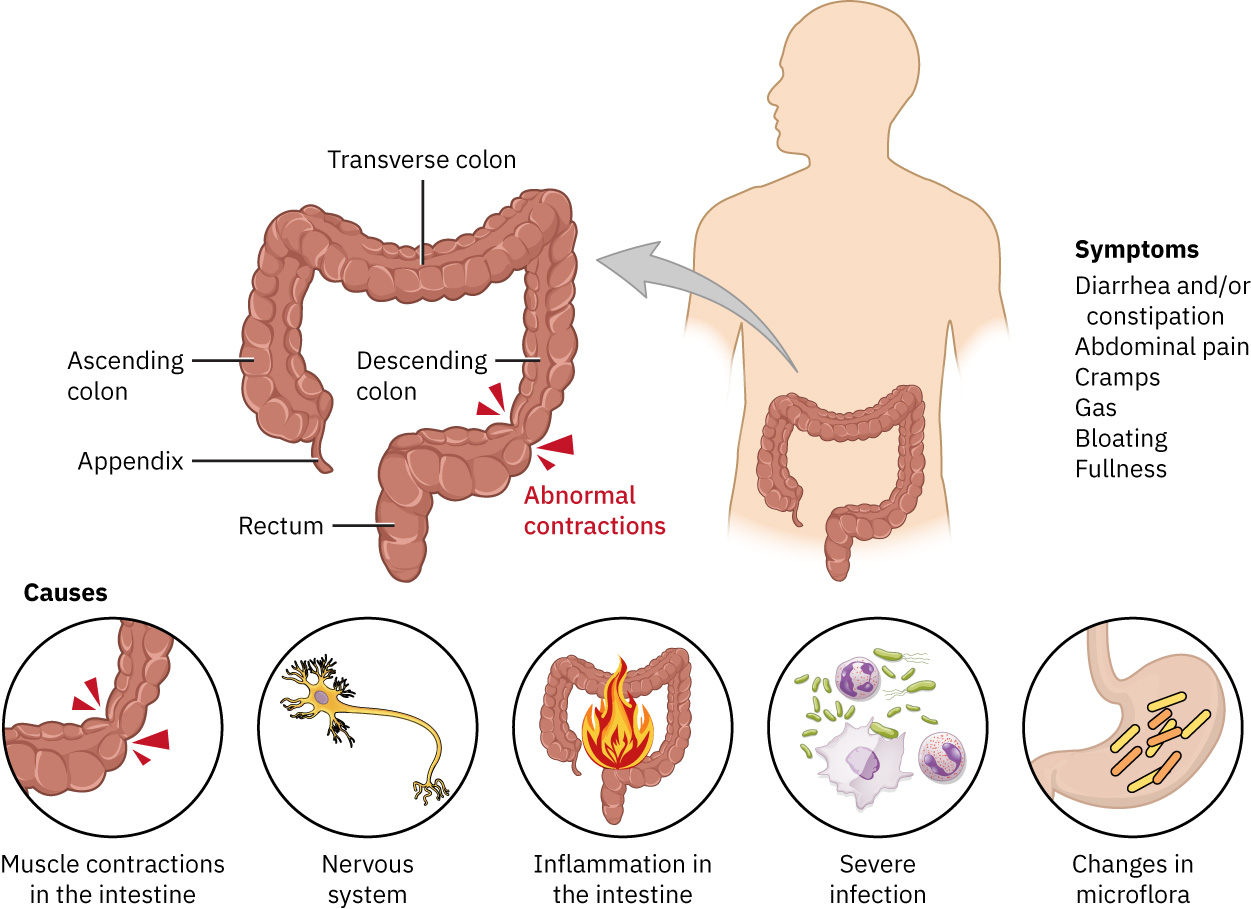 Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.5.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.5.
提出的促成機制包含腸道菌相改變、免疫反應變化,以及早期生活壓力、既往抗生素暴露、腸胃炎後改變與食物不耐型態等環境壓力因子。
分類
- IBS-C:便祕主導排便型態。
- IBS-D:腹瀉主導排便型態。
- IBS-M:便祕與腹瀉混合/交替型態。
護理評估
NCLEX 焦點
需區分功能性 IBS 型態與需進一步評估其他 GI 疾病的紅旗發現。
- 評估腹痛型態、排便頻率/性狀、腹脹及與誘發食物之關聯。
- 釐清疼痛是否在排便習慣改變時加重,且於排便後改善,這可支持 IBS 症狀型態。
- 應用臨床症狀準則(Rome IV):3 個月內每週至少 1 天反覆腹痛,且與排便後改善、排便頻率改變和/或糞便型態改變相關。
- 篩查心理社會促成因子,如壓力、焦慮與憂鬱負擔。
- 若有腹瀉或攝取不足,監測水合與營養狀態。
- 詢問便中黏液史及排便量/頻率趨勢,以細化亞型與誘因檢視。
- 對警訊特徵(例如缺鐵型態、血便、非預期體重下降,或明顯癌症/IBD 家族史)需升級並進一步評估。
診斷:
- 沒有單一檢查可確認 IBS。
- 無警訊發現時通常減少檢查;若有可疑線索,可選擇性使用 CBC/CMP 與糞便檢測排除其他病因。
- 特定病人可考慮結腸鏡(例如病史或風險輪廓具疑慮)。
- 當症狀非典型或持續時,可用血清檢查排除感染或其他疾病。
護理介入
- 指導個別化生活調整:增加活動並減少誘發食物。
- 使用飲食與症狀日誌辨識個人不耐受型態與糞便趨勢。
- 強化壓力管理策略(例如呼吸練習與冥想)以降低發作強度。
- 協調消化專科與營養轉介,制定個別化長期計畫。
- 在亞型特異照護中追蹤糞便型態與治療反應(IBS-C、IBS-D、IBS-M)。
- 在腹瀉主導發作中,依指徵以口服或 IV 補液預防脫水。
- 監測升級線索(例如發燒、嗜睡、心搏過速,或症狀進展時焦慮惡化),並協調醫療提供者及時再評估。
- 以病人回報症狀負擔、液體平衡穩定度,以及症狀改善後對止痛藥依賴下降來評估結果。
功能性診斷,不代表症狀不真實
IBS 屬功能性而非結構性疾病,但症狀負擔可顯著且慢性。避免忽視症狀;在篩檢紅旗的同時,聚焦症狀緩解與生活品質結果。
藥理學
| 症狀型態 | 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|---|
| IBS-C | laxatives 與纖維支持 | Psyllium、滲透型/刺激型瀉劑(依醫囑) | 依排便反應調整;監測腹脹與痙攣。 |
| IBS-D | antidiarrheals +/- 益生菌 | Loperamide;選擇性益生菌策略 | 常規使用止瀉藥前,需先確認無感染性紅旗。 |
| 嚴重整體症狀 | antidepressants | 低劑量 TCA 或 SSRI | 可降低疼痛與腸道症狀負擔;監測不良反應與情緒狀態。 |
| 特定 IBS-D 個案 | 血清素調節與腸道導向藥物 | Alosetron(女性 IBS-D)、rifaximin | 僅限特定適應症;密切監測療效與不良反應。 |
臨床判斷應用
臨床情境
一位 34 歲病人數月來反覆出現痙攣性腹痛,並交替有 便祕/腹瀉,在高壓時加劇,無出血或體重下降。
- 辨識線索(Recognize Cues):慢性反覆疼痛、混合排便型態、與壓力相關、無警訊性出血/體重下降。
- 分析線索(Analyze Cues):此型態較符合可能 IBS-M,而非急性感染或明顯發炎性疾病。
- 排序假設(Prioritize Hypotheses):首要為透過誘因辨識與水合/營養保護達成症狀控制。
- 提出解決方案(Generate Solutions):建立飲食/排便日誌、教導壓力管理工具,並對齊亞型特異的症狀藥物計畫。
- 採取行動(Take Action):執行衛教、監測排便/疼痛趨勢,並協調 GI/營養師追蹤。
- 評估結果(Evaluate Outcomes):疼痛分數下降、排便規律改善、限制活動的發作減少。
關聯概念
- constipation - 便祕主導型症狀的評估與分階段排便方案介入。
- diarrhea-assessment-and-management - 腹瀉主導時的水合、感染與皮膚保護優先事項。
- antidiarrheals - 腹瀉發作時藥物安全與禁忌輪廓。
- laxatives - 便祕主導症狀的藥物支持選項。
- inflammatory-bowel-disease - 出現警訊特徵時需優先鑑別的重要發炎性疾病。
- stress-and-anxiety - 壓力負荷評估與非藥物因應策略。
自我檢核
- 哪些症狀特徵可支持 Rome IV 準則下的 IBS 診斷?
- 哪些警訊發現應促使進一步評估 IBS 以外診斷?
- IBS-C 與 IBS-D 型態的治療差異為何?