壓力與焦慮
要點
- 壓力是身心對感知挑戰的反應;焦慮是恐懼或不安,持續時可致功能受損。
- 急性壓力可能具有適應性,但慢性壓力會惡化軀體與精神結局。
- 壓力模式包括急性、反覆急性、慢性、良性壓力(eustress)和有害壓力(distress),其臨床含義不同。
- 未管理的慢性壓力會損害生理穩定、安全、歸屬、尊重與自我實現等層面的需求。
- 在護理工作中,未管理的痛苦可破壞團隊關係、增加工作差錯並加速倦怠/離職。
- 焦慮存在連續譜,從輕度喚醒到驚恐水平失調。
- 焦慮負擔常見:美國 12 個月患病率接近成年人的五分之一,且女性報告患病率高於男性。
- 護理管理 結合應對技能輔導、生活方式支援與針對性治療。
- 在限制生命的疾病中,焦慮常圍繞預後、死亡、症狀負擔與感知失控而升高。
- 在兒科住院中,兒童焦慮常與照護者情緒狀態共同調節,可表現為分離痛苦、陌生人痛苦或暫時性退行。
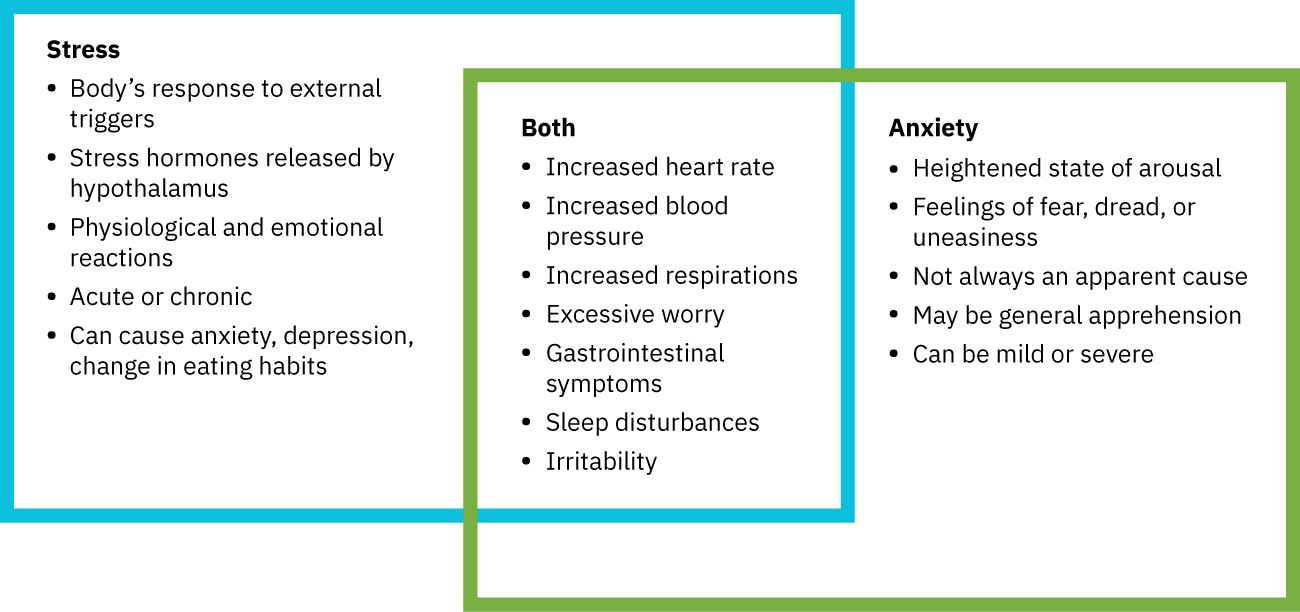 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.1.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.1.
病理生理
壓力會啟用交感神經與神經內分泌通路(戰或逃),導致心率、血壓、警覺性和應激激素分泌上升。核心神經內分泌序列為下丘腦釋放 CRH、垂體前葉釋放 ACTH、腎上腺皮質釋放皮質醇,同時交感兒茶酚胺效應並行發生。
恐懼通常是對立即且可識別威脅的反應,而焦慮更常反映對模糊、預期性或不確定威脅的擔憂;二者都可啟用同一生理應激反應系統。
急性壓力通常有時間限制,並可能恢復至基線。若反覆或長期啟用且缺乏足夠副交感恢復,會擾亂睡眠、免疫功能、代謝、情緒調節與認知。 在床旁教學中,急性壓力通常指短期暴露,而慢性壓力指持續數月或更久的長期負擔。
急性壓力行為可依據威脅解讀與既往經驗表現為戰、逃、僵住或討好反應。
當恐懼加工系統持續過度活躍且與實際威脅不相稱時,可發展為焦慮障礙。 臨床上,焦慮既可為原發性精神障礙,也可為急/慢性軀體疾病期間的繼發性應激症狀;家族史負擔也可增加部分患者脆弱性。
評估方式也決定反應質量:同一壓力源可被體驗為良性壓力(建設性啟用)或有害壓力(有害負擔),取決於感知、應對資源與情境支援。 內在壓力源高度依賴個體評估,可隨年齡、性別、既往經歷、個人價值、文化或宗教框架及可用資源而變化;外在壓力源則來自體外事件(如感染、損傷或尿瀦留)。
當慢性痛苦持續時,生理負荷與不適應行為會相互強化(如低能量加重活動不足、不良飲食、社交退縮或物質相關應對),從而加速長期發病風險。 認知效應隨壓力階段而異:早期警報啟用可短暫提高專注,而長期壓力常損害資訊加工、理性決策與記憶可靠性。
心理生理壓力模型強調身心雙向迴圈:焦慮可始於壓力後果,但也可反過來成為新的壓力源,持續維持自主神經與內分泌啟用。
分類
- 壓力反應領域:生理、情緒與行為反應。
- 壓力時長領域:急性壓力(短期、可恢復)與慢性壓力(持續啟用且健康負擔更高)。
- 壓力亞型領域:急性、反覆急性、慢性、良性壓力與有害壓力。
- 壓力效價領域:中性壓力、積極適應性壓力(良性壓力)、消極有害壓力(有害壓力)。
- 壓力強度連續譜:從輕度日常壓力到重度危及生命壓力暴露,並伴隨生理反應相應升級。
- 壓力源來源領域:生理壓力源(疾病、損傷、疼痛、營養不良、極端溫度)與心理社會壓力源(悲傷、衝突、成癮、精神疾病、低效應對)。
- 壓力源位置領域:內在壓力源(評估驅動解釋)與外在壓力源(體外或環境觸發)。
- 壓力源規模領域:重大生活變化、災難性事件、頻繁煩擾與無處不在的持續刺激。
- 常見壓力源領域:環境、生活方式、重大生活事件、組織常規、生理疾病/妊娠、經濟壓力。
- 壓力源情境領域:發展性壓力源(生命週期里程碑)、情境性壓力源(突發個人事件)、偶發性壓力源(創傷性災難/暴力事件)。
- 生命階段脆弱性領域:兒童(應對語言/調節能力有限)與老年人(認知/功能性放大因素)可呈現不同但臨床顯著的壓力反應。
- 評估領域:將壓力源解釋為成長挑戰或威脅/傷害預期。
- 互動模型領域:壓力反應反映“人-環境”互動,受個人、社會、環境、靈性、文化、教育與情緒調節因素影響。
- 心理生理耦合領域:心理痛苦放大軀體負荷,軀體負荷放大焦慮/痛苦。
- 應對領域:問題導向、情緒導向與復原力導向策略。
- 應對質量:適應性(問題解決、正念、利用支援)與不適應性(迴避、退縮、攻擊、物質誤用)。
- 防禦機制模式:防禦反應在有限使用時可適應,但過度/不適應依賴會惡化功能與精神負擔。
- 需求影響領域:對生理功能、安全/資源穩定、歸屬、尊重與高層次實現的影響。
- 自我調節領域:生理調節(SNS-PNS 平衡)、情緒調節、與長期價值一致的行為調節。
- 焦慮強度等級:輕度、中度、重度、驚恐。
- 等級進展線索:輕度(有聚焦能量、可管理躁動)、中度(選擇性注意不良、學習/問題解決受阻、交感啟用)、重度(感知範圍顯著變窄、恍惚/困惑的自動行為、學習/問題解決幾乎喪失)、驚恐(行為紊亂且無法處理外部線索)。
- 驚恐水平畫像:可表現為踱步/奔跑/喊叫/尖叫或突然退縮,偶見短暫現實接觸障礙,發作後常有明顯疲憊。
護理評估
NCLEX 重點
透過持續時間、強度與功能影響,區分適應性壓力與病理性焦慮。
- 評估壓力源、症狀模式與持續時間。
- 評估壓力源來源與規模,以明確症狀主要由生理觸發、心理社會觸發或混合觸發。
- 評估個體化壓力反應驅動因素,包括軀體狀態、情緒狀態以及對壓力源的認知理解/評估。
- 評估可改變內在壓力源強度的評估修飾因素,包括年齡、性別、生活經歷、價值觀、文化/宗教信念與實際資源。
- 評估互動情境(社會支援、環境、靈性/文化、教育背景、情緒調節能力),因為其會改變壓力反應軌跡。
- 區分壓力亞型(急性、反覆急性、慢性、良性壓力或有害壓力)及其功能影響。
- 評估個體適應因素:基線應對能力、當前健康負擔、支援系統可靠性、SES/SDOH 約束。
- 評估不良適應的易感風險因素,包括早期逆境(如產前壓力與 ACE 負擔)、長期樂觀/悲觀模式、既往應對失敗、未解決的健康/手術後遺症。
- 直接評估生命階段修飾因素:兒童可能缺乏壓力詞彙與衝動控制型應對,老年人可能存在認知減慢、活動能力下降與獨立性相關壓力放大。
- 評估被擾動的需求層級(生理、安全/資源、歸屬、尊重與自我實現目標)。
- 評估急性交感線索(心率/呼吸頻率/血壓升高、瞳孔散大、出汗)。
- 在中度焦慮中,評估選擇性注意不良以及出汗、心動過速/呼吸急促、頭痛、胃部不適、尿急、聲音顫抖與發抖等生理線索。
- 在重度焦慮中,評估過度通氣、心悸、失眠、困惑/恍惚表現、自動化行為及“災難將至”體驗。
- 評估與痛苦相關的情緒與軀體線索(如不安、悲傷、疼痛及難以定位的非特異症狀群)。
- 評估慢性壓力模式(易怒、疲勞、頭痛、注意力差、失眠、消化改變、食慾改變、無助感、自尊低下、頻繁患病、性慾下降)。
- 評估“急性疊加慢性”負擔模式(如在慢病基礎上疊加新損傷/感染),因複合壓力源可迅速惡化應對與生理穩定。
- 評估累積性壓力堆疊(多個壓力源同時存在)及實際負擔障礙(費用、交通、收入損失、照護可及性摩擦)。
- 在高風險患者中評估與戒斷相關的壓力生理反應(如突然停用物質後出現焦慮、心動過速與明顯高血壓)。
- 當焦慮持續時,在可用情況下用結構化自評工具追蹤嚴重度(如 STAI 與 BAI),並與功能受損相關聯。
- 需要時使用客觀輔助指標(如心率/血壓/呼吸趨勢、基於心電圖(ECG)的自主神經反應或皮電測量),同時認識到焦慮仍主要是臨床與主觀診斷。
- 若表現與情境不清晰,可納入行為評估(如對恐懼刺激的趨近-迴避反應),並配套安全保障。
- 評估工作場景中的多維痛苦表現: 軀體維度(如頭痛、睡眠障礙、心悸/血壓升高、胃腸變化、震顫、出汗), 心理維度(如憤怒、易怒、情緒變化、孤立、信心下降), 行為維度(如酒精/物質使用增加、食慾改變、衝突升級、工作差錯增加)。
- 評估認知扭曲(災難化、非黑即白思維、過度概括、草率下結論、個體化歸因與威脅高估)。
- 評估當前應對方式有效性與可用社會支援。
- 評估支援系統強度,因為家庭/朋友支援不足會增加持續性痛苦風險。
- 評估安全問題,包括升級至驚恐、自傷風險或物質誤用。
- 在判定原發焦慮障礙前,先評估焦慮是否由活動性軀體疾病(如嚴重心肺危機或疼痛危機)誘發的生理性應激所致。
- 評估同事觀察到的壓力訊號(如易怒、退縮、疲勞、差錯增加或缺勤),因為外部觀察可能比自我報告更早識別痛苦。
- 在兒科-家庭情境中,評估雙向升級模式(照護者焦慮傳遞、拖長告別模式、住院壓力下兒童失控行為)。
- 篩查驚恐特徵(心悸、胸部不適、感覺異常、頭暈、人格解體、急性失控恐懼),並在排除醫學急症前將突發重度表現視為緊急情況。
- 區分“作為連續譜焦慮狀態的驚恐”與“具特定診斷標準的 DSM 驚恐發作”。
- 評估與壓力相關的認知表現(加工速度、專注、記憶回憶、決策質量),尤其在高風險照護討論期間。
護理干預
- 教授落地化、節律呼吸與放鬆技巧,以快速緩解急性症狀。
- 強化適應性自我調節實踐,如反思/日記、健康邊界設定、結構化積極自我對話;當不適應防禦持續時轉介心理治療。
- 當防禦機制突出時,使用非評判的積極傾聽與開放式探索,避免直接對抗;隨後隨準備度提升逐步促進洞察。
- 教授放鬆呼吸:舒適體位、緩慢膈式呼吸、吸呼計數、至少 5 分鐘練習。
- 對可控壓力源輔導問題解決與時間管理技能。
- 使用分步適應輔導:識別易感風險因素、識別壓力源、澄清個人感受、選擇優先行動、再評估結果。
- 對生理壓力源,優先進行病因導向照護(如補液、鎮痛、營養支援、體溫管理)並監測是否迴歸基線。
- 對外在生理壓力源(如感染/損傷或尿瀦留),優先直接緩解觸發因素(如適應證明確時抗感染治療、操作處置或導尿)以降低持續應激啟用。
- 當醫學疾病最可能是壓力源時,在治療基礎生理觸發因素的同時並行開展減焦慮溝通與應對支援。
- 促進睡眠衛生、活動與營養,以降低生理負擔。
- 對慢性痛苦迴圈,將症狀照護與健康習慣重置計劃配對(營養、活動、菸草/物質減少、社會重新聯結)。
- 建立實用的日常應對計劃:設定邊界、使用現實預期、避免以酒精/非法藥物/菸草應對,並安排社會聯結。
- 共同設計可改善應對資源可及性的建設性行動(如移動輔助器具擺放、供水可及、實用支援配置),並避免增加次級痛苦的破壞性選項。
- 區分“願意改變”與“有能力改變”,在準備度混合時使用動機性訪談與分階段目標。
- 指導飲食相關減壓衛生:限制簡單碳水、過量咖啡因與壓力相關暴食模式。
- 教授世界衛生組織(WHO)風格的侵入性壓力反應微技能:落地化、脫鉤、價值導向行動、善意對待、為困難情緒留空間。
- 教授急性超負荷時的實用落地流程:覺察想法/感受,放慢呼吸,重新連線身體姿勢,然後用五感提示重新定向。
 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.1.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.1. - 當感知威脅與客觀危險不相稱時,使用簡短現實重定向加節律呼吸,以降低交感升級。
- 使用有同情心的節奏與積極傾聽識別患者最高優先關注點,該關注點可能不同於既定假設壓力源。
- 在壓力負擔高時提供清晰書面資訊並重復關鍵教學,因為實時認知加工能力可能下降。
- 教授侵入性想法“脫鉤”流程:覺察、命名(“我注意到……”)、重新聚焦當下任務或當下人物。
- 使用簡短認知重評提示(如“此刻最壞且現實的結果是什麼?”)以中斷災難化思維螺旋。
- 用非評判當下中心的表述教授正念:覺察想法/感受的出現,接納其存在,並選擇有意反應而非自動反應。
- 教授“世界事件壓力衛生”:限制反覆新聞/社媒暴露,在接觸困難新聞前先做簡短自檢,並安排螢幕斷聯時段。
- 在符合來訪者偏好與能力時,提供情緒導向選項,如正念冥想、引導意象與瑜伽。
- 對有受訓臨床人員可及的特定來訪者,可將生物反饋或催眠治療作為更廣泛焦慮管理計劃的輔助。
- 在文化適配且來訪者可接受時,納入基於幽默的重評與安全笑療活動作為可選情緒導向應對工具。
- 透過將症狀覺察(呼吸、心率、肌張力)與有意啟用 PNS 的技術配對,訓練自我調節技能。
- 鼓勵以簡短標準化壓力工具進行常規自我監測(如感知壓力量表篩查),以便早期識別痛苦升級。
- 強化復原力建設習慣與支援網路參與。
- 在長期公共壓力時期強化復原力:維持預防性健康常規,保護睡眠/活動/營養基礎,並有意使用電話/影片社交聯結以減少孤立。
- 當觀察到有害壓力訊號時,使用同伴支援溝通(如非評判“我注意到……”式關懷)並儘早分享正式支援選項。
- 當焦慮損害功能時,協調心理治療/藥物治療轉介。
- 在臨床適宜時,使用基於呼吸的生物反饋和頭/面/頸短時冷敷等生理降調節技術。
- 透過減少噪聲/新聞暴露最佳化療愈環境線索(如關閉令人痛苦的媒體,條件允許時使用平靜/自然音訊)。
- 對極重度焦慮或驚恐,陪伴來訪者、減少環境刺激、使用平靜且簡短安撫,並優先確保即時安全。
- 在兒科分離痛苦中,輔導照護者採用平靜且簡短告別、維持可預測常規,並使用熟悉安撫物/分散注意,而非拖長安慰迴圈以免增加焦慮。
- 謹慎討論補充方法(如按摩、針灸、洋甘菊、卡瓦、褪黑素、薰衣草),因為證據不一且可能存在相互作用風險。
慢性壓力正常化
將重度慢性壓力視為“正常生活壓力”會延誤照護並增加發病負擔。
藥理學
焦慮藥物選項可包括 SSRIs/SNRIs、丁螺環酮,以及特定情境下短期苯二氮卓類。護理需監測依賴風險、戒斷風險、不良反應與功能反應。
臨床判斷應用
臨床情景
某來訪者數月來持續擔憂、失眠、肌肉緊張、胃腸不適,並出現工作注意力下降。
- 識別線索:多維度焦慮負擔並伴功能下降。
- 分析線索:該模式已超出短期適應性壓力反應。
- 確定優先假設:優先項是開展焦慮障礙評估並提供即時應對支援。
- 提出解決方案:將症狀調節技能與治療/用藥路徑結合。
- 採取行動:實施落地化教育、睡眠計劃與轉介協調。
- 評估結局:再評估焦慮嚴重度、功能與應對能力。