代謝性鹼中毒
重點整理
- 當 pH 大於 7.45 且淨碳酸氫鹽增加時,即為代謝性鹼中毒。
- 三大病因群為胃腸道氫離子流失、腎性氫離子流失,以及碳酸氫鹽滯留或外加。
- 常見例子包含嘔吐、胃管抽吸、利尿劑相關次發性高醛固酮狀態與制酸劑過度使用。
- 低血鉀可透過細胞內氫離子位移維持代謝性鹼中毒。
- 未矯正鹼中毒可導致心律不整、意識混亂、腦血流下降甚至死亡。
病理生理
當氫離子流失,或碳酸氫鹽累積超出生理緩衝需求時,會發生代謝性鹼中毒。這使血漿偏向鹼血症,並影響神經肌肉與心血管穩定性,尤其在有持續流失或藥物影響的住院病人。
胃腸道與腎臟機轉是主要驅動因素。胃酸(鹽酸)流失會造成相對碳酸氫鹽過多;而醛固酮介導的腎性氫離子排泄與碳酸氫鹽滯留,可維持或惡化鹼中毒。 胃部以上的體液流失(例如持續嘔吐)傾向提高鹼中毒風險;胃部以下的體液流失(例如持續腹瀉)則更常與酸中毒型態相關。
分類
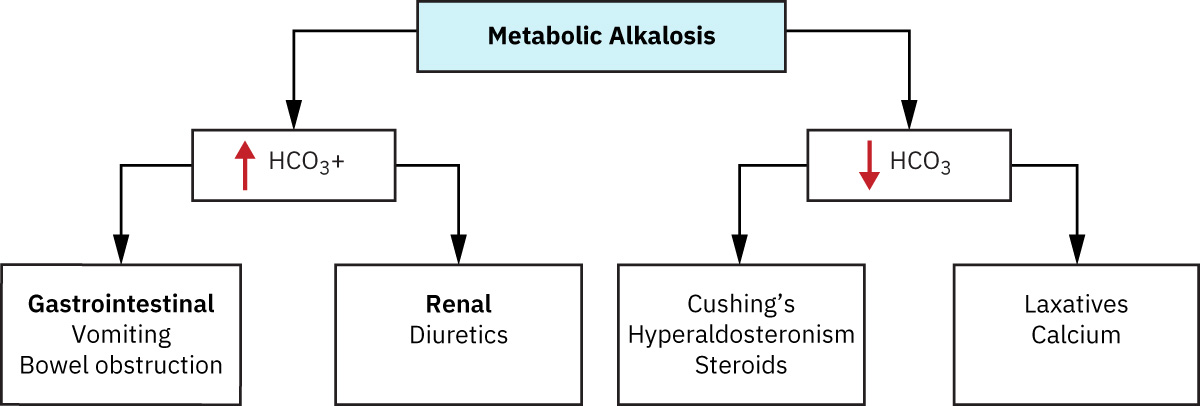 Illustration reference: OpenStax Fundamentals of Nursing Ch.20.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.20.2.
- 胃腸道氫離子流失性鹼中毒: 嘔吐或胃管抽吸移除富含酸的胃內容物。
- 腎性氫離子流失性鹼中毒: 利尿劑與高醛固酮相關狀態增加尿中氫離子流失。
- 碳酸氫鹽滯留/外加性鹼中毒: 制酸劑過量或對慢性 呼吸性酸中毒 的代償可促成。
護理評估
NCLEX 重點
需辨識持續流失機轉(GI、腎性或碳酸氫鹽增加),因矯正關鍵在於停止驅動因素,而非僅監測 pH。
- 確認鹼血症型態(pH > 7.45),並以連續生化/ABG 數據追蹤碳酸氫鹽趨勢。
- 評估持續嘔吐、胃管抽吸量與脫水指標。
- 檢視用藥中 loop/thiazide 利尿劑 與高鹼攝入。
- 評估是否合併低血鉀,因鉀耗竭可維持或加劇鹼中毒。
- 監測 ECG 心律與意識狀態變化,以辨識生理影響惡化。
- 當鹼中毒持續且治療反應不佳時,評估灌流與神經狀態。
護理措施
- 對持續鹼血症及早升級,尤其伴隨神經或心臟症狀時。
- 依治療計畫減少或矯正活動性氫離子流失(例如處理過度 GI 流失)。
- 支持用藥檢視與利尿劑相關監測,降低可預防進展。
- 依治療計畫矯正促成的低血鉀,並停用外源性碳酸氫鹽輸入。
- 對腎病病人,若保守治療無法矯正鹼中毒,準備透析升級。
- 每一輪介入後重新評估血氣與生化趨勢。
- 在相關情境下教育病人安全使用制酸劑與利尿劑。
住院併發症風險
代謝性鹼中毒在急性照護中常見,若未矯正可進展為危及生命的併發症。
藥理學
本節把藥物促成因素(尤其利尿劑與制酸劑暴露)作為病因脈絡呈現,而非提供詳細藥物治療流程。
臨床判斷應用
臨床情境
一位住院病人因長期嘔吐並持續胃管抽吸,出現 pH 高於 7.45 且血清碳酸氫鹽上升。
- 辨識線索: 持續酸流失病史合併鹼血症趨勢。
- 分析線索: GI 氫離子流失很可能是主要鹼中毒驅動。
- 優先假設: 立即優先是停止活動性流失並預防心臟/神經併發症。
- 提出解決方案: 優化體液/電解質補充、重新評估抽吸適應症並監測心律。
- 採取行動: 及時升級與醫療團隊溝通並執行矯正計畫。
- 評估結果: pH 與碳酸氫鹽趨勢回到接近正常,症狀穩定。
相關概念
- 酸鹼平衡原則 - 鹼血症與碳酸氫鹽趨勢的基礎判讀框架。
- 止吐藥 - 在鹼中毒相關胃酸流失情境中的常見關聯藥物。
- 鼻胃管適應症與安全 - 操作相關酸流失風險。
- 器官對體液與電解質的調節 - 腎性氫離子排泄的荷爾蒙驅動背景。
- 利尿劑 - 腎性氫離子流失性鹼中毒的常見藥物促成因素。
自我檢核
- 哪些臨床資料支持 GI 流失型代謝性鹼中毒,而非腎性流失型鹼中毒?
- 為什麼長期利尿劑使用可透過醛固酮路徑加重鹼中毒?
- 哪些危險徵象需要緊急升級?