初始评估中的一般调查与人体测量
关键要点
- 初始评估始于结构化一般调查,再进入聚焦检查。
- 人体测量提供客观基线数据,用于营养评估、风险分层与趋势监测。
- 在床旁住院工作流中,一般调查包含身高、体重、外观、卫生、行为及完整生命体征,以建立班次/入院基线。
- 一般调查从首次接触开始,并包含环境感官线索(护士看到、听到、触到和闻到的内容)。
- 行为与沟通线索可揭示早期低氧、神经系统恶化、精神心理困扰或疼痛相关不稳定。
- 初始视诊发现应指导何时需要聚焦触诊或更深入检查技术。
- 观察质量与测量技术会直接影响后续临床决策。
- 意外发现若具临床意义,应触发聚焦再评估与升级处理。
病理生理学
一般调查发现反映神经、呼吸、心血管、代谢和行为系统的整合功能。外观、活动能力、言语、姿势或痛苦线索的变化,可能在实验室或影像异常出现前即提示不稳定。
人体测量趋势(例如身高/体重模式变化)可提示液体失衡、营养不良、慢病进展或治疗效应。准确的基线测量支持有意义的纵向比较。
分类
- 一般调查领域:外观、行为、痛苦程度、体位、步态/活动能力、卫生与沟通线索。
- 一般调查连续性领域:从首次接触开始,并在照护互动中随着新线索出现持续进行。
- 第一印象线索领域:环境安全/舒适、互动质量、言语与非言语沟通及可观察呼吸用力。
- 体格检查技术领域:客观评估方法包括视诊、听诊、触诊和叩诊。
- 人体测量领域:身高、体重、BMI 相关解读及随时间的趋势方向。
- 扩展人体测量领域:腰/臀/肢体围度、儿科头围/胸围趋势和选定体成分替代指标。
- 人体测量设备匹配:依据活动能力状态与安全要求选择站立秤、床秤、吊秤和肥胖专用秤。
- 发育领域:符合年龄预期的大运动/精细运动、言语/语言和社会里程碑。
- 认知状态领域:定向力(人物/地点/日期/时间)、意识水平术语,以及必要时使用 GCS 等结构化工具。
- 认知随访工具:当筛查异常时,进行聚焦神经筛查、针对性用药/物质史提问和结构化工具(例如 MMSE)。
- 仪器领域:生命体征工具(体温计、听诊器、血压袖带、脉搏血氧仪)与人体测量工具(体重秤、测高装置、卷尺、皮褶卡尺)。
- BMI 分层:体重过低(<18.5)、健康范围(18.5-24.9)、超重(25-29.9)、肥胖(≥30.0)和重度肥胖(≥40.0)。
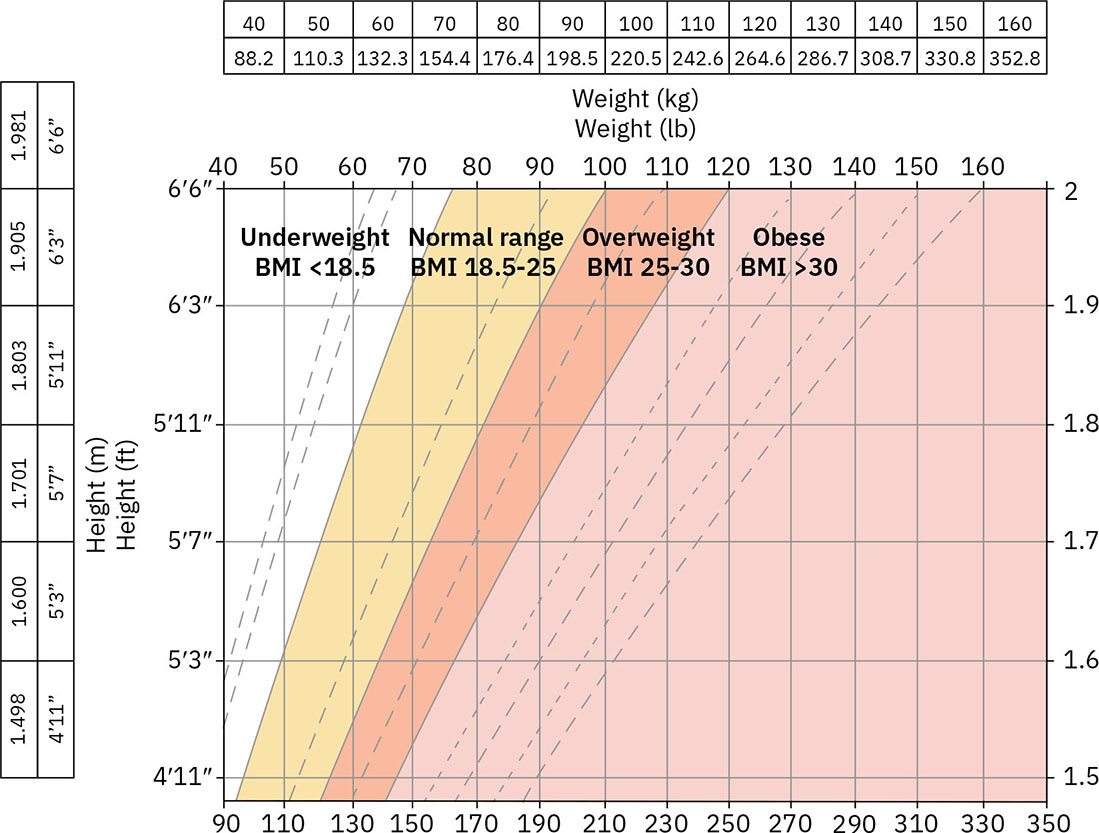 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15. - BMI 解读局限:BMI 是筛查工具,在高肌肉量、非典型体成分及特定人群脂肪分布差异情况下,可能误分体脂情况。
- BMI 年龄语境:常规 BMI 计算一般从约 2 岁开始,并在儿科按年龄适配解读。
- 临床用途类别:基线建立、风险识别和治疗反应监测。
护理评估
NCLEX 重点
在根据单一孤立数值下结论前,优先确保客观线索采集和趋势可靠性。
- 以系统化方式进行首次观察评估,并记录客观描述而非主观假设。
- 及早纳入病房与情境观察(温度、噪声水平、异常气味、杂乱/安全问题)。
- 使用标准化技术和经校准设备获取人体测量数据。
- 在记录或教学时确认单位一致性与换算准确性(kg/lb 和 cm/in)。
- 将发现与年龄/情境预期及已知基线数据比较。
- 根据临床情境设置监测频率(入院单次基线与每日/每周趋势监测)。
- 在互动中评估言语清晰度、语速和情绪语调;含糊或口齿不清需聚焦神经系统随访。
- 评估对简单指令的反应,因为理解或配合下降可提示急性认知或神经变化。
- 及早评估语言可及性需求,在存在语言不一致时启用合格口译支持。
- 在首次接触时评估沟通适配需求(例如口译路径、助听器可用性或其他辅助沟通支持)。
- 评估行为模式中的紧急线索:坐立不安、无法保持静止、嗜睡、呼吸体位异常、辅助呼吸肌使用或新发不能行走。
- 在结束评估结论前,协调口头报告与非言语线索(例如口称“无痛”但出现痛苦表情/保护动作)。
- 区分心境与情感,并记录不一致表现(例如高风险情境中的情感平淡或异常高涨行为)以便聚焦精神状态随访。
- 谨慎解读眼神接触模式,因为文化规范会改变预期非言语行为。
- 在仅凭 BMI 标注肥胖风险前,评估情境修饰因素(家族史、代谢因素、活动模式)。
- 当照护者在场时观察家庭互动模式,因为角色压力或冲突会影响照护参与和 ADL 支持可靠性。
- 评估虐待指征(恐惧、退缩、不明原因瘀伤/烧伤、解释不一致),并在可行时通过私密访谈确认安全问题。
- 评估潜在物质使用线索(例如异常缩瞳或散瞳伴非典型行为),并升级进行聚焦评估。
- 直接询问而非假设生理性别或文化偏好;将回答整合到个体化评估计划中。
- 必要时使用补充肥胖风险数据(饮食模式分析、活动水平和其他体成分评估)。
- 识别危险信号(体重快速变化、可见痛苦、意识改变、严重疲劳、活动不稳)。
- 评估皮肤与黏膜的警示模式:苍白、黄疸、发绀、潮红、异常湿度和局灶性色变。
- 优先关注唇部、黏膜和巩膜的高风险肤色线索。
- 筛查液体状态视觉线索:脱水模式(皮肤干燥、黏膜干燥、眼窝凹陷)和液体超负荷模式(外周水肿伴新发呼吸困难)。
- 在婴儿中,出现囟门凹陷并伴黏膜/皮肤干燥时,应视为高优先级脱水线索并进行聚焦再评估。
- 在儿科评估中,于幼儿早期持续纳入头围测量;当里程碑延迟或倒退时筛查发育进程。
- 在儿科一般调查中,若程序性恐惧可能限制配合,应使用平静温和沟通并在玩偶或毛绒玩具上示范。
- 在儿科体格检查中,对敏感乳房/生殖器/肛直肠评估记录照护者/陪检者在场情况及陪检者身份,并在可行时尊重青少年来访者舒适度与陪检者性别偏好。
- 在青少年评估中,除照护者在场病史外,还应包含针对敏感风险议题的私密访谈时间。
- 将定向力记录为 A&O x4(人物/地点/日期或当天/时间语境),并注明婴幼儿的发育预期限制。
- 若意识下降,分类反应水平(例如嗜睡/迟钝/昏迷),并按指征应用结构化意识评分。
- 若认知筛查异常,扩展为聚焦神经/精神状态随访评估(例如脑神经检查和 MMSE 风格任务)。
- 在老年人评估中,确保眼镜/助听器已就位,给予额外反应时间,并在直接沟通受限时使用旁证病史来源。
- 对突发面部不对称或言语改变应紧急升级处理,视为潜在卒中线索。
护理措施
- 使用可复现的测量工作流(时机、设备、体位、记录字段)。
- 以隐私设置、角色-目的-时间说明及双标识核验(姓名/出生日期加获批次级核验来源)开始接触。
- 在升级处理前复测异常值并确认方法准确性。
- 确保设备尺寸合适且与年龄/体型匹配,以保障测量有效性。
- 在有指征时纳入围度测量:儿科连续头围/胸围生长追踪和成人以腰围为中心的脂肪风险评估。
- 在开始调查观察前,先处理即时准备需求(例如疼痛、如厕和感官辅助),若出现急性痛苦征象(例如胸痛或呼吸困难)则转入急救工作流。
- 若首次接触线索提示功能受限(仪容不整、不恰当着装、活动困难),应扩展评估 ADL 与支持需求。
- 当异常需澄清时,使用视诊发现指导聚焦触诊与其他检查组件。
- 当患者提出偏离脚本但可能提示隐匿恶化的问题时,使用积极倾听加适应性追问。
- 若生长或发育发现偏离预期轨迹,启动聚焦内分泌/神经与功能评估路径。
- 当一般调查或测量线索提示恶化时,触发聚焦评估并通知医师。
- 对危重状态聚类应立即升级处理:新发无反应/意识改变、呼吸困难、生命体征超范围,或皮肤湿冷发绀。
- 将一般调查发现以“符合预期与非预期”的客观语句记录(外观、定向力、言语/指令反应、活动/姿势、皮肤黏膜、人体测量和含氧环境背景的完整生命体征)。
- 记录床旁评估中使用的沟通支持措施(例如口译使用或听力辅助设置),以支持交接连续性。
- 疑似虐待时,在确保患者安全的同时,立即按法定报告流程和机构政策执行,不得延迟。
- 对沟通障碍,在临床决策讨论中使用合格口译路径,而非临时家属翻译。
- 教育患者/照护者趋势监测意义与随访预期。
- 谨慎使用皮褶卡尺结果,因为操作者间差异会限制日常实践一致性。
- 结束接触前进行安全巡查(呼叫铃、床位低位并锁定、床旁桌可及、跌倒风险扫描),随后执行手卫生和设备去污后离开。
基线完整性风险
初始测量不准确或一般调查记录含糊,会延迟识别真实临床恶化。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [diuretics] | 呋塞米、布美他尼 | 可快速改变体重和容量指标;趋势解读至关重要。 |
| [corticosteroids] | 泼尼松类药物 | 随时间可能改变体重分布和液体状态。 |
临床判断应用
临床情景
一名患者表现疲劳、呼吸浅快,且与基线相比两天内体重意外增加。
- 识别线索:痛苦线索加异常人体测量趋势。
- 分析线索:组合发现提示正在发展的液体与心肺负荷压力。
- 优先假设:当前首要任务是确认趋势有效性并评估生理影响。
- 生成方案:复测、获取完整生命体征并进行聚焦呼吸/心血管评估。
- 采取行动:对已验证顾虑进行升级处理并执行医嘱监测/干预。
- 评估结果:早期行动可防止进展为严重失代偿。
相关概念
- 生理功能与稳态的生命体征指标 - 将一般调查线索与生理趋势解读整合。
- 可行走住院者身高测量 - 可靠身高基线的技术标准。
- 可行走住院者体重测量 - 风险识别所需体重趋势可靠性。
- 护理评估类型选择 - 选择全面评估或聚焦再评估。
- 数据记录与报告 - 客观记录支持安全升级与连续性。
自我检测
- 哪些一般调查线索应触发立即聚焦再评估?
- 为什么标准化技术对人体测量趋势解读至关重要?
- 在严重生命体征异常出现前,早期趋势变化如何改变照护优先级?