有创机械通气模式 (Invasive Mechanical Ventilation Modes)
关键要点
- 有创机械通气需要高级气道,且常以全支持控制模式实施。
- 在容量控制中,潮气量输送固定,而气道压力会随阻力与顺应性变化。
- 在压力控制中,吸气压力固定,而输送潮气量会逐次呼吸变化。
- 为降低肺泡损伤风险,平台压理想上应低于 30 cm H2O,上限约 35 cm H2O。
- 模式选择必须匹配患者呼吸驱动情境:有自主呼吸时采用部分支持;在深镇静或药物性瘫痪状态下采用全控制支持。
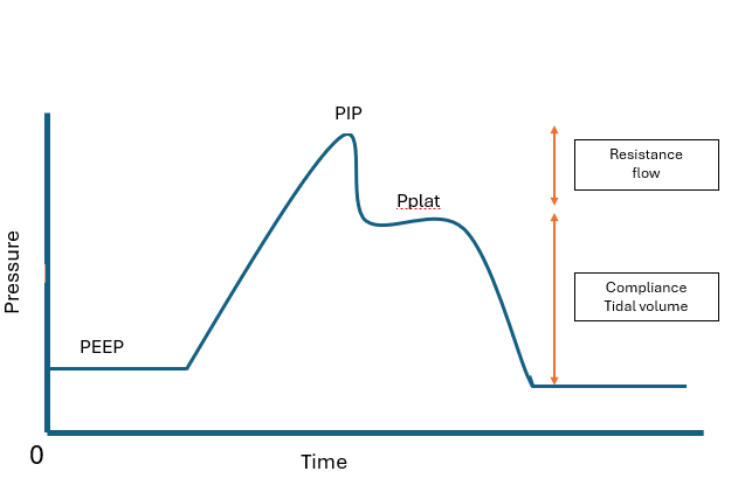 Illustration reference: OpenRN Respiratory Therapy Ch.2.1.
Illustration reference: OpenRN Respiratory Therapy Ch.2.1.
病理生理学
当自主呼吸不足或不安全时,有创通气用于支持气体交换。通气模式选择决定系统是优先保证恒定容量输送还是恒定压力输送,这会直接影响氧合策略、二氧化碳清除及肺保护行为。
在操作层面,有创支持可配置为辅助患者触发呼吸,或在神经损伤、严重疲劳或治疗策略需要抑制自主呼吸努力时完全提供通气。
在容量控制模式中,分钟通气规划较直接,因为设定潮气量和呼吸频率决定了基线输送通气量。但较高气道阻力或较低顺应性会提高所需压力。在压力控制模式中,恒定吸气压力有助于限制压力目标,但必须密切追踪潮气量,因为输送容量会随肺力学改变。
分类
- 容量控制辅助控制(ACVC/VC/CMV-VC): 临床人员设定潮气量和最低呼吸频率;为输送目标潮气量,压力可变。
- 压力控制辅助控制(ACPC/PCV/CMV-PC): 临床人员设定压力和最低呼吸频率;潮气量依据肺力学变化。
- 各模式共享设置: 所有模式均需设定 PEEP 和 FiO2,并持续复评。
- 吸入氧浓度(FiO2)范围背景: 在有创通气中,FiO2 可在较宽范围(约 21%-100%)调整,以平衡氧合目标与损伤风险。
护理评估
NCLEX 重点
常考点是 VC 与 PC 中哪一变量固定/可变,以及哪些压力阈值提示肺损伤风险。
- 评估气道状态及当前肺力学下通气模式是否合适。
- 监测峰压与平台压趋势,若压力异常升高应升级处置。
- 在 VC 中,将压力变化视为阻力/顺应性恶化的潜在线索。
- 在 PC 中,监测输送潮气量趋势以确保通气持续有效且安全。
护理干预
- 在启动和交接时核对医嘱模式与核心参数(RR、FiO2、PEEP 及模式特异控制参数)。
- 随患者病情变化,与呼吸治疗和医师团队协同频繁复评模式/参数。
- 在 VC 中,追踪流速与吸气时间关系,因为更高流速会缩短吸气时间。
- 在 PC 中,追踪呼出潮气量;若容量偏离安全/有效目标,通知团队。
- 当压力、容量或气体交换目标未达标时,与呼吸治疗协作调整参数。
- 当分泌物负担影响通气效果时,实施无菌闭式 气道吸引。
- 当压力阈值提示可能呼吸机相关肺损伤风险时,应及时升级警报。
压力相关肺损伤风险
持续较高气道压/平台压可损伤肺泡并恶化肺部结局。
药物治疗
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [oxygen-therapy] | FiO2 滴定情境 | 与团队协作调整 FiO2,在时间维度上平衡氧合目标与氧中毒风险。 |
| [sedative-hypnotics] | 呼吸机同步情境 | 监测镇静反应与安全性,因为同步性与耐受性会影响通气效果。 |
| 神经肌肉阻滞治疗 | 严重不同步时的麻痹情境 | 若使用肌松治疗,需确保充分镇静/镇痛并持续监测,因为患者无法表达不适。 |
临床判断应用
临床情景
一名容量控制通气患者在临床人员未改变设置的情况下出现峰压升高。
- 识别线索: 在目标潮气量固定时,压力趋势上升。
- 分析线索: 气道阻力增加或顺应性下降可能提高了所需压力。
- 确定优先假设: 当前优先级是在维持通气的同时预防压力相关肺损伤。
- 提出解决方案: 复评模式设置,评估肺力学,并在有指征时考虑替代控制策略。
- 采取行动: 通知团队,追踪平台压,并支持快速通气参数复评。
- 评估结局: 压力恢复并且通气目标维持在安全范围内。
相关概念
- 无创正压通气 - 无创支持可先于有创通气升级。
- 高级气道与插管 - 有创通气依赖安全建立的高级气道。
- 气管插管操作 - 建立有创气道通路的操作级步骤。
- 呼吸衰竭 - 全支持通气的主要适应证背景。
- 气道吸引 - 机械通气期间分泌物管理至关重要。
自我检测
- 在容量控制与压力控制模式中,分别哪一变量是固定的?
- 为什么容量控制中的压力升高可提示肺力学恶化?
- 在压力控制中追踪潮气量如何支持患者安全?