创伤性脑损伤
要点
- 创伤性脑损伤可由钝力、加速-减速损伤或穿透性创伤引起。
- 临床表现可从轻度脑震荡到严重永久致残或死亡。
- 危险信号包括意识改变、局灶性缺损、双侧瞳孔不等大、呕吐和脑脊液漏体征。
- 影像检查与脑震荡评估工具可指导诊断和严重度分层。
- 管理取决于病因和严重度,可从休息治疗到紧急神经外科减压。
- 颞侧受击可导致延迟性颅内血肿进展,因此即使初始发现轻微也必须持续复评。
- 在退伍军人中,反复爆炸暴露可增加 TBI 负担,并出现持续睡眠、听力、疼痛和胃肠症状簇,需要纵向随访。
病理生理
TBI 发生于外部机械力破坏脑组织及正常神经功能时。损伤可为短暂(如轻度脑震荡),也可伴结构性损害、出血、水肿和持续神经功能受损。
继发性损伤通路(包括肿胀和颅内压升高)可在初始创伤后进一步恶化结局。
TBI 可为非穿透性(闭合性损伤,伴颅内加速-减速效应)或穿透性(颅骨破裂并直接破坏脑组织)。原发损伤发生于撞击当下;继发损伤可在数小时至数周内演变。
分类
- 脑震荡:轻度 TBI,伴暂时性认知、行为或神经功能障碍。
- 颅内血肿:血管破裂后发生于脑周或脑内腔隙的出血。
- 颅骨骨折相关损伤:颅骨骨性结构破坏,伴潜在脑组织和血管损伤风险。
- 慢性创伤性脑病(CTE):反复头部冲击暴露后的延迟进展性神经系统疾病。
- 军事爆炸暴露 TBI 领域:反复爆炸事件可造成累积性神经创伤和长期多系统后遗症。
护理评估
NCLEX 重点
通过序贯神经检查早期识别恶化,并对危险信号及时升级处理。
- 评估意识水平及急性认知或行为改变。
- 评估头痛、视物模糊、瞳孔不等大、恶心/呕吐、畏光、耳鸣和局灶性缺损。
- 在运动/娱乐场景中,评估需立即医学评估的脑震荡警示线索:呕吐、平衡问题、疲劳/嗜睡、神情呆滞/意识混乱、注意或记忆困难、情绪易激惹或人格改变。
- 评估鼻/耳流出清亮液体,作为可能脑脊液漏信号。
- 评估损伤机制和反复冲击暴露史。
- 当报告认知、睡眠、听力或持续脑震荡后症状时,评估退伍军人的服役和爆炸暴露史。
- 评估损伤机制细节,包括看似轻微的快速减速事件(如与固定物碰撞),因为即使无明显外伤也可发生脑震荡。
- 机制评估中纳入年龄背景风险线索,因为跌倒是幼儿、青少年和老年人头部损伤的主要机制。
- 侧方/颞侧受击后,密切监测进展性血肿指标,因为神经功能下降可延迟出现。
诊断与监测资料
- 对轻伤筛查使用标准化脑震荡评估工具。
- 在临床适应证下使用计算机断层扫描(CT)/磁共振成像(MRI)评估结构损伤、出血和严重度背景。
- 必要时使用神经心理测试,描述创伤后注意力、记忆和执行功能缺损。
- 密切追踪 Glasgow Coma Scale(GCS)趋势数据;分值越低表示损伤负担越重(如低于 8 提示严重意识受损)。
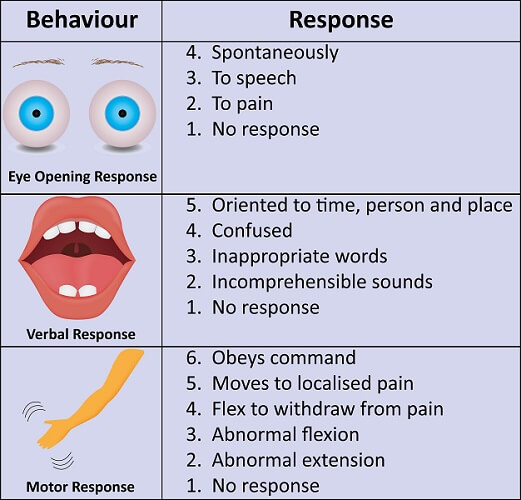 Illustration reference: OpenRN Health Alterations Ch.9.3.
Illustration reference: OpenRN Health Alterations Ch.9.3.
护理干预
- 实施高频神经复评,并对恶化体征立即升级处理。
- 支持按病因/严重度制定的治疗计划:轻度脑震荡模式下以休息和症状控制为主,包括暂时降低认知/视觉负荷(如限制阅读和屏幕暴露),并分级恢复活动。
- 对任何疑似脑震荡均应当日升级至医生或急诊评估,而非延迟观察。
- 当重度损伤出现压力相关恶化时,为神经外科路径做准备。
- 在 ICP 上升轨迹中,在紧急升级处理中支持医嘱床头抬高(约 30 degrees)并保持颈部中立位。
- 在有适应证时实施低刺激癫痫预防措施(如降低光/噪音刺激并完成癫痫安全准备)。
- 在即时急救反应中,优先检查反应性和呼吸,对意识丧失/呼吸受损立即启动急救,温和控制出血,并在怀疑头颈损伤时保护颈部活动。
- 强化预防宣教(头盔和安全带使用、高风险活动防护)。
- 在相关情境下纳入青少年伤害预防教育:驾车时不使用短信/手机、遵守限速并坚持系安全带/戴头盔。
神经功能快速恶化风险
进行性颅内病变可危及生命;升级处理延迟会增加永久缺损风险。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 症状导向镇痛(轻度损伤情境) | 按流程使用的镇痛药 | 需在持续神经复评基础上谨慎使用。 |
| 镇静/麻醉支持(重度损伤情境) | 按操作与手术需要选择 | 当需要手术干预时,应与气道和 ICP 管理策略协同。 |
| 神经保护支持方案 | 按严重度选择的抗惊厥药、高渗/渗透性利尿路径及部分昏迷诱导路径 | 在部分重症轨迹中用于限制继发损伤;需高等级神经-呼吸监测。 |
临床判断应用
临床情景
一名头部外伤患者出现头痛加重、反复呕吐和新发双侧瞳孔不等大。
- 识别线索:颅内损伤进展警示信号。
- 分析线索:很可能出现继发性神经功能恶化。
- 确定优先假设:预防脑疝和永久脑损伤。
- 提出解决方案:紧急升级,进行急诊影像与神经外科评估。
- 采取行动:启动紧急通路并加强神经监测。
- 评估结局:在不可逆恶化前完成确定性干预。
相关概念
- 神经系统诊断检测与护理要点 - 计算机断层扫描(CT)/磁共振成像(MRI)和神经监测原则。
- 颅内高压与颅内压增高 - 跨神经损伤的压力恶化识别与稳定优先事项。
- 脑卒中 - 急性局灶性神经缺损中的鉴别诊断。
- 常见神经系统疾病识别与优先照护 - 神经急症中的模式识别和升级处理。
自我检查
- 哪些症状最能提示重度而非轻度 TBI?
- 为什么在 TBI 初始稳定后序贯神经检查仍至关重要?
- 脑震荡与伴占位效应的重度 TBI 在管理优先事项上有何不同?