神经系统体格评估与红旗筛查
关键要点
- 神经系统评估整合主观病史与客观认知、脑神经、运动、感觉和协调测试。
- 双侧比较与基于趋势的再评估是识别急性神经恶化的关键。
- BEFAST 阳性、新发失语、突发精神状态改变与局灶无力需立即升级处理。
- 意识水平早期变化是高优先级线索,应触发结构化再评估(如 Glasgow Coma Scale),若恶化则快速升级。
病理生理学
神经功能缺损可来源于结构损伤、缺血、感染、毒性-代谢失衡、神经退行性变化或周围神经功能障碍。评估发现因病灶位置与进展速度而异。
床旁早期识别语言、运动、感觉与协调的细微变化,有助于避免时间敏感治疗延误。
神经结局也受社会与结构因素影响。可及性障碍、偏见与社会经济暴露可延误诊断与专科随访,增加晚期就诊与功能结局较差风险。
分类
- 主观领域:头晕、眩晕、麻木、无力、吞咽困难、失语、癫痫发作、意识混乱与近期损伤的起病/时间特征。
- 客观领域:精神状态/意识水平、瞳孔、脑神经检查、肌力、感觉功能、小脑测试、步态、平衡与深腱反射模式。
- 精神状态组成领域:意识水平/定向、外观、行为、情感/心境、言语与认知表现。
- 升级领域:疑似卒中、癫痫急症、意识恶化与进行性局灶缺损。
- 公平/风险领域:可及障碍、健康素养限制与可能影响神经随访及治疗依从的社会决定因素。
- 筛查工具领域:GCS 用于意识趋势、NIHSS/BEFAST 用于急性卒中筛查、MMSE 用于认知障碍分层。
- 异常模式领域:精神状态改变、语言改变(失语)、脑神经缺损、感觉改变(含周围神经病)与运动协调改变。
- 检查类型领域:
- 常规床旁检查:RN 聚焦精神状态/意识、瞳孔、肌力、感觉与步态核查,必要时使用 GCS 趋势。
- 综合神经检查:扩展脑神经、小脑、深腱反射及 MMSE 聚焦评估,常见于专科评估场景。
- 周期性复评检查:按机构政策对急性神经损伤或疾病进行定时间隔再评估与记录。
护理评估
NCLEX 重点
优先处理气道、呼吸以及急性卒中或癫痫风险,再处理低急性度慢性发现。
- 在有指征时使用标准化工具评估定向、注意、行为与意识水平。
- 入院时建立意识/定向基线,并至少每班或按急性度流程追踪;将变化与该基线比较。
- 使用直接定向提问(姓名、地点、日期;必要时星期/月/季节),并记录保留与受损领域(如仅对自我定向)。
- 根据照护场景、当前诊断与活动性神经症状负荷选择检查深度(常规、综合与周期性复评)。
- 采集当前神经症状、既往神经疾病、近期跌倒/头部损伤及吞咽/言语问题病史。
- 对急性神经主诉,使用 PQRSTU 聚焦追问,并在存在活动性卒中样发现时准备立即升级。
- 明确询问近期药物调整是否加重头晕或体位性症状,尤其是有跌倒风险的老年人。
- 复核镇静药、镇痛药、神经肌肉阻滞药、酒精与物质使用,因为这些可能混淆神经检查解读。
- 使用一致工具追踪意识水平(如急性照护中的 Glasgow Coma Scale):15 = 最佳反应,<8 = 昏迷范围,3 = 无反应,下降 2 分或以上具有临床意义。
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- 当有认知筛查指征时使用 MMSE,并按分数区间结合临床情境解读(约 24-30 无明显损害、18-23 轻度损害、<18 重度损害)。
- 结合病史与趋势区分精神状态改变模式:进行性痴呆模式、急性波动性谵妄模式、抑郁相关认知迟缓与昏迷级无反应。
- 通过左右比较与瞳孔反应检查评估脑神经功能。
- 在定位缺损时,按感觉、运动或混合模式分类脑神经发现。
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- 在有指征时纳入聚焦脑神经筛查任务:CN I 气味识别(闭眼)、CN II 远视力检查(如 Snellen,并记录矫正视力状态),以及联合 CN III/IV/VI 眼球追踪与 PERRLA 检查。
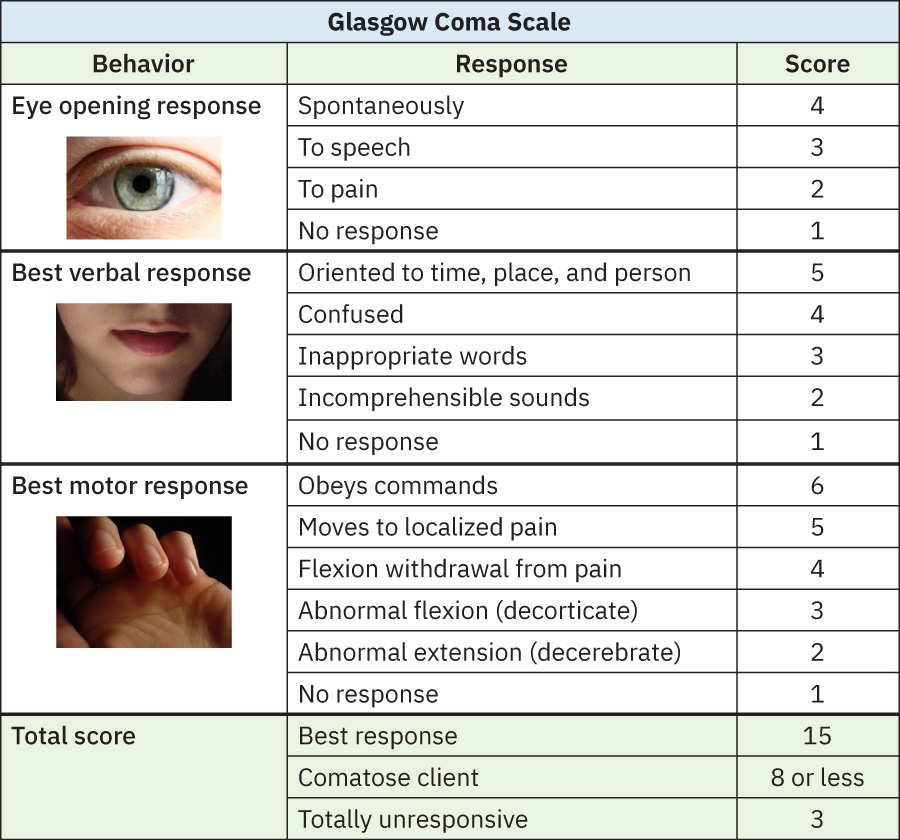 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- 在 CN III/IV/VI 筛查中,核实直接与间接对光反应,并将不对称或迟钝反应记录为异常线索。
- 对 CN V 评估,测试前额/面颊/下颌轻触觉(闭眼),并通过咬牙时触诊颞肌/咬肌收缩与开闭口对称性测试运动功能。
- 在昏迷患者评估情境中,若流程要求高级 CN V 筛查,可纳入监督下角膜反射检查(棉絮触刺激眨眼反应)。
- 对 CN VII 筛查,评估微笑、露齿、双眼闭合、鼓腮、皱眉与抬眉任务中的面部对称与肌力。
- 需要时纳入口味筛查(如闭眼下分侧给予咸/甜/酸刺激),并记录正确识别与左右差异。
- 对 CN VIII 床旁听力筛查,采用对侧阻断并分别测试双耳,使用低音量字母-数字耳语序列;记录重复表现与通过/未通过趋势。
- 为保证耳语筛查一致性,可将总计 6 个字母-数字项目中正确复述至少 3 个作为实用通过阈值。
- 对 CN IX 聚焦筛查,患者发“Ah”时评估软腭与悬雍垂中线对称,并记录不对称抬升或偏斜。
- 对 CN X 聚焦筛查,评估咽反射(刺激咽后壁)与吞咽协调,同时监测误吸风险线索。
- 对 CN XI 筛查,测试胸锁乳突肌与斜方肌在抗阻转头、前推头部、耸肩与肩后缩任务中的肌力;评估不对称或垂肩。
- 对 CN XII 筛查,评估伸舌中线偏斜/单侧无力,并使用“舌抵面颊抗阻”检测局灶运动缺损。
- 解读时使用 CN 预期与非预期映射:CN I 嗅觉缺失;CN II 视敏度/视野下降;CN IV/VI 凝视受限伴复视/上睑下垂模式;CN VII 面部不对称或味觉丧失;CN IX/X 咽反射消失或吞咽困难/言语改变;CN XI 转肩无力;CN XII 舌偏离中线。
- 瞳孔测试时比较双瞳对称与反应性(常见约 2-5 mm 范围);将瞳孔不等大、反应迟钝或眼震视为需结合升级情境的异常线索。
- 通过近远目标切换检查调节/集合,并确认预期的近距缩瞳与远距散瞳。
- 访谈中评估记忆与情绪(如激越、愤怒、抑郁、欣快)及情感是否与情境一致。
- 通过面颈对称左右比较评估脑神经功能;适当时可合并相关检查(如 CN III/IV/VI 眼动评估)。
- 采用抗阻测试评估上下肢肌力与对称性。
- 使用双侧床旁肌力动作(双手同时握力、前臂抗阻拉、坐位下肢抗拉、髋屈抗阻抬腿、踝背屈/跖屈抗阻),并记录左右不对称。
- 对优势侧轻度肌力优势解读需谨慎;当不对称明显失衡或进行性恶化时应升级。
- 闭眼并使用中性提示评估感觉功能;必要时测试主要肢体区域及躯干轻触觉与锐钝觉分辨。
- 皮节筛查时,常规检查先测代表性远端皮肤区域而非全部体表;当存在麻木、无力或局灶缺损时再扩展至聚焦皮节绘图。
- 若轻触觉未检出且需高级评估,按流程升级至监督下更高强度感觉检查(如冷刺激或针刺法)。
- 在肩、肘、腕、髋、膝、踝按 1-5 级评定肌力;通过被动活动范围评估肌张力并识别低张与高张。
- 观察不自主运动发现(抽动、震颤、肌阵挛),并记录运动对称性/协调性。
- 通过步态/姿势筛查及聚焦协调测试(指鼻、跟膝胫、快速轮替手动作)评估小脑功能。
- 小脑步态筛查中,评估 10 英尺行走并转身返回、跟趾步、踮脚步与脚跟步;异常线索包括拖步、步伐生硬、平衡丧失或摆臂不协调。
- 评估前臂旋前漂移以发现细微上肢无力:闭眼,双臂平举与肩同高、掌心向上维持 20-30 秒;旋前或下垂为异常。
- 步态协调筛查中纳入短距行走加转身返回、跟趾步、踮脚步与脚跟步;记录拖步、生硬动作、摆臂不对称或平衡丧失。
- 指鼻试验时,让患者双臂伸展,按指示闭眼,交替用左右食指触鼻尖并回到伸展位;记录过冲、震颤或单侧偏重测距不准。
- 跟膝胫试验时,患者仰卧,令每侧足跟从对侧膝向踝沿直线平滑滑行;足跟脱轨或轨迹不规则为异常。
- 适当时使用 Romberg 试验(双足并拢、闭眼),并严密保护防跌倒;明显摇摆或失衡为异常发现。
- 在常规 RN 神经检查中,听诊通常有限;若高级评估发现颈动脉杂音,应将其视为潜在脑血流警示线索。
- 将反射发现(如深腱反射与 Babinski 模式)与整体神经情境及医生报告检查发现相关联。
- 正确使用反射检查情境:常规成人 RN 神经核查可不含完整腱反射面板,但专科或高级评估常包含。
- 当评估深腱反射时,使用标准 0-4+ 分级(
2+预期):0缺失、1+低反应、3+高反应无阵挛、4+高反应伴阵挛;确认弱/缺失反射前应在放松后复测。 - 当需定位细节时,按节段映射反射:肱桡肌(C5-C6)、肱三头肌(C6-C7)、髌腱(L2-L4)与足底/Babinski 路径(L5-S1 情境)。
- 按年龄情境解读 Babinski:约 2 岁以下儿童可见伸展反应属预期;较大儿童/成人持续伸展反应为异常。
- 通过立体觉评估皮层感觉加工:闭眼状态下分别在双手放入熟悉物体并要求识别。
- 当需皮层感觉细节时,加入图形觉:在掌心描绘数字或字母并要求闭眼识别。
- 评估神经疾病相关心理社会反应与应对能力,因为焦虑、角色中断与功能丧失会影响依从与安全。
- 进行语言/沟通测试前,确认基线感觉支持(如助听器或眼镜)以避免失语假阳性。
- 解读时应用生命周期情境:儿科跌倒/头部损伤易感,以及老年基线萎缩、血管改变与神经认知下降风险。
- 对婴幼儿,考虑发育解剖与安全(如前囟约 12-18 个月闭合、后囟约 2-3 个月闭合、体温调节未成熟、更高头部损伤易感性及与运动发育相关跌倒风险)。
- 在新生儿中纳入年龄预期原始反射检查,并在婴儿期确认其预期消退窗口。
- 对老年人,在预期老化改变背景下解读发现(萎缩、血管化减少、神经递质下降、缺血性白质负担增加),但对偏离基线的急性变化仍应升级处理。
- 对老年人,还应考虑预期感觉变化(近距调焦下降、瞳孔变小/晶状体改变、听力下降及味嗅触减退),但对突发变化在证实前仍视为异常。
- 对老年人,也需考虑运动老化模式(肌量/速度下降、本体感觉下降、骨关节炎负担及药物相关头晕),以区分预期减缓与急性神经下降。
- 在临床有指征时纳入促因筛查实验室(如 CBC、营养相关指标、BMP/电解质/血糖、ABG、毒理与感染培养)。
护理干预
- 对 BEFAST 阳性发现或突发局灶神经变化启动紧急响应。
- 一致使用 NIHSS/BEFAST 式卒中筛查提示,并将阳性发现视为时间关键事件。
- 按医嘱间隔执行重复聚焦神经核查,并及时沟通趋势变化。
- 通过防跌倒、防误吸与沟通支持策略降低损伤风险。
- 对神经缺损实施环境导向伤害预防(如杂物控制、呼叫铃可及、监督行走及按风险等级设置报警/协助策略)。
- 清晰记录所用评估工具、基线发现与后续趋势变化,以便随时间可靠比较进展或恢复。
时间敏感性神经恶化
新发单侧无力、言语改变或意识下降可提示快速进展的卒中或颅内病变。
药理学
| 药物类别 | 示例 | 关键护理考虑 |
|---|---|---|
| [anticonvulsants] | Levetiracetam 类场景 | 监测突破性发作事件与发作后恢复趋势。 |
| [thrombolytics] | 急性缺血性卒中场景 | 需严格时间窗与神经监测流程。 |
临床判断应用
临床情景
一名患者在常规评估时报告突发头晕,并出现面部不对称与新发言语含糊。
- 识别线索:急性局灶缺损与沟通变化。
- 分析线索:发现高度提示脑血管事件。
- 优先假设:首要任务是立即启动卒中路径。
- 生成方案:启动紧急升级并获取聚焦神经基线记录。
- 采取行动:按流程启动快速反应并持续高频再评估。
- 评估结果:治疗时间最小化,神经恶化风险降低。
相关概念
- 神经系统 - 检查解读所需核心解剖与功能背景。
- 神经肌肉诊断检测 - 床旁筛查后的客观检测路径。
- 神经系统诊断检测与护理考量 - 神经影像、CSF、电生理与操作前护理准备框架。
- 协助感觉缺损患者 - 持续感觉缺损的安全适配。
- 记录与报告数据 - 基于趋势的神经记录支持安全升级。
自我检测
- 哪些神经发现应触发基于 BEFAST 的即时升级?
- 为什么脑神经与运动测试中双侧比较至关重要?
- 连续再评估如何提升疑似神经恶化患者安全?