颞下颌关节紊乱
关键要点
- TMD 是一组影响颌关节或咀嚼肌功能的疾病,可显著干扰咀嚼与言语舒适度。
- 病因多因素,可能包括压力、遗传易感性、下颌外伤、磨牙和炎性关节病。
- 常见线索包括颌面部疼痛、下颌活动受限或卡锁、弹响/爆裂音及咬合改变。
- 聚焦病史与下颌活动度评估是首线护理评估核心步骤。
- TMD 表现可分为关节型、肌肉型和头痛相关型模式。
病理生理学
颞下颌关节是下颌骨与颞骨之间的双侧滑动铰链关节。TMD 反映关节力学、周围肌群或相关疼痛通路中的功能障碍。
当前证据支持其为多因素过程而非单一机制。心理/生活压力源、遗传易感性、颌部外伤、磨牙和炎性关节炎状况可共同触发或维持症状。
分类
- 关节型模式:功能障碍主要集中于 TMJ 结构/机械运动。
- 肌肉型模式:功能障碍主要集中于咀嚼肌紧张/疼痛。
- 头痛相关型模式:与 TMJ 功能障碍相关的头痛综合征。
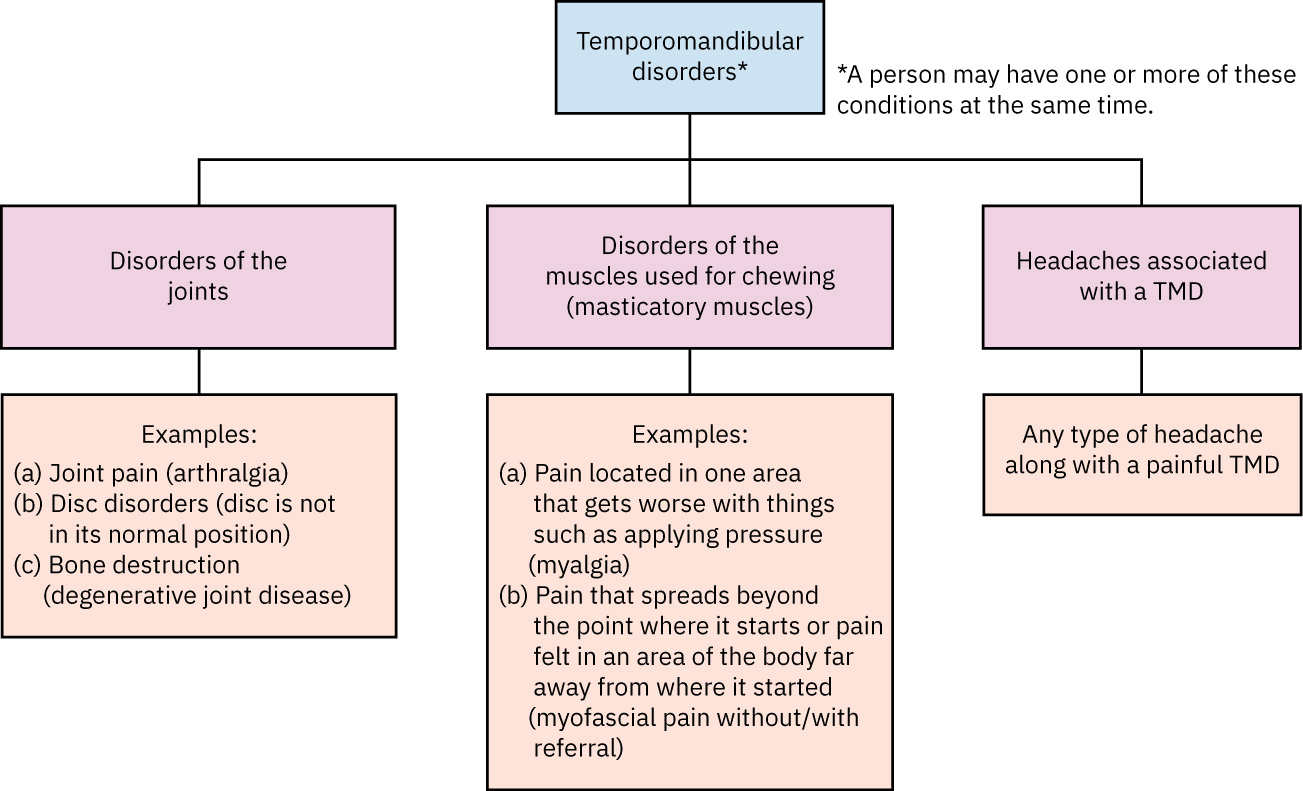 Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.2.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.2.
护理评估
NCLEX 重点
区分常规下颌不适与需要升级处理的功能受限或卡锁模式。
- 评估颌痛部位、放射范围(面部/颈部/耳部)与强度模式。
- 评估功能影响:咀嚼痛、言语不适、卡锁发作和活动受限。
- 评估相关机械线索,如颌部弹响/爆裂音和咬合改变。
- 聚焦评估起病、加重/缓解因素和症状频率。
- 评估下颌活动范围并识别诱发动作。
- 评估相关症状负担,包括头痛及相关肌肉骨骼不适。
- 在需要时支持医嘱检查(如 X 线、计算机断层扫描(CT)或磁共振成像(MRI)),评估关节结构并排除其他病因。
护理措施
- 记录聚焦下颌发现与症状诱因,并进行清晰趋势对比。
- 在诊断评估进行期间,强化避免已知加重行为。
- 优先提供镇痛支持与以预防为导向的自我管理教育。
- 强化压力管理策略,减少咬紧牙关与磨牙行为。
- 对持续卡锁、进行性疼痛或功能受限加重,协调随访评估。
- 支持患者进行症状监测与及时复评教育。
功能受限下颌模式
进行性卡锁或无法安全张闭口会损害营养摄入,需及时升级处理。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 症状导向镇痛路径 | 医嘱导向疼痛治疗方案 | 在明确评估推进期间监测疼痛趋势与功能反应。 |
临床判断应用
临床情景
一名患者报告反复颌痛放射至耳部、晨起颌部僵硬,以及咀嚼时间歇性弹响。
- 识别线索:颌痛合并 TMJ 功能与机械症状,且有压力相关咬紧史。
- 分析线索:该模式符合可能的颞下颌关节紊乱。
- 优先假设:优先防止功能下降并识别持续诱因模式。
- 生成方案:完成聚焦病史/活动度评估并协调医嘱导向检查。
- 采取行动:记录与诱因相关发现,并对卡锁或活动受限加重进行升级处理。
- 评估结果:经针对性管理与随访后,疼痛与功能趋势改善。
相关概念
- 口腔、咽喉、鼻与鼻窦评估及常见异常 - 口腔与下颌评估情境。
- 急性与慢性疼痛及可观察线索 - 颌痛模式鉴别与再评估流程。
- 口腔护理协助 - 当疼痛限制自我照护时的口腔功能支持要点。